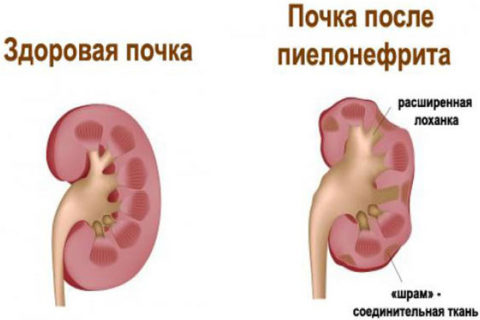
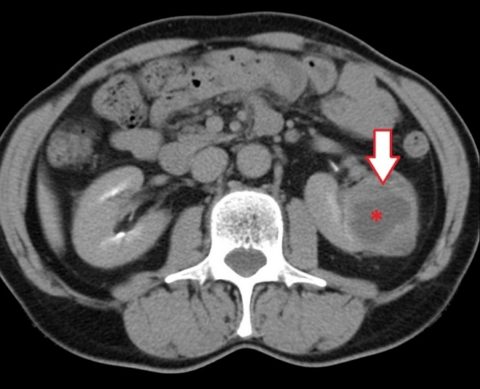
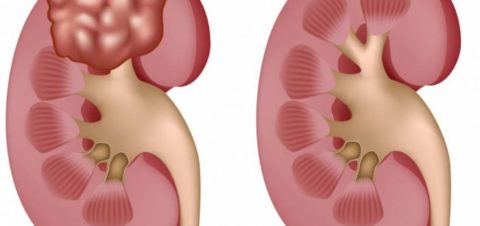
Прокол почечного новообразования и отсасывание патологического содержимого называется пункцией. Проведение этой процедуры способствует уменьшению размера кисты.
В этой статье мы ответим на вопрос о показаниях и противопоказаниях к проведению процедуры, а также рассмотрим основные последствия пункция почки.
Общие сведения
В серьезном лечении нуждаются только 5% больных.
Пункция является популярнейшим диагностическим методом. Главным преимуществом считается малоинвазивность. Процедура выполняется под контролем ультразвукового или рентген-аппарата.
Группа риска
Кисты в почках появляются у лиц, страдающих:
- инфекционными патологиями мочевыделительной сферы;
- туберкулезом;
- плевритом;
- гипертонией.
Также новообразования появляются в почках после проведения травмирующей операции.
Когда проводится пункция?
В табличке представлены основные показания к проведению пункции.
Таблица 1. Кому назначается пункция почки?
| Заболевание | Описание |
|
|
Воспалительный процесс, поражающий чашечно-лоханочную систему, а также почечную паренхиму. |
|
|
Сочетание нескольких патологий, которые проявляются 2-сторонним поражением парных органов. Главный признак – поражение почечных клубочков. В 80% случаев наблюдается развитие постстрептококкового гломерулонефрита. |
|
|
Для этого заболевания характерна утрата способности почек к образованию и выделению мочи. В результате нарушается осмотический, кислотно-щелочной и водно-солевой гомеостаз организма. Это приводит к постепенному поражению всех жизненно-важных систем. |
|
|
Нарушение белкового обмена. Сопровождается отложением в тканях почки специфических белковых соединений. |
|
|
Тяжелая системная патология, затрагивающая соединительную ткань. Природа заболевания – иммунная. Наблюдается поражение кожного покрова и внутренних органов. |
|
|
Эндокринное заболевание, характеризующееся повышением уровня глюкозы. |
Основные противопоказания
В табличке представлены основные противопоказания к проведению пункции почки.
Таблица 2. Противопоказания к проведению пункции почки.
| Противопоказание | Почему нельзя? |
|
|
Для получения точного результата требуется удаление содержимого и склерозирование всех новообразований. |
|
|
Кистозная оболочка уплотняется. Спадания после удаления жидкости не происходит. Эффект от пункции минимален. |
|
|
На фоне неудобного местоположения новообразования затрудняется осуществление чрезкожного доступа. |
|
|
Врач не может ввести склерозирущее средство. |
|
|
Если размер новообразования больше 8 см, то пункция может спровоцировать рецидив. |
Особенности процедуры
Пациент обязуется готовиться к пункции по следующей инструкции:
- За 3 дня до процедуры запрещен прием лекарственных средств, способствующих разжижению крови.
- Избегать сквозняков. На фоне простуды пункция не проводится.
- За 24 часа до манипуляции отказаться от употребления фруктов, овощей, сладкого.
- Вечером перед пункцией необходимо очистить кишечник при помощи клизмы.
- Последний прием пищи – за 10 ч до процедуры.
Обратите внимание! Утром перед процедурой нельзя курить и принимать любые лекарственные средства.
Как проводится пункция почки?
Действия врача выглядят следующим образом:
- Поместить пациента на операционный стол. Если киста находится на латеральной поверхности снизу, посредине или сбоку, то больной укладывается лицом вниз. Если новообразование находится на медиальной поверхности парного органа, пациент укладывается на другой бок.
- Определиться с местом введения иглы и углом наклона. Важно избегать повреждения ткани парного органа, а также проведения иглы через лоханочно-чашечную систему.
- Установить на иглу фиксатор.
- Ввести болеутоляющее средство.
- Сделать на кожном покрове надрез, при помощи специального зажима аккуратно раздвинуть слои кожного покрова. Такой подход облегчает процесс тканевого восстановления и сокращает время реабилитационного периода.
- Провести аспирацию кистозной жидкости.
- При отсутствии в жидкости патологических примесей заполнить кистозную полость склерозантом. Обычно впрыскивается чистый этиловый спирт. Он может сочетаться с антибактериальными или антисептическими препаратами.
- Объем вводимого вещества составляет 23% от изначального объема. Введение склерозанта предотвращает рецидив. Через 8-17 минут вещество выводится из кистозной полости. В 10% случаев оно остается там на 120 минут.
- Если в новообразовании имеется гной, ставится дренаж методом Сельдингера. Полость тщательно санируется. Склерозирующее вещество вводится на 4-5 сутки.
Через 12 часов процедура может быть повторена. Это способствует обеспечению стабильного результата и снижению риска рецидива.
О результативности проведения манипуляции можно судить по слипанию стенок кистозного новообразования. Если оно уменьшилось в размере, прогноз благоприятен.
Наблюдение после операции
Подробная информация об этапах наблюдения за прооперированным пациентом представлена в табличке.
Таблица 3. Этапы послеоперационного наблюдения.
| Срок после оперативного вмешательства | Что происходит? |
|
|
При отсутствии осложнений – выписка. Послеоперационные рекомендации даются в индивидуальном порядке. |
|
|
Прохождение УЗИ. Наблюдается динамика и состояние кисты. |
|
|
При повторном скапливании жидкости в кисте – амбулаторное наблюдение. |
Обратите внимание! Повторная пункция назначается на фоне отсутствия положительной динамики в течение полугода.
Возможные осложнения
Перед пункцией больному вводится болеутоляющее средство. В 15% случаев операция осуществляется под общим наркозом.
Незначительные болезненные ощущения появляются после отхождения наркоза. Если боль усиливается и сопровождается дополнительной симптоматикой, это сигналит о развитии осложнений.
Распространенные осложнения
В табличке представлены осложнения, встречающиеся в 20-30% случаев.
Таблица 4. Распространенные осложнения.
| Осложнение | Описание |
|
|
В плевральной полости скапливается газ. Это приводит к спаданию легочной ткани и смещению средостения в здоровую сторону.
Кровеносные сосуды средостения сдавливаются, купол диафрагмы опускается. На этом фоне нарушается дыхательная функция. |
|
|
Симптомокомплекс, обусловленный закупориванием верхних мочевыводящих путей и нарушением оттока урины из одного парного органа в мочеточник. |
|
|
Повышение температуры тела до 37 градусов и выше. Симптом свидетельствует о наличии инфекции. |
|
|
Разновидность почечной ишемии. Провокатором является полное и внезапное прекращение кровотока по почечной артерии. На этом фоне возникает риск развития вазоренальной гипертензии или хронической почечной недостаточности. |
|
|
Длительное понижение АД, сопровождающееся вегетативной симптоматикой. |
|
|
Гнойный воспалительный процесс, затрагивающий околопочечную жировую клетчатку. Характеризуется острым развитием. Провокатором является штамм стафилококка, проникший внутрь органа гематогенным образом. |
|
|
Представляет собой прямое соединение между сосудами без участия капиллярной сетки. Одна из форм артериовенозной мальформации.
Провокатором ее появления считается травмирование кровеносных сосудов. Развивается фистула в течение 3-4 ч. |
Редкие осложнения
В табличке представлены осложнения, которые встречаются в 0,3% случаев.
Таблица 5. Опасные осложнения.
| Осложнение | Описание |
|
|
Тяжелейшее нарушение, при котором оба органа оказываются неспособны поддерживать химическое постоянство внутренней среды.
Появляются нарушения в кислотно-щелочном, осмотическом и водно-солевом балансе. |
|
|
Гнойный воспалительный процесс. На фоне обширной деструкции ткани наблюдается ее трансформация в тонкостенную полость, заполненную гноем. |
Обратите внимание! Гибель больного в 90% случаев наступает на фоне отказа почек.
Неопасные последствия пункции
После пункции пациент проходит профилактический курс антибактериальной терапии. Риск развития инфекционных осложнений составляет 1,8%.
Таблица 6. Неопасные симптомы:
| Признак | Описание |
|
|
Не зависит от приема пищи. Может сопровождаться незначительными головными болями. Присутствует слабость, возможно усиление потливости. |
|
|
Иногда показатели дорастают до 37 градусов. Может присутствовать небольшая лихорадка. |
|
|
Появляются незначительные почечные колики. Тревогу следует бить в том случае, если болевой синдром усиливается. |
|
|
В 90% случаев в моче присутствуют кровянистые примеси. Симптом считается опасным только на фоне сочетания с другими признаками. |
Если пункция сделана правильно, а серьезные осложнения отсутствуют, эти симптомы исчезают по истечении 2-3 дней.
Появление гематомы
Развитие периренальной гематомы наблюдается в 1,6% случаев. Это неопасное осложнение, не требующее оперативного вмешательства.
Таблица 7. Сопутствующая симптоматика:
| Симптом | Описание |
|
|
Сопровождается слабостью, сонливостью, отсутствием аппетита. Сон может быть беспокойным. Может присутствовать тошнота. |
|
|
Присутствует в поясничной зоне. Его характер – сильный, резкий. В течение длительного времени боль может усиливаться и ослабевать. |
|
|
Она становится красноватой или розовой. В 15% случаев в урине присутствуют кровянистые нити. |
Иные диагностические методы
В табличке представлены альтернативные методы диагностики.
Таблица 8. Другие диагностические методы.
| Метод | Описание |
|
|
Позволяет выявить наличие новообразования в парном органе, помогает отследить динамику изменения кисты. Это безопасный, но неинформативный метод диагностики. |
|
|
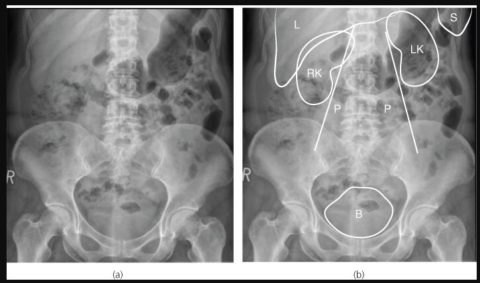
Устанавливает размер пораженного парного органа. Помогает определить конфигурацию почки, выявляет наличие патологических изменений как в самом органе, так и в мочеточнике. |
|
|
Определяет степень работоспособности пораженного парного органа. Позволяет отличить кистозное новообразования от злокачественной опухоли. Помогает осуществлять контроль за лечением. |
|
|
Позволяет выявить провокатора, повлиявшего на «рождение» кистозного новообразования. Помогает оценить степень снижения работоспособности исследуемого парного органа. |
|
|
Помогает оценить степень кровоснабжения пораженного парного органа. Относится к наиболее информативным методам диагностики. |
Обратите внимание! Решение о проведении альтернативной диагностики принимается лечащим врачом.
Заключение
Если размер кистозного новообразования превышает 8 см, пункция неэффективна. По этой причине врач прибегает к лапароскопии или к удалению кисты через открытый доступ.
Более подробную информацию о пункции кисты парного органа можно узнать из видео в этой статье.