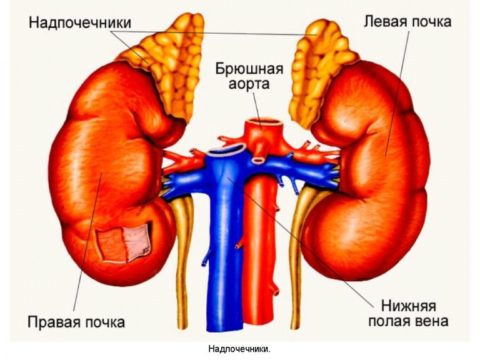
Над верхним полюсом каждой почки локализуются такой парный орган, как надпочечники. Это эндокринные железы, которые выполняют целый комплекс жизненно необходимых функций.
Их задача состоит:
- в выработке гормонов;
- в регуляции обменных процессов;
- в стимулировании образования реакций на стрессовые воздействия.
Главными гормонами, продуцируемыми надпочечниками, являются: норадреналин и адреналин. Если говорить обо всех болезнях в целом, то самые глобальные и серьезные – это заболевания надпочечников, симптомы и лечение их мы рассмотрим в данной статье.
Что такое надпочечники и их функции
Эндокринный механизм считается одним из самых сложных, выполняющим важные процессы в организме, без которых жизнедеятельность человека невозможна.
Строение эндокринной системы включает в себя несколько желез и органов. Среди них:
- Щитовидка.
- Поджелудочная железа.
- Надпочечники.
- Гипофиз.
Хотя о надпочечниках в сравнении с другими составляющими эндокринной системы сказано меньше, от этого их роль в организме не становится менее важной. Патологические изменения в надпочечниках могут привести к самым серьезным и необратимым последствиям, вот почему очень важно ознакомиться с заболеваниями надпочечников, симптомы, по которым можно распознать их приведем ниже.
Итак, какие функциональные обязанности выполняют надпочечники, мы оговорили выше, теперь разберемся, что же собой представляет этот парный орган.
Надпочечники – это две железы, имеющие небольшие размеры, они как бы наседают сверху на каждую из почек, почему и получили такое название. Расположение такое же, как и у почек – в забрюшинной области.
Размер органа:
- ширина – до 6 см;
- высота – до 3 см.
Надпочечники имеют светло-коричневый цвет, незначительно отличающийся от жировой клетчатки желтоватого оттенка.
Анатомическое строение надпочечников и действие гормонов
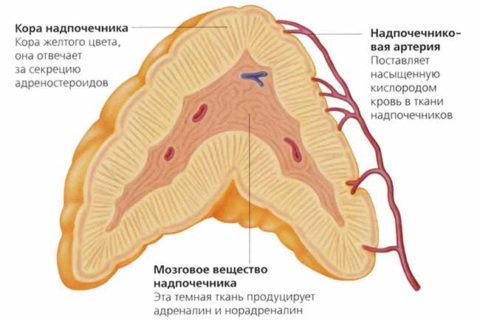
Анатомическое внутреннее строение парных желез включает в себя:
- кору надпочечников;
- мозговое вещество.
При этом кора надпочечников делится на 4 зоны:
- Пучковая.
- Клубочковая.
- Суданофобная.
- Сетчатая.
Каждая из вышеперечисленных зон ответственная за выработку определенных элементов.
Таблица №1. Зоны коры надпочечников и их функциональная обязанность:
| Зона коры | Функции | Действие гормонов |
| Пучковая | Производство кортикостероидных гормонов, таких как:
|
Принимают участие в регуляции обменных процессов:
Нормализуют водно-солевой баланс, ослабляют воспалительные процессы. Снижают проницаемость тканей. |
| Клубочковая | Производит:
|
Усиливают обратное всасывание из плазмы крови жидкости и растворимых в ней микроэлементов:
Способствуют гидрофильности тканей, а также транспортировке жидкости и минералов из плазмы крови в клеточную ткань. Кроме этого дезоксикортикостерон укрепляет мышечную ткань и скелет человека. |
| Сетчатая | Осуществляет выработку половых стероидов:
|
Вырабатываемые сетчатой зоной гормоны выполняют такие действия:
|
Суданофобная зона коры надпочечников отвечает за продукцию специализированных клеток, транспортирующихся в иные зоны коры.
Действие гормонов, вырабатываемых мозговым веществом
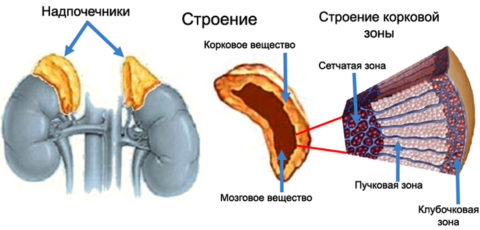
Мозговое вещество, которое входит в анатомическое строение надпочечников, продуцирует такие гормоны, как:
- адреналин;
- норадреналин.
Получается, что действие надпочечников полностью направлено на выработку гормонов – это и является основной задачей органа. От правильной работы надпочечников зависит жизнедеятельность всего организма в целом.
Важно. При каких либо патологических нарушениях желез происходит дисфункция сразу нескольких органов и систем, чем и опасны возможные заболевания надпочечников.
Так, остановимся подробнее на функциях гормонов, вырабатываемых мозговым веществом:
- Адреналин. Это главный гормон, регулирующий стресс. Активация вещества происходит под воздействием влияющих факторов, это может быть, как положительные эмоции, так и отрицательные. Накопившиеся запасы гормона под характерным воздействием проявится как: расширение зрачков, прилив необъяснимой силы, учащенный ритм дыхания. Иными словами у человека появляется так называемое «второе дыхание», у него усиливается сопротивляемость к боли, стрессу, страху и т.д.
- Норадреналин. Считается предшественником гормона адреналина. Он обладает такими же свойствами, как и адреналин, однако менее выраженными. Он принимает участие в нормализации артериального давления, что в свою очередь способствует стимуляции мышц сердца.

В нормальной работе надпочечников организм чувствует себя крепким и способным выдержать любые препятствия на пути, однако, гормональный дисбаланс ведет к образованию патологических процессов во всем организме. Поэтому очень важно своевременно обратить внимание на сбой работы органа и своевременно начать лечение у эндокринолога.
Частым симптомом подобных заболевания является боль в надпочечниках, какие дополнительные признаки присутствуют и, как распознать болезни, расскажем немного ниже.
Взаимодействие желез в системе ГГН
Что такое система ГГН?
Это ключевая система в гормональном балансе оси гипоталамус-гипофиз-надпочечники, которая представляет собой сложную цепочку взаимодействия желез, продуцирующих гормоны. Она является неотъемлемой составляющей основных реакций организма, обеспечивающих нормальную жизнедеятельность человека.
Баланс в работе надпочечников достигается за счет центра влияния гипоталамуса и гипофиза, который не проходит без помощи адренокортикотропного гормона (АКТГ). Сбалансированное воздействие оси гарантирует стойкость организма ко всем провоцирующим факторам.
Гипоталамус
Отправная точка взаимодействия оси ГГН – это небольшой участок в головном мозге, именующийся гипоталамус. Он отвечает за передачу информации от участков мозга к надпочечникам.
За счет сбалансированной работы достигается:
- достаточная терморегуляция организма;
- необходимая жизненная энергия.
Гипофиз
При сравнении размеров гипофиза и гипоталамуса, первый будет намного меньше, но его задача от этого не становится ниже. Гипофиз располагается вблизи основания головного мозга и сращен с гипоталамусом.
Имеет две части:
- железистую;
- нервную.
Отвечает за выработку таких гормонов:
- лютеинизирующего;
- антидиуретического;
- гормона роста.
Вышеперечисленные гормоны, как и все остальные, ответственны за особо значимые функции организма.
Гормоны роста:
- соматропин;
- тропный гормон.
Они продуцируются в передней зоне гипофиза и направляют пусковой сигнал надпочечникам. Соматропин, в свою очередь, благоприятствует восприимчивости клеток к питательным элементам.
Надпочечники
Эти железы выступают заключительной цепочкой оси ГГН. Несмотря на большую отдаленность надпочечников от гипофиза и гипоталамуса они имеют тесную взаимосвязь между собой, регулируемую гормонами. Сбалансированная работа всего организма и образование многих химических реакций достигается при помощи половых, стероидных гормонов и гормонов стресса.
Истощение надпочечников
Что значит истощение надпочечников?
Это хроническая усталость парных желез, образуемая под влиянием многих внешних факторов, например, эмоциональное истощение головного мозга, длительные воспалительные процессы и др. Как результат происходит дефицит выработки «надпочечниковых» гормонов.
Каким изменениям подвергается ось ГГН? При нормальной работе гипоталамуса и гипофиза сигналы надпочечникам продолжают отправляться, однако орган на них реагирует неполноценно либо вовсе перестает реагировать. Как следствие развивается истощение надпочечников. Если одновременно происходит нарушение работы нескольких составляющих оси, организм подвергается большой опасности.
Внимание. Заболевания гипофиза и надпочечников в совокупности приводят к гипофункции парных желез, то есть к недостаточной выработке гормонов, как одним, так и другим органом, а общий гормональный дефицит может привести к необратимым последствиям.
В современном мире угнетение надпочечников является частой проблемой, ведь нынешний ритм жизни заставляет людей ярко реагировать на происходящие события. Даже полноценный сон не способен восстановить хроническую усталость и восстановить гормональный синтез.
Причины
Истощение желез может быть спровоцировано несколькими факторами:
- длительный воспалительный процесс любого органа или отдела;
- частые стрессы, переутомления;
- высокие физические нагрузки;
- неправильное питание;
- экологические условия обитания человека.
Самой главной причиной образования болезни, как ни странно, является стресс, раздраженность и переутомление.

Интересно. Легкие стрессовые ситуации считаются неким бодрящим толчком для организма в целом и в частности для надпочечников. Однако, регулярное негативное внешнее влияние приводит к необратимым и сложным процессам, развивая при этом многочисленные заболевания эндокринной этиологии.
Что касается продуктов питания, то в этом случае врач в индивидуальном порядке разрабатывает определенный режим и рацион питания пациента.
Но отметим, что продукция кортикостероидов, взаимодействующего с гормонами гипоталамуса и гипофиза, снижается от употребления в больших количествах:
- сахара;
- углеводов.
Признаки
Патологическое состояние проявляет себя такими симптомами:
- постоянное чувство усталости;
- проблемы с утренним пробуждением при достаточном времени ночного сна;
- желание съесть соленую пищу;
- ослабление иммунной функции, что сопровождается частыми респираторными заболеваниями;
- вечерняя активность;
- слабая устойчивость к стрессовым и неординарным ситуациям;
- выпадение волос, их потускнение;
- лихорадка;
- сердечно-сосудистые нарушения;
- головокружения;
- бессонница;
- общая усталость;
- болевые ощущения в области колен и поясничном отделе;
- кожа становится блеклой и сухой;
- различные проблемы с ЖКТ;
- воспаление десен;
- шум в ушах;
- психоэмоциональные расстройства.
Побороть реакцию на стресс помогают седативные лекарственные препараты, однако, они не решают проблему взаимосвязи оси ГГН. Исключить уже развитую патологию возможно только, непосредственно укрепляя и восстанавливая работу всех составляющих цепочки.

Важно. Зачастую терапия любых хронических воспалений направлена на борьбу с основной проблемой, не обращая внимания на работу надпочечников. И это неправильно, ведь многие заболевания зависят от нормальной функции парных желез, и восстановив их, можно достичь хорошего эффекта в лечении воспалительного процесса.
Кортизол – это гормон, продуцирующийся надпочечниками, его основная задача – поддержание концентрации глюкозы в норме. Гормон способствует накоплению запасов энергетического вещества гликоген, который при необходимости расходуется организмом.
При истощении надпочечников продукция важного элемента сокращается, что ведет к дефициту гликогена. Пациент при этом начинает чувствовать все признаки гипогликемии: повышенный аппетит, нестабильность эмоций, слабость, дрожь в теле.
Но это всего лишь начальные проявления гормонального недостатка, при нарушениях работы парных желез отмечаются сбои в работе всех составляющих оси ГГН, поэтому при дальнейшем развитии патологического состояния симптоматика будет ухудшаться.
Могут появляться такие симптомы:
- нарушение частоты и объемов мочеиспусканий;
- проблемы с дыханием;
- появление аллергических реакций, которых ранее у пациента не отмечалось;
- отечность;
- дисфункция сердечно-сосудистой системы;
- слабость в мышцах;
- потеря концентрации внимания.
Стадии истощения надпочечников
Различают три стадии истощения надпочечников:
- Тревожная.
- Сопротивление.
- Истощение.
Рассмотрим их подробнее.
Таблица №2. Стадии истощения надпочечников.
| Стадия | Описание |
| Тревожная | Это начальный этап развития угнетающего состояния надпочечников. Появляется проблема в результате физических, химических и психологических воздействий на ЦНС, головной мозг и гормоны.
Как следствие, парная железа начинает активизировать свое функциональное действие. А после такого всплеска организму и органу следует восстановиться, для этого требуется, как минимум 24 часа. В этот период продукция кортизола замедляется, и организм не так ярко реагирует на все происходящее вокруг. Человек ощущает сильную усталость, ему хочется как можно быстрее расслабиться и заснуть. Продолжительное негативное воздействие развивает истощение. |
| Сопротивление | Негативное воздействие на организм продолжается, надпочечники начинают адаптироваться к этому состоянию. При этом они могут изменять свои показатели, то есть размеры и функциональную активность. Таким образом, отмечается некое сопротивление органа, период которого может затянуться весьма на неопределенное время. Кортизол все также продолжает вырабатываться, но уже в других условиях. |
| Истощение | Это последняя стадия патологического состояния, которая возникает вследствие продолжительного воздействия негативных факторов. Надпочечники уже не в состоянии нормально реагировать на внешние провокации и способность адаптироваться теряется.
Функции органа резко снижаются, что приводит к дефициту кортизола, вместе с которым падает уровень альдостерона и глюкокортикостероидов, концентрация глюкозы в крови также снижается. Пациент в этот период начинает остро ощущать все признаки истощения, что в результате заставляет его обратиться в клинику. |
Как уже можно понять, надпочечники являются одним из самых важных органов во всем механизме работы организма. Нарушение выработки гормонов ведет к самым неприятным и сложным патологическим процессам, которые иногда требуют комплексного и трудоемкого лечения.
Переизбыток «надпочечниковых» гормонов
Главная причина развития проблем эндокринной системы – это различные травмы и болезни головного мозга.
Но при этом провокатором появление переизбытка «надпочечниковых» гормонов могут стать:
- недостаточное кровообращение в надпочечниках;
- аномалии внутриутробного развития;
- ранее перенесенные тяжелые инфекционные болезни;
- новообразования на коре надпочечников;
- опухолевые образования смешанного вида;
- гипертрофия коры органа.
Многие не знают ответа на вопрос, а болят ли надпочечники?
Как правило, боль не характерный признак для патологий эндокринной системы, однако при сильных воспалениях и наличии новообразований они могут вызывать болевые ощущения. Тяжелое течение патологического процесса всегда сопровождается болью. Если болят надпочечники – это уже тревожный сигнал, оповещающий пациента о сложных изменениях, происходящих в организме.
Внимание. На начальных этапах развития заболеваний надпочечников в комплекс симптоматики не входит ощущение боли. Появление подобного признака говорит о значительных гормональных и функциональных изменениях в органе.
Заболевания надпочечников и их описание
В медицинской практике насчитывается множество различных заболеваний надпочечников, о самых распространенных мы расскажем здесь.
Любой специалист, рассматривающий проблемы с эндокринной системой, скажет, что болезни надпочечников могут обернуться для человека самым непредсказуемым образом. Именно поэтому важно своевременно обращать внимание на происходящие изменения в своем организме и при появлении тревожных сигналов обращаться в клинику.
Итак, вот такие заболевания надпочечников встречаются чаще всего:
- Синдром Нельсона.
- Гиперальдостеронизм.
- Андрогенитальный синдром.
Каждая из этих патологий имеет свои клинические проявления и первопричины.
Синдром Иценко-Кушинга
Данное патологическое состояние обусловлено избыточной продукцией гормонов надпочечников. В зависимости от того, какого гормона отмечается в переизбытке, разделяют несколько типов синдрома.
Это:
- Первичный гиперальдостеронизм. В излишке вырабатываются минералокортикоиды.
- Андростерома. Избыточная выработка андрогенов. Отмечаются опухолевые образования.
- Кортикоэстрома. Характерное состояние для мужского организма.
- Опухолевые образования, производящие различные виды гормонов.
Кроме этого, в редких случаях может образоваться феохромоцитома, то есть новообразование на мозговом веществе. В этом случае отмечается избыточная продукция адреналина и норадреналина.
Также причиной синдрома могут быть нарушения гормонального фона в гипофизе. В излишке вырабатывается адренокортикотропный гормон (АКТГ), который задает программу для работы надпочечников.
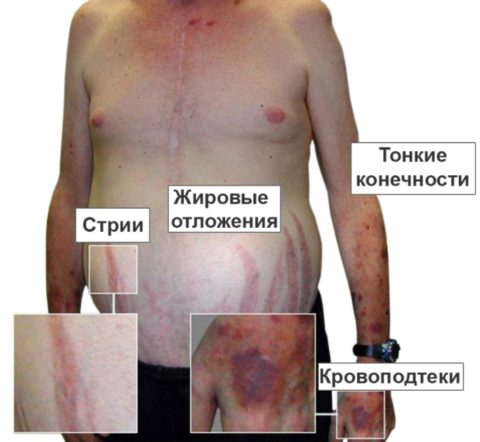
Признаки синдрома следующие:
- резкий набор веса, пациент достигает стадии ожирения;
- изменение цвета лица, кожа становится серой и одутловатой, иногда наблюдается синюшный оттенок;
- в отдельных местах тела появляются багровые продолговатые стрии, в частности на бедрах, животе, плечах и молочных железах;
- кожный покров становится тонким, сквозь него можно легко просмотреть кровеносные сосуды;
- отмечаются пигментация участков кожи;
- на лице появляются признаки акне, нарушается работа сальных желез;
- сбой сердечного ритма;
- повышенное артериальное давление;
- остеопороз.
Внимание. Часто к синдрому присоединяется заболевание диабет. Обусловлено это явление повышением уровня сахара в крови, концентрация которого напрямую зависит от гормонального фона в организме. Развитие диабета возникает в 15% всех случаев болезни Иценко-Кушинга.
У женщин к вышеперечисленным признакам может присоединиться гирсутизм (оволосение кожных покровов по мужскому типу), при этом частота месячного цикла сбивается, возможна аменорея. Лечение проводится только при помощи хирургического вмешательства.
Синдром Нельсона
Данный синдром означает надпочечниковую недостаточность, зачастую образующуюся в результате перенесенной операции по удалению пораженного надпочечника (заболевание Иценка-Кушинга).
Также причинами развития синдрома могут быть:
- имеющийся продолжительный период дефицит «надпочечниковых» гормонов;
- наличие синдрома Шмидта;
- резкая отмена приема глюкокортикоидных препаратов;
- кровоизлияние в надпочечниках у новорожденных в результате тяжелых родов.
Проявляется патология такими признаками:
- регулярная головная боль;
- снижение вкусовых ощущений;
- снижение зрения;
- пигментация отдельных кожных участков;
- сердечно-сосудистые расстройства;
- низкое артериальное давление;
- психо-эмоциональные расстройства;
- ощущение холода в конечностях;
- нарушения частоты и объема микции.
Медикаментозная терапия заключается в воздействии на гипоталамо-гипофизарную ось лекарственными препаратами. При отсутствии эффекта лечения врачи определяют необходимость в проведении операции.
Синдром Кона (гиперальдостеронизм)
Этот синдром обусловлен наличием комплекса признаков, возникающих на фоне избыточной продукции альдостерона и минералокортикоидов.
Патология обусловлена:
- водно-электролитным дисбалансом;
- сужением просвета почечных артерий;
- сердечной недостаточностью.
Проявление гиперальдостеронизма выражено такими симптомами:
- высокое артериальное давление;
- слабость в мышцах;
- судороги в конечностях;
- неутолимая жажда;
- головная боль;
- развитие полиурии (повышенное выделение суточной мочи);
- никтурия (объем мочи, выводящейся в ночное время, преобладает над объемом, выделяющимся днем).

Тяжелые формы болезни грозят развитием таких патологий:
- цирроз печени;
- пиелонефрит;
- сердечная недостаточность;
- нефрит хронической формы;
- рецидив болезни.
При появлении тревожных сигналов синдрома Кона, следует пройти диагностические процедуры. Если к вышеперечисленным признакам еще добавляется боль в надпочечниках, это свидетельствует о тяжелом течении болезни, которая требует незамедлительной врачебной помощи.
Внимание. Недостаточность коры надпочечников ослабляет иммунитет человека, что грозит полным расстройством всех функций организма.
Адреногенитальный синдром
Это увеличение структурных элементов ткани коры надпочечников, имеющее врожденный характер. Причина – генетические мутации.
Характерная симптоматика болезни:
- высокая концентрация калия;
- оволосение лобковой зоны;
- расстройства ритма сердца;
- признаки акне;
- задержка первой менструации у девочек;
- сбои в менструальном цикле;
- нарушение водно-электролитного баланса;
- оволосение у женщин по мужскому типу;
- патологические внешние изменения половых органов (увеличение или уменьшение их размеров);
- бесплодие.
Данная патология настолько опасна, что может грозить смертью.
Болезнь Аддисона
Патология характеризуется пониженной выработкой «надпочечных» гормонов. Как считают медики, основная причина болезни кроется в аутоиммунных нарушениях.
Но провокаторами развития болезни Аддисона могут быть также:
- иммунные нарушения;
- длительная терапия гормональными препаратами;
- туберкулез надпочечников;
- сбой в обменных процессах белка;
- заболевания грибковой природы;
- СПИД;
- перенесенные операции по удалению надпочечника.
Недостаток альдостерона и кортизола приводят к развитию вильного обезвоживания, происходит разрушение электролитов, работа надпочечников снижается. В медицине заболевание еще именуют, как хроническая недостаточность коры надпочечников.
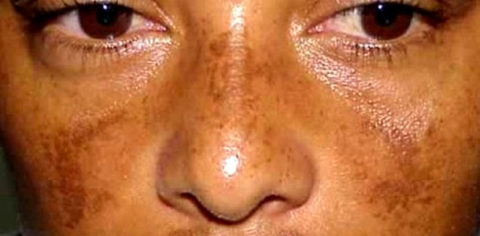
Признаки заболевания следующие:
- пигментация кожи половых органов, сосков и на складочных местах тела;
- на фоне потемнения мест пигментации могут появляться бледные места (витилиго);
- резкая потеря веса;
- депрессия, слабость, апатия, астения;
- подавление интимного влечения;
- неутолимое желание съесть что-то соленое;
- боль в мышцах;
- кишечные колики;
- тошнота, переходящая в рвоту;
- потеря концентрации внимания и нарушения памяти;
- пониженная температура тела.
Опасность заболевания кроется в том, что может образоваться острая надпочечниковая недостаточность.
Последствия болезни Аддисона могут быть:
- инфаркт;
- инсульт;
- острый живот;
- менингит.
Внимание. В результате развития болезни поражается более 90% тканей надпочечников.
Болезнь Аддисона делится на:
- первичную недостаточность коры надпочечников;
- вторичную недостаточность.
Таблица №3. Течение болезни Аддисона.
| Этап болезни | Характеристика изменений | Течение |
| Первичная недостаточность | При первичной недостаточности происходит разрушение тканей коры надпочечников, не затрагивая другие составляющие оси ГГН. | Достаточно редкое явление, которое может возникнуть у человека любого возраста и пола. Развитие патологии происходит постепенно. |
| Вторичная недостаточность | В данном случае отмечаются патологические изменения в отделах головного мозга (гипофиз и гипоталамус), которые тесно взаимосвязаны с работой надпочечников. | Развитие вторичной недостаточности имеет те же проявления, что и хроническая недостаточность надпочечников, однако, у больных отсутствует такой характерный признак, как пигментация и витилиго. |
Опухолевые образования на надпочечниках
В частых случаях опухоли на надпочечниках носят доброкачественный характер. При этом установить точные причины их образования не удается современной медицине.
Но, как считают специалисты, их провокаторами могут быть:
- злокачественные образования щитовидной железы;
- врожденные аномалии развития сосудов головного мозга;
- избыточная выработка гормонов паращитовидных желез.
В медицине различают такие виды опухолей:
- Кортикоэстерома.
- Альдостерома.
- Глюкокортикостерома.
- Глюкоандростерома.
- Феохромацитома.
- Миелолипома.
- Инциденталома.
Важно. Большинство новообразований на надпочечниках носят доброкачественный характер. Также положительным признаком считается, что возникают они крайне в редких случаях.
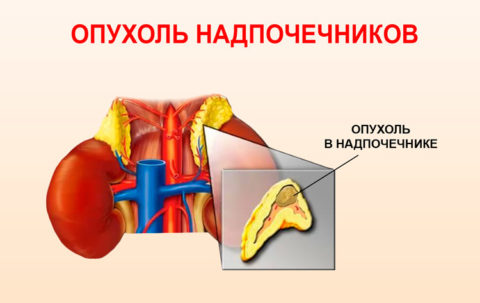
Феохромоцитома
Это одно из самых опасных нарушений, характеризующееся образованием опухоли мозгового вещества. Состояние обусловлено повышенной выработкой адреналина и норадреналина, что в первую очередь отражается на психо-эмоциональном состоянии больных.
Любое резкое движение или громкий звук провоцирует паническое состояние, которое нередко сопровождается:
- ощущением сильного страха;
- высоким давлением;
- выделением холодного пота.
Клинические проявления феохромоцитомы:
- регулярные скачки давления, верхнее АД иногда переходит черту в 250 мм.рт.ст.;
- в периоды, когда провокатор панического состояния отсутствует, у больного отмечается пониженное давление, что сопровождается обмороками;
- одышка, нарушение дыхания;
- резкая и интенсивная головная боль;
- расстройство зрения;
- нарушение ритма сердца.
При развитии злокачественной опухоли метастазы активно начинают поражать соседние органы и системы, что сопровождается определенной клинической картиной. Нередко даже при доброкачественных новообразованиях у пациентов могут развиться серьезные осложнения.
Это:
- инсульт;
- инфаркт;
- энцефалопатия;
- отек легких;
- туберкулез почек.
Кортикоэстерома
При данном типе новообразования происходит излишняя выработка глюкокортикоидов, что провоцирует развитие синдрома Иценко-Кушинга. Опухоль формируется из клеточной ткани коры надпочечников пучкового слоя.
Симптомы при этом будут такие:
- активный набор веса, при этом отложение жира происходит даже на лице;
- покраснения кожного покрова;
- атрофия мышц на ногах;
- кожа на ладонях становится тонкой, сквозь нее можно рассмотреть кровеносные сосуды;
- отечность конечностей;
- появляются признаки акне, причем угревая сыпь может покрывать не только лицо, но и все тело;
- на груди, бедрах и животе появляются багровые стрии.
У женщин при данной патологии может появиться оволосение по мужскому типу, а у мужчин, наоборот, появляются женские черты. Это явление обусловлено тем, что новообразование появляется в пучковом слое коры надпочечников, который отвечает за синтез половых гормонов.
Туберкулез надпочечников
Это заболевание считается также одним из самых опасных, которые приводят к неоьратимым изменениям в организме. Туберкулез надпочечников выражается гипофункцией парных желез.
Статистика. Туберкулез надпочечников – это болезнь, которая зачастую развивается на фоне острой недостаточности парных желез. По данным статистики заболевание диагностируется в 30% всех зарегистрированных случаев.
Причиной развития патологии кроме надпочечниковой недостаточности может быть ранее перенесенный туберкулез других органов. В группу риска попадают в частности мужчины в возрасте от 20 до 50 лет.
Клинические проявления туберкулеза не касаются внешних изменений органа, однако внутри развиваются разрушительные процессы.
В тканях надпочечников можно обнаружить:
- некроз творожистого вида;
- грануляцию тканей;
- появление фиброзных образований;
- отложения кальция;
- спайки с близлежащими органами.
Гормональный дисбаланс, который непременно присутствует при туберкулезе надпочечников, сопровождается характерной симптоматикой, как при недостаточности парных желез.
Проявляется болезнь таким образом:
- резкое снижение веса;
- отсутствие аппетита;
- пигментация некоторых участков тела;
- нарушения, связанные с кишечником;
- пристрастие к соленым продуктам;
- симптомы гипогликемии;
- астения;
- артралгия;
- низкое артериальное давление, обмороки;
- дистрофия миокарда;
- проблемы в работе ЖКТ;
- одышка;
- слабый сердечный ритм.
При лабораторной диагностике крови отмечается повышенное содержание эозинофилов и лимфоцитов. При рентгенологическом обследовании у некоторых пациентов могут обнаружиться кальцинаты, которые будут локализованы в надпочечниках или мезентериальных лимфаузлах.
Диагностика заболеваний надпочечников
Для установления диагноза в современной медицине существует различное множество эффективных методик.
Диагностика заболеваний надпочечников включает в себя такие мероприятия:
- Сбор анамнеза.
- Сдача лабораторных анализов (кровь и моча).
- МРТ и КТ.
- УЗИ.
- Рентген исследование с контрастированием внутренних органов.
- Рентген головного мозга.
- Рентген скелета.
- Проведение гормональных проб.
- Селективная катетеризация надпочечных кровеносных сосудов.
Совет. Перед началом диагностики и лечения пациентки женщины обязаны прекратить прием гормональных противозачаточных средств.
Диагностикой и лечением эндокринных заболеваний занимается врач-эндокринолог или хирург-онколог.

Лечение
Главная цель лечения – это восстановление сбалансированной работы оси ГГН и нормализация уровня гормонов. При этом ключевым фактором является устранение провоцирующих заболевания надпочечников воздействий.
Медикаментозная терапия полностью зависит от типа болезни и причины, его спровоцировавшей. В каждом индивидуальном случае лечащий врач разрабатывает методику и дает соответствующие рекомендации.
Для качественного лечения пациентам следует руководствоваться такими советами:
- Принимать гормональные препараты строго в указанное время и в той дозировке, которую рассчитал лечащий врач.
- Если причиной патологических изменений в органе стали вирусы, бактерии или грибки, то, соответственно, назначаются противовирусные, антибактериальные или антимикотические препараты.
- В курс терапии обязательно включается комплекс витаминов и минералов.
- Вместе с лечащим доктором скорректировать рацион.
- Исключить все негативные факторы, в том числе вредные привычки.
- Постараться исключить стрессовые воздействия.
Данные рекомендации смогут быть эффективными только при наличии диагноза, поддающегося медикаментозной терапии. Но в некоторых ситуациях, например, при разрастании опухоли либо, когда лечение медикаментами не дает положительной динамики определяется необходимость в проведении операции.
В зависимости от области поражения и тяжести заболевания принимается решение по удалению одного или двух надпочечников. Если врачи прибегают к крайним методам и удаляют полностью обе парные железы, то таким пациентам приходится всю оставшуюся жизнь принимать гормональные препараты.
Адреналэктомия
Операции по удалению надпочечников проводятся одним из двух способов:
- Традиционный метод. Это полостная хирургия. В месте поражения по размерам очага делается разрез кожи и мышц на спине или пояснице, удаляется больной орган и делается шов. После операции у человека в месте разреза остается шрам.
- Эндоскопия. Этот метод заключается в том, что в небольшой разрез в месте поражения (на спине или животе) вводятся эндоскоп и инструменты, которыми производится удаление больного органа. После данной операции может остаться небольшой шрам.
Таблица №5. Преимущества и недостатки эндоскопии.
| Преимущества | Недостатки |
|
|
Эндокринная система достаточно сложный механизм, который требует тщательной диагностики и рационального подхода в лечении. Своевременно начатые лечебные мероприятия позволяют избежать серьезных осложнений.
Питание
Работа надпочечников зависит не только от стрессовых напряжений и функций гипофиза и гипоталамуса, но и качества питания пациента. Особенное внимание уделяется правильным продуктам при истощении надпочечников.
Важно. Основное правило правильного питания – это небольшие порции блюд, приготовленных из качественных продуктов, частота приема не менее 4 раз в сутки.
Таблица №6. Полезные продукты, позволяющие улучшить функциональность надпочечников.
| Название продукта | Источник витаминов и минералов |
| Морская рыба | Омега-3,6 |
| Печень, редька, арахис | Витамин В5 |
| Свиное сало | Энергетические запасы |
| Яйца | Витамин В5, Е, белок |
| Микрогрин | Витамины Е и группы В |
| Морковь | Витамин А |
| Свежий сок апельсина, смородины и чай из шиповника | Витамин С |
| Нерафинированное растительное масло | Витамин Е |
| Растение солодка | Обеспечивает защиту гидрокартизона, вырабатываемого надпочечниками |
| Морская соль (неочищенная) | Нормализует артериальное давление, обогащена множеством минералов |
Считается, что натуральный черный шоколад способствует активации мозга, при этом обладает свойствами активизировать продукцию кортизола.

Профилактика
В качестве профилактики заболеваний надпочечников нужно посоветовать регулярно заниматься умеренными физическими нагрузками. Они, как минимум, препятствуют развитию истощения надпочечников. Кроме этого, исключение вредных привычек помогут устранить еще один провоцирующий фактор развития патологий.
Внимание. Кардиотренировки категорически противопоказаны пациентам, имеющим какие-либо проблемы с надпочечниками. Считается, что такие нагрузки только усугубляют проблему и развивают истощение органа.
Очень важно обратить внимание на свое отношение к окружающему миру, ведь подавленное состояние и стресс – самые основные провокаторы угнетения надпочечников.
Прогноз для жизни полностью зависит от поставленного диагноза. При развитии тяжелых заболеваний избежать опасного исхода позволит только своевременная и качественная терапия.
Статистика. При образовании доброкачественных опухолей более 95% пациентов после своевременного лечения преодолевают пятилетний срок выживаемости. А при злокачественных опухолях выживаемость пациентов составляет всего 40%.
Видео материал, представленный ниже, ознакомит наших читателей с возможными осложнениями заболеваний надпочечников:

