Аритмия – это изменения в работе сердца любого характера, результатом которых становится нарушение правильного ритма по скорости или синхронности сокращений.

Общие сведения
Врачи называют пульс зеркалом состояния сердечно-сосудистой системы. По его состоянию можно обнаружить проблемы с сердцем, независимо от того, учащается он или, наоборот, становится медленнее. Пульс – это ритмичное колебание сердца, данное проявление позволяет определить состояние сосудистой системы. Когда ритмичность изменяется, такое состояние называют аритмией.
Приступы аритмии способны случаться как в молодом, так и в пожилом возрасте. Конечно, зрелые люди больше уязвимы к проблемам сердца, но аритмиями страдают даже дети. Патология бывает врожденной или приобретенной. Чаще встречается второй вид. Нормальное состояние пульса – 60-80 ударов в минуту. При измененных показателях развивается аритмия, которая может привести к пагубным последствиям.
Термином «аритмии» объединяются различные по механизму возникновения, проявлениям и прогнозу расстройства зарождения и проведения электрических импульсов сердца. Они возникают в результате нарушений проводящей системы сердца, обеспечивающей согласованные и регулярные сокращения миокарда – синусовый ритм. Аритмии могут вызывать тяжелые нарушения деятельности сердца или функций других органов, а также сами являться осложнениями различных серьезных патологий. Проявляются ощущением сердцебиения, перебоев, замирания сердца, слабостью, головокружением, болями или давлением в груди, одышкой, обмороками. При отсутствии своевременного лечения аритмии вызывают приступы стенокардии, отек легких, тромбоэмболию, острую сердечную недостаточность, остановку сердца.
По статистике нарушения проводимости и сердечного ритма в 10-15% случаев являются причиной смерти от болезней сердца. Изучением и диагностикой аритмий занимается специализированный раздел кардиологии – аритмология. Формы аритмий: тахикардия (учащенное сердцебиение более 90 уд. в мин.), брадикардия (уреженное сердцебиение менее 60 уд. в мин.), экстрасистолия (внеочередные сердечные сокращения), мерцательная аритмия (хаотичные сокращения отдельных мышечных волокон), блокады проводящей системы и др.
Ритмичное последовательное сокращение отделов сердца обеспечивается особыми мышечными волокнами миокарда, образующими проводящую систему сердца. В этой системе водителем ритма первого порядка является синусовый узел: именно в нем зарождается возбуждение с частотой 60-80 раз в минуту. Через миокард правого предсердия оно распространяется на атриовентрикулярный узел, но он оказывается менее возбудим и дает задержку, поэтому сначала сокращаются предсердия и только потом, по мере распространения возбуждения по пучку Гиса и другим отделам проводящей системы, желудочки. Таким образом, проводящая система обеспечивает определенный ритм, частоту и последовательность сокращений: сначала предсердий, а затем желудочков. Поражение проводящей системы миокарда ведет к развитию нарушений ритма (аритмиям), а отдельных ее звеньев (атриовентрикулярного узла, пучка или ножек Гиса) – к нарушению проводимости (блокадам). При этом может резко нарушаться координированная работа предсердий и желудочков.
Причины
Заболевание зачастую связано с кардиологическими патологиями, для которых характерно изменение структуры органа (деструкция, ишемия, гипотрофия и пр.). Расстройство ритма чаще всего выступает в роли осложнения при недостаточной деятельности сердца, ишемической болезни, кардиальных миопатиях, врожденных и приобретенных пороках, воспалении миокарда.
При воздействии некоторыми лекарственными веществами также возникает аритмия. В частности, неправильное использование сердечных гликозидов, диуретиков, симпатомиметиков, антиаритмических средств с проаритмическим действием способно привести к нарушению ритма различной степени выраженности.
В некоторых случаях последствия простой нехватки тех или иных микроэлементов выражаются развитием аритмии. Подобное чаще всего встречается при гипокалиемии, гипомагниемии, гиперкалиемии и гиперкальциемии.
Стоит помнить о явном вреде плохих привычек таких как курение, прием алкоголя и наркотических веществ. Подобные вещества способны оказывать токсическое воздействие на сердце и сосуды. В результате — нежелательные последствия в виде не только аритмии, но и более тяжелых заболеваний.
Факторы риска
С каждым годом диагноз “аритмия” все чаще выставляется больным различных возрастных категорий, что в первую очередь связано с факторами риска. Аритмией болеют взрослые и дети. Выявление той или иной причины болезни лежит в основе различных методов диагностики и скрининг-тестов. Также грамотное их использование позволяет проводить эффективную профилактику.
- Генетическая предрасположенность. Некоторые аритмии, по типу синдрома Вольфа-Паркинсона-Уайта, являются наследственными заболеваниями. Другие связаны с врожденными пороками.
- Патологии щитовидной железы. Этот эндокринный орган серьезно влияет на работу сердца. Щитовидная железа вырабатывает гормоны, ускоряющие или замедляющие метаболические процессы в организме. Соответственно, при тиреотоксикозе возникает тахикардия, а при недостаточной работе органа — брадикардия.
- Артериальная гипертензия. Повышенное давление в сосудах угрожает ишемической болезнью сердца, которая в свою очередь нередко осложняется нарушением ритма.
- Эпизоды гипогликемии. Временное понижение концентрации глюкозы в крови может способствовать развитию аритмии. При декомпенсированном сахарном диабете возникает гипертония и ИБС, а подобное также приводит к расстройству сердечной деятельности.
- Избыточный вес тела. Подобное состояние часто становиться причиной развития гипертонии, ИБС и других патологических нарушений. К тому же повышенная масса тела сама по себе оказывает дополнительную нагрузку на сердце, тем самым способствуя учащенному сердцебиению.
- Повышенный холестерин в крови. Этот показатель должен особенно тщательно проверяться у людей 55 лет и старше, когда повышается риск развития сердечно-сосудистых болезней, в том числе аритмии.
- Анемия — недостаток железа провоцирует развитие гипоксии различных тканей, в том числе сердечной. Подобное в свою очередь приводит к расстройству ритма.
- Гормональный дисбаланс — при климаксе у женщин чаще всего наблюдаются внеочередные сокращения и другие проявления аритмии.
- Остеохондроз — нарушение строения позвоночного столба приводит к сдавливанию нервных корешков, что в свою очередь способствует развитию расстройства вегетативных регуляций (включает блуждающий нерв и симпатическую нервную систему). От подобного в первую очередь страдает сердечная деятельность.
Классификация аритмий
Этиологическая, патогенетическая, симптоматическая и прогностическая неоднородность аритмий вызывает дискуссии по поводу их единой классификации. По анатомическому принципу аритмии подразделяются на предсердные, желудочковые, синусовые и атриовентрикулярные. С учетом частоты и ритмичности сердечных сокращений предложено выделять три группы нарушений ритма: брадикардии, тахикардии и аритмии.
Наиболее полной является классификация, основанная на электрофизиологических параметрах нарушения ритма, согласно которой выделяют аритмии:
Вызванные нарушением образования электрического импульса
В эту группу аритмий входят номотопные и гетеротопные (эктопические) нарушения ритма.
Номотопные аритмии обусловлены нарушением функции автоматизма синусового узла и включают синусовые тахикардию, брадикардию и аритмию.
Отдельно в этой группе выделяют синдром слабости синусового узла (СССУ).
Гетеротопные аритмии характеризуются формированием пассивных и активных эктопических комплексов возбуждения миокарда, располагающихся вне синусового узла.
При пассивных гетеротопных аритмиях возникновение эктопического импульса обусловлено замедлением или нарушением проведения основного импульса. К пассивным эктопическим комплексам и ритмам относятся предсердные, желудочковые, нарушения атриовентрикуоярного соединения, миграция суправентрикулярного водителя ритма, выскакивающие сокращения.
При активных гетеротопиях возникающий эктопический импульс возбуждает миокард раньше импульса, образующегося в основном водителе ритма, и эктопические сокращения «перебивают» синусовый ритм сердца. Активные комплексы и ритмы включают: экстрасистолию (предсердную, желудочковую, исходящую из атриовентрикулярного соединения), пароксизмальную и непароксизмальную тахикардию (исходящую из атриовентрикулярного соединения, предсердную и желудочковую формы), трепетание и мерцание (фибрилляцию) предсердий и желудочков.
Аритмии, вызванные нарушением функции внутрисердечной проводимости
Данная группа аритмий возникает в результате снижения или прекращения распространения импульса по проводящей системе. Нарушения проводимости включают: синоатриальную, внутрипредсердную, атриовентрикулярную (I, II и III степени) блокады, синдромы преждевременного возбуждения желудочков, внутрижелудочковые блокады ножек пучка Гиса (одно-, двух- и трехпучковые).
Комбинированные аритмии
К аритмиям, сочетающим нарушения проводимости и ритма относятся эктопические ритмы с блокадой выхода, парасистолия, атриовентрикулярные диссоциации.
Существует несколько типов аритмий. Специалисты детально изучили их, при каждом виде подбирается индивидуальное лечение. В зависимости от того, в каком именно отделе сердца образуются проблемы, происходит деление. Всего выделяют 3 главных вида: синусовые, желудочковые, предсердные. Далее они различаются по частоте сердечных сокращений. Основные виды аритмии таковы:
- Тахикардия. Состояние, при котором частота пульса превышает показатель 80 ударов. Приступы возникают при больших физических нагрузках, это считается нормальным состоянием. Но если организм спокоен, а частота пульса высокая, это может говорить о патологии.
- Брадикардия. Вид аритмии, при котором частота сердечных сокращений меньше 60 ударов в минуту. Может возникать при нормальном самочувствии, но если пациент чувствует себя плохо регулярно, это говорит о развитии патологических процессов.
- Пароксизмальные нарушения. Это состояние, при котором у вполне здорового человека резко учащается пульс, сердце начинает биться так сильно, что невозможно подсчитать удары. Как правило, их частота достигает 200 ударов в минуту. Это вид тахикардии, который способен привести к появлению резкой слабости, общего недомогания и даже потери сознания. В таком случае требуется немедленная медицинская помощь, это очень опасное состояние, которое может спровоцировать необратимые процессы.
- Экстрасистолия. Возникает без видимых причин. Состояние, при котором в нормальный ритм сердца вплетается преждевременное сокращение. Данный приступ появляется из-за вегетососудистой дистонии, при высоком уровне стресса.
При возникновении симптомов, указывающих на недуг, следует сразу обращаться к специалистам за помощью и начинать курс восстановления. Лечение сердечной аритмии несложное, если его своевременно начать и соблюдать все требования специалистов. В противном случае, при игнорировании заболевания, развиваются серьезные патологии, которые приводят даже к летальному исходу.
Симптомы и клинические проявления
Проявления брадикардии и тахикардии – различны, поэтому мы будем рассматривать их обособленного друг от друга.
Редкий ритм сердца (брадикардия) сопровождается следующими симптомами:
- общая слабость;
- одышка;
- головокружение;
- быстрая утомляемость;
- частые случаи потемнения в глазах;
- состояния, близкие к потере сознания, когда человеку лишь ценой огромных усилий удается сохранять равновесие и выполнять привычные действия.
Для брадикардий характерны кратковременные потери сознания. Без чувств человек лежит всего несколько секунд, реже – минут. Мерцальная аритмия сердца и другие виды тахикардии не могут похвастаться подобной гуманностью, поскольку на долгое время лишают пациента способности воспринимать окружающую действительность и нередко требуют незамедлительной реанимации для сохранения человеческой жизни. Во всем остальном симптомы тахикардий похожи на проявления брадикардий.
Заметим, что в одних случаях аритмия сердца может сопровождаться признаками острой или хронической сердечной недостаточности (нарушения дыхания, отек легких, резкое падение артериального давления), а в других – моментальной потерей сознания и клинической смертью. Как видите, данное заболевание проявляет себя кардинально противоположными признаками, и, пожалуй, именно в этом заключается его главная
Сердечная аритмия может быть независимой патологией или быть проявлением другого заболевания. Независимо от этого, приступ аритмии позволяет своевременно понять, что есть проблемы сердечного характера. Существуют начальные проявления аритмии, обратив на них внимание, можно помочь своему организму защитить сердце:
- стали чаще беспокоить головные боли;
- наличие синдрома трясущихся рук (бывает тремор конечностей);
- случается бессонница;
- Вы внезапно просыпаетесь с одышкой посреди ночи;
- пациент перестает высыпаться, регулярно ощущается приступ паники и беспокойства;
- начались регулярные жалобы на общее состояние здоровья.
Все эти признаки указывают на наличие проблем сердечной системы. Аритмия сердца имеет сиптомы, которые сложно не заметить. Пациенты, которые обращаются к врачу сразу при ощущении ухудшения самочувствия, значительно снижают риск развития сердечно-сосудистых недугов.
Осложнения
Последствия аритмии таковы:
- Остановка сердца. Может не сопровождаться какими-либо предварительными проявлениями. Примерно в 15% случаев возникает спонтанно. Требует срочных реаниматологических мероприятий. Результат зависит от первопричины процесса.
- Кардиогенный шок. Резкое падение артериального давления на фоне снижения выброса крови. Это прямой путь к смерти, летальность варьируется в пределах 90% и более того.
- Инфаркт миокарда. Острое нарушение питания сердечных структур. Мышцы замещается рубцовыми тканями, фатальное осложнение развивается на фоне мерцательной или пароксизмальной тахикардии, реже в иных случаях.
- Инсульт. Дефицит трофики головного мозга. Приводит к формированию неврологической недостаточности, в зависимости от очага проблемы это может быть исчезновение речи, зрения, слуховая дисфункция, иные «сюрпризы».
- Тромбоэмболия. Образование кровяных сгустков в результате слипания тромбоцитов.
Вероятность осложнений определяется формой процесса, длительностью, качеством лечения. Аритмия сердца опасна летальным исходом как основным фактором или тяжелой инвалидностью.
Диагностика
Оценка состояния пациента осуществляется под контролем кардиолога. В меньшей степени прибегают к консультациям других специалистов: по гормональным проблемам, патологиям нервной системы.
Схема диагностики такова:
- Устный опрос пациента о жалобах и их характере. Могут использоваться стандартные опросники. Объективизация симптомом играет наибольшую роль.
- Сбор анамнеза. Привычки, образ жизни, семейная история болезней и иные моменты.
- Измерение артериального давления, частоты сердечных сокращений.
- Выслушивание звука (обычно тона разной громкости, хаотичные).
- Суточное мониторирование с помощью программируемого аппарата Холтера.
Электрокардиография
Основная методика. Направлена на оценку характера функциональной активности мышечного органа. В «правильных» руках это информативный способ. Практически всем без исключения кардиологическим больным назначается электрокардиография, которая в большинстве случаев позволяет определить многие формы аритмии. Для каждого случая характерны свои ЭКГ-признаки:
- Синусовая тахикардия — кроме увеличения частоты сердечных сокращений другие изменения ритма не определяются.
- Синусовая брадикардия — наблюдается уменьшение частоты сердечных сокращений относительно возрастной нормы.
- Синусовая аритмия — частота сердечных сокращений увеличивается, уменьшается или остается нормальной, при этом ритм становиться неправильным.
- Синдром слабости синусового узла — наблюдается постоянное уменьшение ЧСС синусового типа, иногда синусовый ритм исчезает, при этом периодически регистрируются синоаурикулярные блокады. Также на ЭКГ может диагностироваться синдром тахикардии-брадикардии.
- Гетеротопные аритмии — проявляются изменением частоты сердечных сокращений и правильностью ритма, которые чаще всего являются несинусовыми. При идиовентрикулярном ритме ЧСС составляет 20-40 уд/мин, а при атриовентрикулярном 40-60 уд/мин.
- Экстрасистолия — определяется при возникновении на ЭКГ внеочередных сокращений, которые могут быть единичные, парные, множественные. Также для этой формы аритмии характерна неполная компенсаторная пауза. В зависимости от источника возбуждения изменения могут отмечаться в предсердиях, атриовентрикулярном узле, желудочках.
- Пароксизмальная тахикардия — появляется внезапно, при этом ЧСС может достигать 150 уд/мин и выше.
- Сердечные блокады — определяются по выпадению комплексов соответствующей локализации, при слабой выраженности патологии может наблюдаться лишь замедление ритма.
- Трепетание предсердий — ЧСС составляет за минуту 150-160 уд., при этом желудочковые комплексы не изменяются, а ритм становится несинусовым.
Кроме того, используют:
- Эхокардиография. УЗИ-визуализация. Назначается в ограниченном числе случаев. Особенно часто на фоне предполагаемых пороков развития или приобретенных органических изменений.
- Анализ крови общий и биохимический.
- Пробы с физической нагрузкой — для этого используется велотренажер или беговая дорожка, при этом параллельно записывается ЭКГ.
- Тест с наклонным столом — часто применяется при частых и безосновательных предобморочных и обморочных состояниях. Для этого больного фиксируют на столе, который после снятия показателей в горизонтальном положении переводится в вертикальное и снова записывает сердечный ритм и артериальное давление.
- Электрофизиологическое исследование — проводится с целью определения аритмогенного очага, также при возможности проводится его ликвидация. Зачастую применяется при фибрилляциях предсердий.
- УЗИ почек.
По мере необходимости ангиография, КТ или МРТ. Перечень подбирается врачами, исходя из предполагаемого патологического процесса. Нарушение ритма сердца определяется на ЭГК, ЭХО-КГ.
Особенности терапии
Для лечения различных видов аритмий применяют как лекарственные, так и хирургические методы лечения.
Консервативная терапия
При наличии тяжелого течения аритмии используются антиаритмическая терапия. Их прием возможен только с согласия лечащего врача, поскольку в противном случае могут возникнуть нежелательные последствия.
Группы антиаритмических средств, используемых при аритмии:
- Препараты, оказывающие влияние на проводящую систему сердца. К этой группе относятся сердечные гликозиды, бета-адреноблокаторы. За счет подобного действия замедляется сердечный ритм, поэтому их чаще используют при тахикардии и мерцательной аритмии.
- Прямые антиаритмические средства – влияют на проницаемость ионных каналов, что в свою очередь уменьшает частоту сердечных сокращений. В списке препаратов из этой группы находится амиодарон, аллапенин, ритмонорм и другие.
Общие рекомендации включают следующее:
- При склонности к образованию тромбов стараются лечить тромболитическими препаратами, включая кардиологический аспирин, клопидогрель и другие подобные лекарства, назначаемые врачом. Также включение в питание семени льна, чеснока, сельдерея, петрушки способствует разжижению крови.
- Сердечную мышцу способны укрепить милдронат, рибоксин, АТФ. Врачом могут назначаться и другие препараты, широко используемые в кардиологической практике. В том числе полезно употреблять семя, орехи, сухофрукты, рыбу.
- Если аритмия является осложнением другого заболевания, в первую очередь проводится его лечение, тем самым позволяя без использования кардиологических препаратов устранить приступы аритмии.
- Длительное лечение аритмии предполагает тщательное выполнение врачебных рекомендаций, тем самым снижая вероятность появления повторных приступов. В сложных случаях, когда консервативными средствами невозможно достичь желаемого эффекта, прибегают к имплантации электрокардиостимулятора или радиочастотной катетерной абляции.
Катетерная аблация
Среди хирургических методов лечения самым распространенным является катетерная аблация.
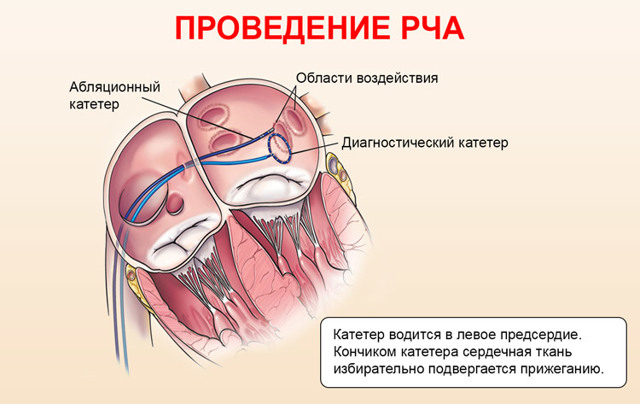
Катетерная аблация – это малоинвазивная операция, в ходе которой происходит устранение «источника» аритмии с использованием радиочастотной энергии (РЧА) или локального охлаждения тканей сердца (криоаблации).
Появление методики катетерных аблаций стало результатом интенсивного развития науки и появления новых медицинских технологий за последние 20 лет.
Сегодня метод катетерной аблации широко распространен во всем мире (более 1 млн операций ежегодно) и является единственным методом лечения, позволяющим радикально устранить значительную часть нарушений ритма сердца у человека.
Виды катетерных аблаций
Наиболее часто в клинической практике используется ток сверхвысокой (радио) частоты — 500 кГц. Такой вид аблации называется – радиочастотная катетерная аблация (РЧА). Воздействия радиочастотной энергии осуществляются с помощью специальных управляемых катетеров, устанавливаемых в сердце под рентгеновским контролем.
Другой вид воздействия на источник аритмии основан на быстром, глубоком и локальном охлаждении тканей сердца. Такой вид катетерной аблации получил название катетерная криоаблация. Наиболее часто катетерная криоаблация применяется для лечения фибрилляции предсердий, для этого используется специальный катетер-криобаллон. Такой вид операции называется катетерная баллонная криоаблация.
Какие виды аритмий можно устранить с помощью катетерной аблации?
Все нарушения ритма у человека принято разделять в зависимости от локализации «источника» аритмии в сердце человека на «наджелудочковые» и «желудочковые». Причиной (этиологией) аритмий у человека могут быть различные патологические воздействия на сердце (воспаление, ишемия и др), либо они могут быть обусловлены врожденными особенностями (аномалиями) развития сердца, в т.ч. проводящей системы сердца. Нередко обнаружить причину развития аритмии не удается. Такие нарушения ритма (в отсутствие других заболеваний сердца) называют «идиопатическими». Метод катетерной аблации позволяет в большинстве случаев эффективно устранить различные как по этиологии, так и по механизмам развития, аритмии.
Преимущества катетерной аблации
Лечение нарушений сердечного ритма может быть медикаментозным или интервенционным (хирургическим). Следует учитывать, что медикаментозное лечение предусматривает длительный, нередко пожизненный прием антиаритмических препаратов. Прекращение приема лекарств или уменьшение дозы создает условия для рецидива аритмии. Кроме того, использование лекарственных средств часто невозможно из-за побочных эффектов или противопоказано из-за наличия сопутствующих заболеваний сердца.
Сейчас международные и отечественные рекомендации по лечению нарушений сердечного ритма рассматривают метод катетерной аблации в качестве основного метода лечения значительной части нарушений ритма. Подобные рекомендации основаны на том, что катетерная аблация позволяет устранить аритмию не прибегая в дальнейшем к использованию антиаритмических препаратов.
В соответствии с рекомендациями, аблация рекомендуется в следующих случаях:
- в качестве основного метода лечения при аритмиях, где использование катетерной аблации сопровождается высокой эффективностью и безопасностью (наджелудочковые тахикардии, трепетание предсердий)
- в качестве альтернативного вида лечения, как правило, при неэффективности лекарственной терапии или развитии побочных эффектов антиаритмических препаратов (фибрилляция предсердий, желудочковые аритмии)
Подготовка к аблации
Перед проведением РЧА в отделении выполняется необходимое обследование (анализы крови, инструментальные методы диагностики) в течение, как правило, 2-3 дней. В день операции пациент не завтракает, непосредственно перед операцией надевает компрессионный трикотаж (противотромбоэмболические чулки или эластичные бинты).
Процедура аблации
В качестве первого этапа операции проводится т.н. внутрисердечное электрофизиологическое исследование (ВЭФИ), целью которого является уточнение вида тахиаритмии и поиск источника аритмии. (Рис.3 и Рис.4)
Для этого выполняют пункцию сосудов (бедренной вены и, при необходимости, артерии), под рентгеновским контролем проводятся специальные диагностические электроды. При проведении ВЭФИ проводится электрическая стимуляция сердца различных отделов сердца в соответствии с диагностическими алгоритмами. Это позволяют установить точный диагноз и определить локализацию источника аритмии.
В ряде случаев (при фибрилляции предсердий) в качестве анестезиологического пособия используется ингаляционный наркоз, в остальных случаях – местная анестезия.
Продолжительность операции определяется ее объемом и занимает от 1.5 до 3-х часов.
После аблации
После РЧА на место прокола сосуда накладывается давящая повязка и пациент переводится в послеоперационную палату, где в течение не менее 12 часов находится под контролем врача анестезиолога-реаниматолога. Все это время пациент соблюдает строгий постельный режим.
В среднем период госпитализации для проведения РЧА не превышает 5 дней.
Безопасность и эффективность
Эффективность катетерной аблации в зависимости от вида аритмии составляет от 70 до 99%. Риск потенциальных осложнений после операции, как правило, не превышает 1%, однако может достигать 4-5% для наиболее сложных нарушений сердечного ритма. Принятие решения о проведение интервенционного лечения в каждом случае принимается нашими специалистами с учетом мнения пациента на основе полной информации о пользе и потенциальных рисках хирургического лечения.
Прогноз и профилактика
В прогностическом плане аритмии крайне неоднозначны. Некоторые из них (наджелудочковые экстрасистолии, редкие экстрасистолы желудочков), не связанные с органической патологией сердца, не несут угрозы здоровью и жизни. Мерцательная аритмия, напротив, может вызывать жизнеугрожающие осложнения: ишемический инсульт, тяжелую сердечную недостаточность.
Самыми тяжелыми аритмиями являются трепетание и фибрилляция желудочков: они представляют непосредственную угрозу для жизни и требуют проведения реанимационных мероприятий.
Основным направлением профилактики аритмий является лечение кардиальной патологии, практически всегда осложняющейся нарушением ритма и проводимости сердца. Также необходимо исключение экстракардиальных причин аритмии (тиреотоксикоза, интоксикаций и лихорадочных состояний, вегетативной дисфункции, электролитного дисбаланса, стрессов и др.). Рекомендуется ограничение приема стимулирующих средств (кофеина), исключение курения и алкоголя, самостоятельного подбора противоаритмических и иных препаратов.

