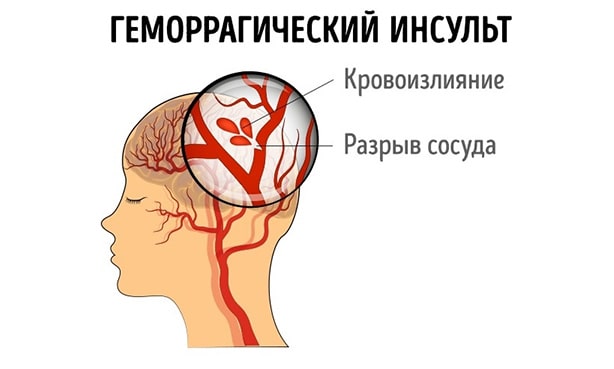
Геморрагический инсульт – это острое нарушение мозгового кровообращения нетравматического характера, которое сопровождается внутримозговым кровотечением. Патология развивается гораздо реже ишемической формы болезни (15% от всех случаев), но гораздо опаснее – до 40% летальных исходов связаны с ним.
Причины патологии
Гипертония является основной причиной возникновения геморрагического инсульта, присутствует у 60% пациентов (1). Повышение артериального давления может возникать после психического перенапряжения, приводит к формированию крошечных выпячиваний стенки сосуда (аневризм). Их разрыв сопровождается кровотечением внутрь паренхимы мозга. Классическая локализация очагов кровоизлияния – базальные ганглии, таламус, ствол головного мозга.
Менее распространенные причины:
- Церебральный амилоидоз. Отложение специфичного белка амилоида в сосудах головного мозга провоцирует около 10% внутримозговых кровотечений. Патология чаще всего диагностируется у людей пожилого возраста. Очень редко может быть наследственной.
- Коагулопатия. Врожденные/приобретенные нарушения свертываемости крови. Любая микротравма сопровождается обильным кровотечением из-за невозможности сформировать полноценный тромб.
- Прием варфарина. При наличии генетических дефектов генов это лекарство перестает адекватно перерабатываться организмом. Поэтому у некоторых пациентов, принимающих варфарин, возрастает риск любых видов кровотечений, включая мозговые.
- Инфаркт миокарда, ишемический инсульт. Введение препаратов, растворяющих тромб, сразу после сердечного или мозгового приступа значительно улучшает прогноз для пациента. Однако проведение тромболитической терапии иногда сопровождается осложнениями, одно из самых страшных – кровоизлияние в мозг.
- Церебральный васкулит. Воспаление сосудов, головного мозга может сопровождаться кровоизлияниями из-за повышенной ломкости артерий.
- Артериовенозная мальформация, аневризмы, другие патологии, вызывающие нарушения структуры сосуда.
- Опухоли головного мозга.
Чаще других от инсульта страдают люди пожилого возраста, больные артериальной гипертонией, пережившие один или несколько приступов,алкоголики и наркоманы.
Симптомы, характерные признаки

Признаки и клинические проявления геморрагического инсульта очень разнообразны, зависят от того какая часть мозга поражена, объема кровоизлияния.
| Общемозговые симптомы | Очаговые нарушения |
|---|---|
|
|
Для субарахноидального кровоизлияния (полость между паутинной и мягкой мозговыми оболочками) типичны:
- внезапная сильная головная боль;
- боязнь света;
- болевые ощущения при движении глаз;
- тошнота;
- рвота;
- длительная потеря сознания.
Классическая клиническая картина геморрагического инсульта – внезапный обморок, паралич одной или обеих половин тела. Общемозговые симптомы есть практические всегда, а очаговые могут быть выражены слабо. Обычно никаких предвестников предстоящего удара нет. Однако симптомы не всегда соответствуют классической схеме: обморок может отсутствовать, неврологические признаки будут нарастать постепенно, а не сразу.
Мозговые кровоизлияния часто происходят после эмоциональной или психологической нагрузки.
Диагностика
Диагностика начинается с общего осмотра пациента. Выявить геморрагический инсульт можно по особенностям клинической картины, времени возникновении удара, некоторых другим показателям.
| Показатели | Инсульт геморрагический | Инсульт ишемический |
|---|---|---|
| Возраст | Преимущественно средний (до 60 лет) | Преимущественно старший, пожилой (более 60 лет) |
| Артериальное давление | Повышенное. Практически у всех пациентов с систолическим давлением более 200 мм рт. ст. диагностируется кровоизлияние | Нормальное или пониженное |
| Сердечные тона | Нормальные | Глухие, часто выявляется аритмия |
| Пульс | Напряженный, нередко замедленный | Слабый |
После быстрой оценки общего состояния, пациента направляют на более детальное инструментальное обследование, которое помогает определить локализацию нарушения, его тип. Диагностика может включать:
- Компьютерную томографию (КТ). Самый часто используемый метод, позволяющий получить множество изображений головного мозга при помощи рентгеновских лучей. Его ценят за высокую информативность, быстроту проведения. Считается золотым стандартом диагностики геморрагической формы.
- Магнитно-резонансная томография (МРТ). Требует больше времени для проведения, чем КТ. Поэтому ее проводят при отсутствии компьютерного томографа или необходимости исключения других форм инсульта.
- Ангиография. Способ получения изображения сосудов. Для лучшей визуализации больному внутривенно вводится краситель. Он делает артерии, вены пациента четко видимыми на последующих рентгеновских снимках, результатах КТ, МРТ. Редко проводится сразу из-за больших временных затрат.
- Общий анализ крови. Дает врачу информацию о количестве клеток крови различных типов. Недостаток тромбоцитов указывает на проблемы со свертываемостью крови, эритроцитов – развитие анемии, лейкоцитов – наличие воспалительного процесса.
- Биохимический анализ крови необходим для оценки качества работы внутренних органов, уровня гемоглобина.
- Коагулограмма – специфичный тест, демонстрирующий способность крови сворачиваться. Назначается пациентам, принимавшим антикоагулянты.
Особенности лечения
Тактика ведение больных с острым нарушением мозгового кровообращения зависит от причины, вызвавшей кровотечения, его серьезности, подразумевает:
- устранение провоцирующего фактора (нормализация давления, хирургическое удаление аневризмы);
- предупреждение развития отека мозга;
- отмену всех антикоагулянтов;
- стабилизацию жизненно важных функций (сердцебиения, дыхания);
- борьбу с судорогами.
Первая помощь
Умение быстро распознать инсульт, оказать первую помощь очень важно. Чем меньше времени пройдет от момента возникновения кровоизлияния до начала лечения, тем лучше прогноз имеет человек.

Если человек находится в сознании, попросите выполнить простой тест:
- улыбнуться – он не сможет этого сделать/улыбнется половиной лица;
- поднять обе руки – одна из них будет ниже /он не сможет выполнить движение;
- ответить на простой вопрос, например, «Как вас зовут» – нечленораздельная речь/ отсутствие ответа свидетельствуют о возможном инсульте.
Невозможность выполнить даже одно из упражнений – повод безотлагательно вызвать скорую помощь. Если человек находится без сознания – вызовите врача сразу же.
До приезда бригады скорой соблюдайте следующие правила:
- сохраняйте спокойствие;
- не оставляйте больного одного;
- посадите пострадавшего в комфортабельное кресло или положите его на бок. При сниженном уровне бодрствования голова должна находиться выше уровня туловища;
- если удар случился на улице в прохладное время года, укройте человека чем-нибудь теплым;
- при наличии рвоты, поверните голову, пострадавшего на бок. Иначе он может захлебнуться рвотными массами;
- при затрудненном дыхании запрокиньте голову больного назад, выдвиньте нижнюю челюсть вперед, приоткройте рот (прием Сафара).
- ослабьте ремни, расстегните бюстгальтер, воротник, манжеты. Идеальный вариант – снять всю тесную одежду;
- разговаривайте с человеком;
- не давайте ему никакой еды, питья, даже воды. Он может захлебнуться;
- по возможности отмечайте время возникновения каждого из симптомов. Врачам эта информация пригодится.
Лекарственная терапия
На данном этапе врач еще не знает, с каким видом недостаточности мозгового кровообращения имеет дело. Поэтому алгоритм действий скорой на догоспитальном этапе одинаков:
- Восстановление нормального дыхания. Чаще всего причиной затрудненного дыхания является перекрытие просвета гортани корнем языка. Врач устраняет его выполнением приема Сафара или установкой воздуховода. Тяжелые случаи требуют интубации.
- Снижение артериального давления. Необходимо только если показатели АД превышают 170/100 мм рт. ст. (7). Падение АД должно быть плавным, поэтому применение нифедипина под запретом. Препараты выбора – каптоприл, эналаприл.
- Восстановление водно-электролитного обмена. Достигается внутривенным введением 0,9% раствора натрия хлорида.
- Устранение судорог. При любом типе припадка лечение одинаковое – внутривенное введение диазепама.
- Введение маннитола, предупреждающего развитие отека головного мозга.
- Использование нейропротекторов, улучшающих функционирование нервной ткани. Отечественные руководства рекомендуют использовать для этих целей глицин, магния сульфат. Западные специалисты отрицают целесообразность назначения каких-либо нейропротективных препаратов.
Во время стационарного лечения все усилия врачей направлены на борьбу с последствиями удара. К сожалению, эффективных лекарств, устраняющих кровотечение или гематому, не существует. Это одна из причин высокой смертности.
Тактика медикаментозного лечения.
| Группа препаратов / Механизм действия | Представители |
|---|---|
| Гипотензивные средства / Необходимы для поддержания АД на стабильном уровне, предупреждения роста гематомы, рецидива заболевания | Проксодолол, пропранолол, эсмолол, каптоприл, эналаприл, клонидин |
| Мочегонные препараты / Препятствуют развитию отека мозга | Маннитол, диакарб |
| Антагонисты варфарина, клопидогрела / Блокируют действие антикоагулянтов. Назначаются больным, у которых инсульт спровоцирован их приемом | Витамин К, концентрат протромбинового комплекса, препараты рекомбинантного фактора VIIa |
| Антациды / Лекарства, предназначенные для снижения кислотности желудочного сока, необходимы для предупреждения язвенной болезни желудка, двенадцатиперстной кишке | Кальция карбонат, алмагель |
| Противосудорожные препараты / Назначают пациентам с ранними судорогами для купирования приступа. Эти же лекарства могут быть использованы для дальнейшего лечения постинсультной эпилепсии. | Леветирацетам, ламотриджин, карбамазепин, фенитоин |
| Нейропротекторы / Улучшают мозговое кровообращение, способствуют восстановлению функций мозга | Актовегин, пирацетам, энцефабол, церебролизин |
| Водно-электролитные растворы / Восстанавливают потери жидкости, электролитов | Физиологический раствор, коллоидные растворы (декстран, желатин, человеческий альбумин, гидроксиэтилкрахмал) |
Хирургическое вмешательство
Хирургическое лечение при геморрагическом инсульте головного мозга – единственный надежный способ остановки кровотечения, иногда устранения его причины. Однако состояние большинства пациентов во время поступления настолько тяжелое, а доступ к требуемой области сложен, что его проведение не всегда оправдано. Поэтому до сих пор ведутся споры о целесообразности хирургической помощи в острой фазе апоплексического удара.
Операция показана при:
- внутримозговых полушарных кровоизлияниях объемом более 40 мл;
- мозжечковых кровоизлияниях;
- обструктивной гидроцефалии – нарушения оттока спинномозговой жидкости, увеличения размеров желудочков головного мозга;
- аневризме;
- артериовенозных мальформациях – врожденных патологических соединений между артериями, венами.
Виды хирургического вмешательства.
| Название операции | Суть |
|---|---|
| Удаление гематомы | Врач вскрывает черепную коробку, удаляет гематому. Провести такую операцию можно только при удачном расположении патологии. Операция связана с высоким риском развития осложнений.
Открытым способом можно также удалить аневризмы, мальформации. Но с появлением малоинвазивных методов лечения к нему прибегают редко. |
| Пункция желудочков | Проводится при нарушении оттока спинномозговой жидкости. Врач разрезает кожу головы, проделывает в черепе небольшое отверстие и вводит канюлю, через которую отводится избыток жидкости. |
| Клиппирование | Метод лечения аневризм. Для доступа к патологическому участку хирург высверливает в черепе небольшое отверстие. Через него вводится крохотная клипса, которой пережимают стенку кровеносного сосуда. Минусы операции – большое количество пожизненных ограничений, риск рецидива. |
| Эмболизация аневризмы | Малоинвазивный способ лечения аневризм. Через крупный паховый сосуд вводится катетер. Врач, ориентируясь на изображение специального аппарата, перемещает его к месту повреждения. Затем внутрь первого катетера вводится более тонкий. Он доставляет к аневризме скрученную спираль. Помещенная в полость выпячивания проволока расправляется, заполняет все имеющееся пространство. Установка спирали вызывает тромбообразование. Со временем такая аневризма полностью зарастет соединительной тканью. |
| Эмболизация мальформации | Техника проведение операции очень напоминает предыдущую. Только вместо спирали вводится медицинский клей. Он запечатывает просвет патологических сосудов, выключает их из кровотока. |
| Гамма-нож | Передовой метод лечения мальформаций. Аппарат генерирует гамма-волны, которые хирург направляет точно на патологический участок. Излучение вызывает разрушение патологических сосудов, их последующее рассасывание. |
Большую часть операций проводят после окончательной стабилизации состояния пациента. Исключение – пункция, дренаж мозговых желудочков, удаление гематомы.
Народные средства
Народные методы могут быть полезны только в поздний период реабилитации, когда состояние пациента нормализуется. Ведь многие растения содержат биологически активные вещества, улучшающие мозговое кровообращения, предупреждающие развитие рецидива за счет устранения факторов риска.
Хорошего результата можно добиться использованием следующих природных лекарств:
- Черный или зеленый чай содержит флавоноиды, понижающие уровень холестерина, снижающие давление – двух факторов, провоцирующих развитие инсульта. Ученные подсчитали: потребляя 3 чашки чая/день можно снизить вероятность возникновения рецидива (6). Больным сахарным диабетом полезнее пить черный чай, компоненты которого имеют сходное с инсулином действие.
- Рыбий жир помогает укреплять сосуды, что уменьшает вероятность повторного кровотечения. Он выпускается в виде капсул или микстуры. Первая лекарственная форма имеет важное преимущество: она лишена специфического рыбьего вкуса.
- Чеснок предупреждает тромбообразование, снижает давление, нормализует показатели жирового обмена. Выраженным эффектом обладает сырой чеснок, его экстракт. Термически обработанная пряность «работает» гораздо слабее.
- Имбирь используется для лечения гипертонии, способствует похудению, благотворно влияет на сосуды. Из него получается вкусная медовая паста. Смешайте 10 см очищенного, натертого корня имбиря и 250 г меда. Принимайте по 1 ч.л. 2 раза/сутки вместе с чаем или стаканом теплой воды. Готовую пасту необходимо хранить в холодильнике.
- Сок сельдерея понижает давление, улучшает аппетит, имеет мягкий слабительный эффект. Для получения сока лучше всего использовать соковыжималку. Альтернативный вариант – натереть клубень на мелкой терке и отжать полученную массу через марлю. Рекомендуется ежедневно выпивать по 2 ч.л. сока 3 раза/сутки за 30 минут до еды. Можно смешивать с другими овощными соками, придерживаясь пропорций: морковь, свекла, сельдерей (8:3:5), морковь, капуста, сельдерей (1:4:5).
Кровоизлияние в мозг: последствия
Даже самые легкие формы заболевания бесследно не проходят, требуют длительного восстановления. 85% людей требуют пожизненной медицинской помощи, 25% остаются глубокими инвалидами. Только 10% пациентов возвращается к трудовой деятельности.
К самым распространенным последствиям инсульта геморрагического вида относятся:
- частичная, реже полная потеря контроля над своим телом;
- частичный или полный паралич;
- проблемы с речью;
- нарушение глотания.
Локализация нарушений во многом зависит от того в какой стороне головного мозга произошло кровоизлияние. Например, правосторонний паралич свидетельствует о левостороннем поражении, левосторонний – правостороннем.
Степень, тип когнитивных нарушений также зависит от места кровоизлияния. Ведь каждая половина мозга отвечает за различные функции. Поэтому трудности с распознаванием, выражением речи бывают у пациента, пережившего левосторонний инсульт, а неконтролируемые эмоциональные вспышки – после перенесенного правостороннего.
Функции сторон головного мозга.
| Правая сторона | Левая сторона |
|---|---|
|
|
Отдаленные последствия связаны с осложнениями, самым страшным считается повторный инсульт. Он развивается у 12,5% пациентов (4). Рецидив чаще всего происходит в первую неделю после первого. Поэтому этот период лечения считается наиболее критичным. Повторный апоплексический удар протекает очень тяжело, чаще всего оканчивается летальным исходом.
Другие осложнения реже приводят к смерти. К ним относятся:
- судороги;
- запоры;
- сахарный диабет;
- пневмонии, бронхиты;
- инфекции выделительной системы;
- желудочно-кишечные кровотечения;
- пролежни;
- сердечные заболевания;
- легочная эмболия;
- депрессия.
Судороги
По различным данным от 10 до 30% пациентов после перенесенного геморрагического инсульта сталкиваются с эпилептическими судорогами. Ранние припадки развиваются через 7 дней после госпитализации. Их наличие объясняют повреждениями клеток головного мозга. Обычно такие судороги со временем проходят.
К поздним припадкам относят все случаи контрактуры мышц, возникшие спустя 7 и более дней. Их развитие провоцируют кисты головного мозга, возникшие как результат кровоизлияния. Если судороги возникают регулярно, врачи говорят о развитии постинсультной эпилепсии. Это заболевание не лечится, приступы контролируются противоэпилептическими лекарствами.
Запоры
Нарушение (8%) опорожнения кишечника развивается из-за:
- недостаточной физической активности (или ее отсутствия);
- проблем с иннервацией;
- недостаточного потребления воды;
- диеты с низким содержанием пищевых волокон;
- невозможности опорожнить кишечник при возникновении позывов;
- побочных эффектов от приема лекарств.
Выбор метода борьбы с запором зависит от состояния здоровья пациента. Если больной может двигаться, ему советуют использовать эту возможность. Во время испражнения можно немного изменять наклон корпуса, подбирая наиболее «результативную» позу. При отсутствии противопоказаний – пить больше воды, употреблять продукты богатые клетчаткой. Хорошо зарекомендовали себя для лечения запоров препараты лактулозы (Дюфалак). Их назначают при неэффективности других мер.
Тромбоэмболия легочной артерии
После перенесенного инсульта все пациенты попадают в группу риска образования тромбов. Чаще всего сгусток крови формируется внутри сосудов конечностей. Оторвавшийся тромб током крови заносится в легкие, закупоривает одну из артерий органа – развивается тромбоэмболия легочной артерии (ТЭЛА).
ТЭЛА относится к опасным трудно диагностируемым заболеваниям, поскольку ее симптомы неспецифичны. Закупорка крупного сосуда сопровождается нарушением работы сердца, инфарктом легкого, шоком, возможен летальный исход.
В группе ТЭЛА пациенты, которые не могут самостоятельно передвигаться, много или постоянно лежат. Поэтому очень важно начинать двигаться как можно раньше. Для профилактики тромбоза больным рекомендуется носить компрессионное белье.
Пневмонии, бронхиты
Воспаление легких является причиной смерти значительной части больных в постинсультный период. Патологический процесс развивается из-за нарушения процесса глотания. При дисфагии часть пищи периодически попадает внутрь легких, провоцируя воспаление. Особенно подвержены инфекциям люди старшего возраста, имеющие проблемы с речью, нарушением сознания.
Предупредить осложнение можно:
- кушая сидя, а не лежа;
- используя зонды для кормления тяжелых больных с выраженным нарушением глотания;
- протирая продукты, употребляя их полужидкими, что облегчает проглатывание.
Инфекции выделительной системы
Многие пациенты после инсульта испытывают проблемы с мочеиспусканием. Не все больные могут самостоятельно встать с кровати и помочиться по потребности. Мочевой пузырь может опорожняться не полностью или наоборот все время «подтекать». Чтобы решить эти проблемы устанавливается мочевой катетер, увеличивающий риск развития инфекции выделительной системы. Обычно симптомы патологии появляются на протяжении 2 месяцев. Инфекции подвержен каждый десятый больной.
Для профилактики инфекции рекомендуется:
- использовать катетер, только когда он необходим;
- замена катетера проводится после его износа, нарушения проходимости;
- мужчинам советуют пользоваться наружным катетером.
Профилактический прием антибиотиков большинством врачей считается нецелесообразным.
Желудочно-кишечные кровотечения
Больные, пережившие геморрагический инсульт, особенно те, которым проводили искусственную вентиляцию легких, находятся в группе риска возникновения кровоточащих язв на стенке желудка, двенадцатиперстной кишке (язвы Кушинга).
Причина их образования – повышение кислотности желудочного сока из-за поражения мозга. Чтобы снизить вероятность развития осложнений больным из группы риска выписывают лекарства, снижающие кислотность желудка.
Пролежни
Инсульт приводит к продолжительному постельному режиму. Появление на теле человека участков некроза (пролежней) связано с постоянным сдавливанием тканей собственным весом. На начальных стадиях пораженные области выглядят просто покрасневшими. В дальнейшем, если меры не будут приняты, на их месте появятся язвы.
Пролежни чрезвычайно распространенная проблема среди лежачих больных, которые не могут самостоятельно менять положение тела. Самый простой способ избежать появления патологий – переворачивать пациента каждые два часа. Также рекомендуется изменять угол наклона кровати, кушетки, когда человек лежит на боку: голова должна быть ниже уровня ног. Это поможет избежать излишнего сдавливания мягких тканей в области бедренного бугра. Между лодыжками, коленями пациента, а также под пятки разумно положить небольшие подушки.
Сердечные заболевания
Нарушение работы сердца наблюдается у 70% пациентов. Чаще всего выявляют различные виды сердечного ритма, реже – сердечную недостаточность. Пережитый инсульт может спровоцировать инфаркт миокарда. Для своевременного выявления предвестников патологии всем пациентам в период восстановления регулярно проводят кардиограмму.
Депрессия
Каждый третий человек после перенесенного инсульта сталкивается с депрессией. Грусть, чувство гнева, разочарования, страха, безнадежности, отчаяния, апатия – типичные признаки наличия патологии. Если депрессию не лечить она, кроме ожидаемого ухудшения качества жизни, усугубит другие последствия: плохой аппетит, боль, хроническую усталость, проблему со сном.
Чтобы предупредить ее развитием важно:
- больше общаться, не бояться делиться с окружающими своими страхами переживаниями;
- расспросить своего врача о возможностях реабилитации больных с депрессией. Во многих крупных городах функционируют программы, помогающие решить проблемы психологического характера;
- научиться справляться со стрессом;
- оставаться максимально активным;
- если есть возможность – выбираться в гости или приглашайте гостей к себе;
- есть (умеренно) черный шоколад, орехи, семена льна, апельсины, молоко, яйца. Они содержат вещества, дающие энергию, улучшающие настроение, общее состояние больного.
Реабилитация больных
После перенесенного инсульта, в том числе геморрагического жизнь всех пациентов ограничена в той или иной мере. Задачи реабилитации:
- стабилизировать состояние больного;
- предупредить риск развития осложнений;
- максимально восстановить все утраченные функции;
- сделать жизнь человека более комфортной.
На распространенный вопрос «когда нужно приступать к реабилитации после инсульта» ответ простой: как можно быстрее. Если состояние человека позволяет, первые шаги в этом направлении делают уже на 2-3 сутки после перенесенного удара. Первое время больному помогают восстанавливаться врачи стационара. Дальнейший процесс может проходить дома под присмотром родственников, приходящего специалиста или в реабилитационных центрах.
Классическая схема реабилитации включает четыре компонента:
- восстановление двигательных функций;
- восстановление речевых, когнитивных функций;
- восстановление бытовых навыков;
- социальная адаптация.
| Восстановление двигательных функций | |
|---|---|
| Лечебная физкультура | Выполнение специальных упражнений улучшает гибкость, силу мышц, координацию. По мере роста возможностей больного нагрузку увеличивают. |
| Использование вспомогательных средств | Обучение использованию специальных ходунков, тростей, инвалидных колясок. |
| Терапия «принудительным использованием» | Здоровую руку фиксируют (например, надевают рукавицу, привязывают ее к телу). Это вынуждает человека пользоваться как можно больше поврежденной конечностью. |
| Восстановление мелкой моторики | Методики восстановления мелкой моторики во многом напоминает развитие маленьких детей. Пациенты выполняют различные простейшие движения, помогающие восстановить двигательную функцию, координацию. Например, плетут косички из толстых веревок, вставляют колышки в отверстия, закрывают, открывают бутылку. |
| Восстановление речевых, когнитивных функций | |
| Восстановление навыков речи, чтения, письма | Коррекция данных нарушений проходит под присмотром логопедов-афазиологов, нейропсихологов. Вначале занятия непродолжительные – 15-20 минут, затем уроки удлиняют до 30-45 минут. Для лучшего результата пациентам рекомендуется самостоятельно выполнять комплексные упражнения, тренирующие мышцы зева, глотки, лица. Нужно быть готовым к длительной работе: максимального эффекта можно достигнуть за 2-3 года занятий. |
| Улучшение памяти, интеллекта, внимания | Достигается разнообразными тренировками. Их можно выполнять самостоятельно, например, играя в специальные компьютерные игры, решая несложные задачки, или работать вместе со специалистом. Последнее гораздо эффективнее. |
| Работа с психологом | Индивидуальная или групповая психотерапия помогает человеку справиться со своими эмоциями, преодолеть депрессию, пересмотреть жизненные планы. Также во время обучения всех больных обучают методиками борьбы со стрессами, которые будут полезны в повседневной жизни. |
| Прием медицинских препаратов | Антидепрессантов, нейропротекторов. |
| Бытовая, социальная адаптация | |
| Эрготерапия | Терапия направлена на восстановление самостоятельности человека в быту, а также обучения его навыков грамотного планирования дня с учетом работы, отдыха, развлечений. О последних двух компонентах люди нередко забывают. |
Профилактика падений
На фоне развившейся мышечной слабости, нарушения координации риск падений многократно возрастает. Кости больного становятся более хрупкими, из-за чего вероятность перелома также увеличивается. Периодические падения становятся проблемой для каждого четвертого человека. Чтобы уменьшить их частоту рекомендуется:
- делать упражнения на баланс, растяжку. Они могут быть частью лечебной физкультуры или выполняться отдельным курсом;
- оценить самые критические места для падения в доме и по возможности приспособить их к своим нуждам. Например, предупредить падение в ванной комнате, туалете можно разместив на стенах специальные поручни, а на полу резиновые коврики. Все нужные кухонные принадлежности переместить ниже, чтобы до них можно было достать без помощи табуретки;
- не выходить на улицу во время гололеда, обходить потенциально скользкие места (разлитую жидкость, мокрый пол);
- выбирать удобную, нескользящую обувь;
- воспользоваться помощью ходунков или трости.
Продолжительность жизни
Как бы то ни было, выживаемость после инсульта плохая. В России показатель смертности от геморрагического инсульта составляет 44,7%, что двукратно превышает аналогичную цифру в Америке, развитых странах Европы.
Точную продолжительность жизни назвать сложно. Половина пациентов, иногда большая часть, живет меньше месяца.
Риск летального исхода уменьшается если:
- у больного сохранилась хотя бы частичная способность разговаривать, реакция глаз на внешние раздражители, рефлекс отдергивания конечности;
- возраст пострадавшего менее 80 лет;
- объем кровотечения менее 30 см3;
- отсутствует кровоизлияние в полость желудочков;
- приступ не спровоцирован приемом варфарина.
Литература
- David S Liebeskind, MD. Hemorrhagic Stroke, 2017
- Mary Ellen Ellis. Hemorrhagic Stroke, 2018
- А. Н. Авакян, доктор медицинских наук, профессор. Геморрагический инсульт, 1998
- Jangala MohanSidhartha. Risk factors for medical complications of acute hemorrhagic stroke, 2015
- Louis R Caplan, MD. Patient education: Hemorrhagic stroke treatment (Beyond the Basics), 2017
- Seunggu Han, MD. Complementary and Alternative Treatments for Stroke, 2018
- Денисов И. Н., Кандыба Д. В., Кузнецова О. Ю. Диагностика и тактика при инсульте в условиях общей врачебной практики, включая первичную и вторичную профилактику, 2013

