Кардиосклероз – это необратимый процесс замещения миоцитов на клетки соединительной ткани, образующие рубцы, не способные проводить или генерировать электроимпульсы.
Общие сведения
Патологии сердечнососудистой системы считаются одними из основных среди состояний, влекущих за собой смерть пациентов по всему миру. С незначительными изменениями печальная статистика сохраняется на планете. Вследствие многих состояний указанного профиля возникают необратимые органические трансформации мышечных волокон: собственно функциональных тканей.
Развитие кардиосклероза на почве воспалительных процессов в миокарде может встречаться в любом возрасте (в том числе, в детском и подростковом), на фоне сосудистых поражений – преимущественно у пациентов среднего и пожилого возраста.
Процесс необратим, но возможно поддержание состояния на стабильном уровне на протяжении длительного времени. Пациенты с кардиосклерозом проходят пожизненное медикаментозное лечение под контролем кардиолога. Прогнозы относительно благоприятны. Существенно ухудшаются на фоне обширного поражения кардиальных структур. Восстановление проводится консервативными методами.
Механизм развития патологии
Чтобы понять, как болезнь формируется, нужно обратиться к анатомическим сведениям. Нормальное положение вещей характеризуется функциональной активностью сердца. Орган состоит из клеток кардиомиоцитов. Они способны самостоятельно возбуждаться и проводить электрический импульс. Под воздействием фактора — сокращаться, перекачивая кровь в адекватном количестве.
Кардиосклерозу всегда предшествует то или иное состояние деструктивного плана. Это может быть инфаркт, воспалительно-инфекционная патология, прочие сердечнососудистые процессы, провоцирующие ишемию тканей. Итогом оказывается разрушение здоровых мышечных тканей. Образуются полости, участки дегенерации. Организм стремится восстановить анатомическую целостность, но регенеративные возможности тела существенно ограничены.
Вместо новой функциональной ткани миокард заращивается рубцовой, соединительной. Она не может сокращаться, не обладает эластичностью, растяжимостью, сигнал по таким грубым структурам также не двигается. Это необратимое изменение, восстановлению не подлежит.
Причины
Рубцеванию миокарда обязательно должно предшествовать разрушение. В роли причин, которые способны спровоцировать гибель кардиомиоцитов (сердечных клеток), могут выступить:
- Атеросклероз сердечных сосудов. Он приводит к постоянному нарушению кровообращения в миокарде, что со временем вызывает его дистрофию – потерю структуры и разрушение, перерастающую в рубцовый процесс.
- Ишемическая болезнь. Напрямую связана с атеросклерозом, но поражаются центральные сосуды – коронарные артерии. Вызывает более выраженный и распространенный кардиосклероз по сравнению с атеросклеротическим.
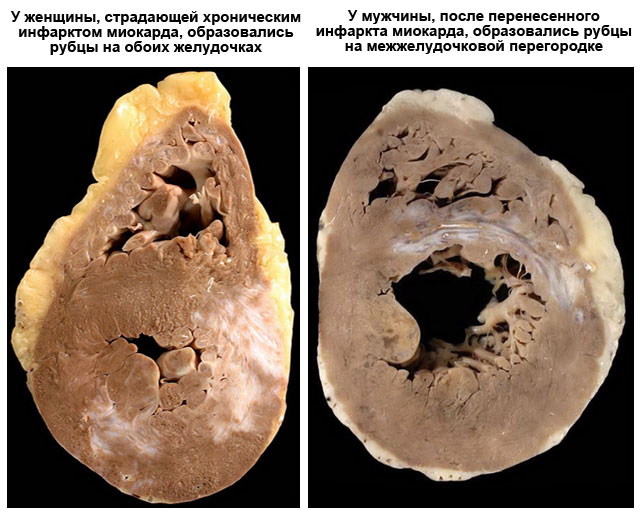
- Инфаркт миокарда – омертвение участка сердечной мышцы. На месте разрушенных клеток образуется ограниченный рубец.
- Миокардит – воспалительный процесс в сердце. В местах воспаления миокарда образуется соединительная ткань.
- Кардиомиопатия и кардиодистрофия – изменения сердца различного характера: гипертрофия (утолщение), рестриктивный процесс (сдавление), дилатация (расширение) нарушают питание и вызывают разрушение кардиомиоцитов с последующим склерозом.
- Тяжелая гипертоническая болезнь и сахарный диабет. В первом случае сердце испытывает постоянную перегрузку повышенным давлением, во втором кислородное голодание вследствие диабетического поражения самых мелких сосудов. Общий исход этих состояний – дистрофия, разрушение, склерозирование
- Ревматизм. Хроническое аутоиммунное заболевание. Имеет спорную этиологию. Лечение поддерживающее, на протяжении всей жизни. Эффективность и перспективы зависят от частоты рецидивов.
- Врожденные и приобретенные пороки сердца. Выявляются объективными методами. До последнего момента не проявляются симптомами, осложняя прогноз.
- Сужение или заращение просвета артерий, питающих сердце (коронаросклероз), считается одной из основных причин рассматриваемого состояния.
Причины развития кардиосклероза всегда сердечные. Состояние может быть многофакторным. В отсутствии выявленного фактор происхождения говорят об идиопатической форме. В такой ситуации терапия направлена только на устранение последствий рубцевания и замедление дальнейшего прогрессирования.
В таблице представлены причинно-следственные связи между механизмами возникновения кардиосклероза, его непосредственными причинами и видами.
| Механизм возникновения | Основные причины в зависимости от механизма | Наиболее частые виды болезни |
|---|---|---|
| Дистрофические процессы (нарушение питания) | Хроническая ишемическая болезнь
Атеросклероз коронарных артерий Кардиомиопатия Кардиодистрофия |
Диффузный кардиосклероз |
| Некротические изменения (омертвение) | Инфаркт
Травмы и повреждения (ранения сердца, операции) |
Очаговый процесс |
| Воспаление сердечной мышцы | Миокардит инфекционного происхождения (бактерии, вирусы)
Ревматизм |
Очаговая и диффузная формы |
Классификация
Различают две морфологические формы кардиосклероза: очаговую и диффузную. При диффузном кардиосклерозе происходит равномерное поражение миокарда, и очаги соединительной ткани диффузно распределяются по всей сердечной мышце. Диффузный кардиосклероз наблюдается при ИБС.
Очаговый (или рубцовый) кардиосклероз характеризуется образованием в миокарде отдельных, различных по величине рубцовых участков. Обычно развитие очагового кардиосклероза происходит вследствие перенесенного инфаркта миокарда, реже миокардита. Так, различают: мелкоочаговый и крупноочаговый виды проявления этой формы.
Крупноочаговый обуславливается формированием на основании перенесённых инфарктов миокарда обширного значения. Характеризуется эта форма преимущественно с последующим нарастанием массивных полей соединительных тканей. В результате полного зарастания стенок образуется рубец, способствующий проявлению аневризмы сердца.
Мелкоочаговый вид характеризуется незначительными поражениями соединительных тканей и проявляется в виде белых прослоек, которые располагаются в толще миокарда. Мелкоочаговая форма возникает в случае недостаточности кислорода в камерах сердечной мышцы. Таким образом, это приводит к уменьшению и последующему отмиранию клеток сердечной мышцы.
Выделяемые этиологические формы кардиосклероза являются исходом первичного заболевания, повлекшего за собой рубцовое замещение функциональных волокон миокарда:
- атеросклеротическая (в исходе атеросклероза);
- постинфарктная (как исход инфаркта миокарда);
- миокардитическая (в исходе ревматизма и миокардитов);
- реже наблюдаются другие формы кардиосклероза, связанные с дистрофией, травмами и другими поражениями миокарда.
Этиологические формы кардиосклероза
Миокардитическая форма кардиосклероза развивается на месте бывшего воспалительного очага в миокарде. Развитие миокардитического кардиосклероза связано с процессами экссудации и пролиферации в строме миокарда, а также деструкцией миоцитов. Миокардитический кардиосклероз характеризуется наличием в анамнезе инфекционных и аллергических заболеваний, хронических очагов инфекции, обычно молодым возрастом пациентов. По данным ЭКГ отмечаются изменения диффузного характера, более выраженные в правом желудочке, нарушения проводимости и ритма. Границы сердца равномерно увеличены, АД в норме или снижено. Часто развивается правожелудочковая хроническая недостаточность кровообращения. Биохимические показатели крови обычно не изменены. Выслушиваются ослабленные тоны сердца, акцент III тона в проекции верхушки сердца.
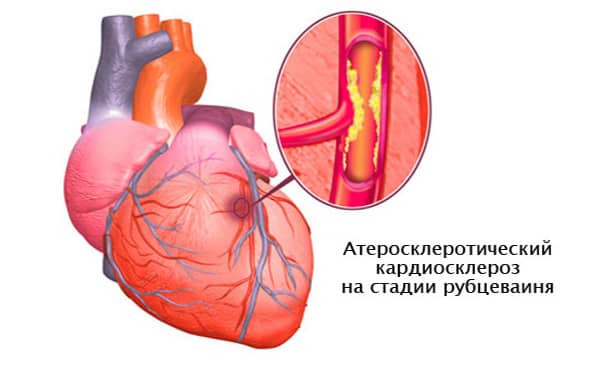
Атеросклеротическая форма кардиосклероза обычно служит проявлением длительной ишемической болезни сердца, характеризуется медленным развитием и диффузным характером. Некротические изменения в миокарде развиваются в результате медленной дистрофии, атрофии и гибели отдельных волокон, вызванных гипоксией и метаболическими нарушениями. Гибель рецепторов вызывает снижение чувствительности миокарда к кислороду и прогрессирование ИБС. Клинические проявления длительное время могут оставаться скудными. По мере того, как кардиосклероз прогрессирует, развивается гипертрофия левого желудочка, затем явления сердечной недостаточности: сердцебиение, одышка, периферические отеки и выпот в полостях сердца, легких, брюшной полости.
Склеротические изменения в синусовом узле ведут к развитию брадикардии, а рубцовые процессы в клапанах, сухожильных волокнах и папиллярных мышцах могут приводить к развитию приобретенных пороков сердца: митрального или аортального стеноза, клапанной недостаточности. При аускультации сердца выслушивается ослабление I тона в проекции верхушки, систолический шум (при склерозе аортального клапана — очень грубый) в области аорты и верхушки сердца. Развивается левожелудочковая недостаточность кровообращения, АД выше нормальных значений. При атеросклеротическом кардиосклерозе нарушения проводимости и ритма возникают по типу блокад различной степени и участков проводящей системы, мерцательной аритмии и экстрасистолии. Исследование биохимических показателей крови выявляет повышение холестерина, увеличение уровня β-липопротеидов.
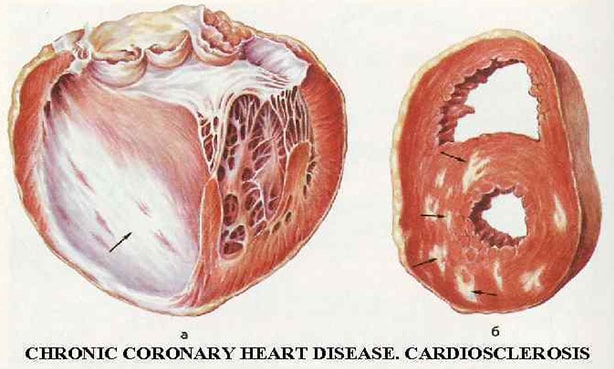
Постинфарктная форма кардиосклероза развивается при замещении участка погибших мышечных волокон рубцовой соединительной тканью и носит мелко- или крупноочаговый характер. Повторные инфаркты способствуют образованию рубцов различной протяженности и локализации, изолированных или смыкающихся друг с другом. Постинфарктный кардиосклероз характеризуется гипертрофией миокарда и расширением полостей сердца. Рубцовые очаги могут растягиваться под действием систолического давления и вызывать образование аневризмы сердца. Клинические проявления постинфарктного кардиосклероза аналогичны атеросклеротической форме.
Редкой формой заболевания является первичный кардиосклероз, сопровождающий течение коллагенозов, врожденного фиброэластоза и т.д.
Симптомы и клинические проявления
Одна из особенностей склеротического процесса в сердце – отсутствие специфических проявлений. Кардиосклероз может вообще не вызывать никаких симптомов, протекая скрыто либо на протяжении всей жизни, либо пока не возникнут выраженные структурные перестройки миокарда.
При определении вероятности кардиосклероза в первую очередь должны настораживать анамнестические данные – перенесенные или имеющиеся болезни сердца. В основном его проявления совпадают с симптомами причинного заболевания и сердечной недостаточности. Они представлены в таблице.
| Возможные симптомы | Характеристики жалоб и проявлений |
|---|---|
| Боль в области сердца | Бывает только при кардиосклерозе, протекающем с нарушением кровоснабжения миокарда (ишемическая болезнь, атеросклероз, перенесенный инфаркт) |
| Увеличение сердца | Возникает при выраженном очаговом и диффузном процессе, независимо от первичной причины |
| Тахикардия | Ускоренные сердцебиения (более 90/мин) в покое и при минимальных нагрузках – неспецифический, но частый признак любого кардиосклероза |
| Сердечные аритмии и блокады | Распространение очагового склеротического процесса на проводящие пути проявляется нерегулярными сокращениями, чувством перебоев в сердце, головокружениями, понижением давления, обмороками |
| Сердечная недостаточность | Потеря силы миокарда вызывает симптомы: одышку, отеки ног, общая слабость, увеличение печени |
Когда патология становится опасной
В 40–45% кардиальный склероз не вызывает никаких специфических симптомов, которые говорили бы именно о его наличии, и ничем не грозит больным.
Опасности возникают в таких случаях:
- При распространении диффузного процесса на обширный участок сердца и истончении стенок миокарда:
- снижение сократительной способности миокарда – сердечная недостаточность;
- растяжение стенок и полостей – значительное увеличение размеров сердца.
- Слабый рубец на всю толщу миокарда при очаговом кардиосклерозе – риск формирования сердечной аневризмы (мешковидного выпячивания).
- Грубый, толстый или рубец, затрагивающий центральные пути проведения нервных импульсов по сердцу – риск нарушений проводимости (блокады) и ритма (аритмия: экстрасистолия, пароксизмальная, фибрилляция).
Диагностика
Для выявления данной патологии применяются множество диагностических обследований. Сначала врач осматривает пациента, исследует симптоматику и историю болезни. Далее назначаются следующие виды диагностики:
- ЭКГ. Позволяет обнаружить очаги измененного миокарда, сбои ритма и сердечной проводимости.
- Ангиография. Применяется для выявления коронарного кардиосклероза.
- Биопсия. Позволяет определить диффузные изменения ткани сердечной мышцы.
- ЭХО-кардиография. Требуется для выявления степени разрастания соединительной ткани, а также изменений в работе клапанов.
- Рентгенография. Назначают для определения стадии болезни, а также выявления аневризмы. При тяжелых формах на рентгене будет выявлено увеличение сердца в размерах.
- Сцинтиграфия — делают для оценки проходимости сосудистого русла, особенно если есть подозрения на ИБС.
- КТ или МРТ. Чаще всего эти обследования проводят на начальных стадиях болезни. Они позволяют выявить незначительные очаги разрастания соединительной ткани.
- Также могут быть назначены лабораторные исследования крови и мочи пациента, липидный профиль. Они позволяют выявить некоторые заболевания, которые послужили причиной развития недуга.
Особенности лечения
Полностью вылечить кардиосклероз невозможно, так как он является завершенным и необратимым процессом. Лечение под контролем кардиолога или кардиохирурга направлено на замедление его прогрессирования, ликвидацию осложнений и угрожающих симптомов.
В комплекс лечебных мероприятий входят:
- диета;
- щадящий режим и здоровый образ жизни;
- медикаментозная поддержка;
- хирургическое лечение.
Особенности диеты
Больные кардиосклерозом должны питаться в рамках диетического стола № 10. Ключевые рекомендации по питанию:
- Отказ от жирной пищи животного происхождения, острых блюд и продуктов с высоким содержанием холестерина.
- Ограничение легкоусвояемых углеводов (сахаров), соли и жидкости.
- Обогащение рациона свежими овощами, фруктами, диетическими сортами мяса, кисломолочными продуктами.
- Употребление омега-3 – блюда из рыбы (больше всего красной), растительные масла (оливковое, льняное, подсолнечное), орехи.
Щадящий режим и здоровый образ жизни
Замедлить прогрессирование склеротических изменений в сердце способны:
- Отказ от курения, злоупотребления алкоголем и других вредных привычек.
- Исключение или ограничение работы в ночное время, тяжелого физического труда и других профессиональных вредностей.
- Психоэмоциональная релаксация – исключение стрессов, отрицательных переживаний и напряжения.
- Занятия лечебной физкультурой, дозированные физические нагрузки с учетом первичного заболевания и степени сердечной недостаточности.
- Полноценный сон.
Медикаментозная поддержка
Среди всех медикаментозных препаратов нет ни одного, который бы мог вылечить кардиальный склероз. Самые эффективные в этом отношении ингибиторы АПФ и сартаны (препараты Энап, Берлиприл, Лизиноприл, Вальсакор, Периндоприл). И хотя они предназначены для лечения повышенного давления, учеными установлено, что при длительном приеме (годами) существенно замедляются процессы замещения нормальной мышечной ткани соединительной.
Если кардиосклероз вообще не лечить, он может осложниться опасными для жизни состояниями.
Среди других препаратов, в назначении которых возникает необходимость:
Хирургическое лечение
Выполнение операций при кардиосклерозе направлено только на устранение причин его прогрессирования (первичных болезней) и осложнений. Это могут быть шунтирование или стентирование при ишемической болезни и коронарном атеросклерозе, постановка искусственного водителя ритма (кардиостимулятора), иссечение аневризмы сердца.
Возможные осложнения
Примерный перечень последствий кардиосклероза:
- Инфаркт. Наиболее вероятный сценарий. В результате длительной перегрузки, сердце начинает работать на износ. Формируются анатомические дефекты, вплоть до разрастания органа до огромных размеров.
- ИБС. Начальная стадия, рано или поздно ведет к некрозу миоцитов.
- Сердечная недостаточность.
- Остановка работы органа (асистолия).
- Кардиогенный шок. Летальное состояние. Вероятность фатального результата — около 90% и даже выше.
- Гипертонический криз. Резкий скачок артериального давления. Течет злокачественно, может закончиться неотложным состоянием.
- Инсульт. По сути, процесс похож на инфаркт, но затрагивает церебральные структуры.
- Сосудистая деменция. Тяжелое психическое расстройство, но потенциально обратимое на ранних стадиях.
Прогноз и профилактика
Исходя из принципов лечения недуга, можно выявить основные способы профилактики кардиосклероза. Они состоят в первую очередь в контроле над развитием основного заболевания-триггера, если таковое уже имеется у пациента, либо мероприятиях по контролю возникновения этого заболевания. Также в число профилактических мероприятий входит ведение здорового образа жизни, отказ от вредных привычек, избегание стрессов, активные физические нагрузки, правильное питание и контроль над весом.
Как становится понятно из вышеизложенного, кардиосклероз – не приговор. Это состояние, которое иногда затруднительно диагностировать, не имеющее ярко выраженных симптомов. Но оно является при этом логическим итогом при возникновении других заболеваний сердечно-сосудистой системы: атеросклероза, инфаркта миокарда, хронической ИБС, миокардита.
Прогноз при возникновении какой-либо из форм кардиосклероза целиком и полностью зависит от степени выраженности этого заболевания – при отсутствии отягощений в виде серьезных аритмий или нарушений кровообращения его исход будет более благоприятным.
А вот возникновение аневризмы сердечной мышцы, полной предсердно-желудочковой блокады или тяжелой формы тахикардии могут быть смертельно опасными для пациента. В этих случаях возможно применение таких форм лечения, как хирургическое вмешательство и внедрение электрокардиостимулятора для поддержания качества жизни человека. В остальных случаях лечение может производиться консервативными методами с использованием средств против аритмии, мочегонных препаратов, периферических вазодилататоров, чтобы восстановить обменные процессы в сердце, улучшить кровоснабжение и компенсировать поврежденные части тканей. Также способствует улучшению состояния пациента комплекс восстановительных мероприятий, таких как прогулки, санаторно-курортное лечение, соблюдение строгой диеты и контроль холестерина.
Для того чтобы свести риск заболевания кардиосклерозом к минимуму, следует придерживаться правил здорового образа жизни, отказаться от вредных привычек и не пренебрегать здоровой физической активностью.

