Геморрагический диатез (гемостазиопатия) – это группа синдромов, особенностью которых является высокая склонность к кровотечениям.

Общие данные
Насчитывается более 300 форм геморрагического диатеза. По понятным причинам, быстро обнаружить суть расстройства не выходит практически никогда. Время же работает против пациента. По мере прогрессирования отклонения его все сложнее взять под контроль. Необходимо быстрее обращаться к гематологу.
В основе патологии лежат количественные либо качественные дефекты одного или нескольких факторов свертывания крови. При этом степень кровоточивости может варьировать от мелких петехиальных высыпаний до обширных гематом, массивных наружных и внутренних кровотечений.
По приблизительным данным, в мире около 5 млн. населения страдает первичными геморрагическими диатезами. С учетом вторичных геморрагических состояний (например, ДВС-синдрома), распространенность геморрагических диатезов поистине велика. Проблема осложнений, связанных с геморрагическими диатезами, находится в поле зрения различных медицинских специальностей – гематологии, хирургии, реаниматологии, травматологии, акушерства и гинекологии и мн. др.
Патогенез
В основе патогенеза расстройства лежит группа моментов. Всего можно назвать три основных пути:
Нарушение функциональной активности тромбоцитов
Классическая ситуация — тромбоцитопатия, когда форменных клеток достаточно, но они не способны адекватно работать и выполнять собственные функции по агрегации (сбору в большом количестве) и восстановлению эластичности сосудов. В конечном итоге это и приводит к повышенной кровоточивости. Другой подвид касается недостаточной концентрации тромбоцитов и носит название тромбоцитопения. Оба варианта одинаково опасны и затрагивают способность организма к синтезу или обеспечению нормальной активности форменных клеток.
Проблемы с коагуляцией
Суть заключается в нарушении выработки особых веществ, которые называются факторами свертывания. Вариантов в этом случае множество, потому как немало и самих соединений. Объективно этот механизм проявляется как ДВС-синдром, гемофилия и множество других аномальных состояний. Возможности качественно лечить такие отклонения часто не оказывается, поскольку сама этиология не предполагает коррекции. Нередко эти нарушения имеют генетическое происхождение. Остается только снимать симптомы.
Изменение свойств сосудов
Они недостаточно эластичные, ломкие, чрезмерно проницаемые, что и становится в конечном итоге причиной проблемы. Расстройства структуры могут обуславливаться преходящими патологиями, например, цингой, когда организм недополучает аскорбиновой кислоты, васкулитами аутоиммунного или инфекционного происхождения. В этом случае лечение возможно, хотя и представляет определенные сложности.повышенная-проницаемость-сосудов
Геморрагические диатезы независимо от первичного механизма далее развиваются по одной и той же схеме:
- Начинаются кровотечения, затем, по мере прогрессирования основного нарушения, интенсивность таковых усиливается.
- Далее появляются дополнительные симптомы. Клиническая картина постепенно становится выраженной.
- В итоге наступает фаза потенциально смертельных осложнений. Процентная вероятность негативных последствий растет пропорционально годам без лечения.
Это не те состояния, которые могут самостоятельно пройти. Время в подобном случае играет ключевую роль, необходимо как можно раньше начинать специфическую терапию.
Причины
Причины геморрагического диатеза чрезвычайно многообразны. Это могут быть генетические дефекты из-за спонтанных мутаций или передающиеся по наследству, и тогда говорят о первичном диатезе. Приобретенные нарушения вызваны действием внешних условий и нередко выступают в качестве осложнений других заболеваний.
При первичных типах геморрагического диатеза обычно прослеживается семейный характер передачи патологии, по наследству. Эта форма гемостазиопатий связана с дефектом или недостатком какого-то одного фактора свертывающей системы. Например, так происходит при гемофилии, болезни Гланцмана, Рандю-Ослера, Стюарта-Прауэр и других. Примером многофакторного нарушения гемостаза является болезнь Виллебранда, когда имеет место нарушение как со стороны одного из свертывающих факторов, так и со стороны тромбоцитарного и сосудистого гемостаза. Первичные диатезы диагностируются у детей.
Вторичные диатезы представляют симптом или осложнение другой патологии и чаще сопровождаются нарушением сразу нескольких звеньев гемостаза. У пациентов возможен как дефицит образования свертывающих компонентов, так и их сильный расход, нередки изменения свойств, повреждения внутренней выстилки сосудов. Все это в комплексе дает развернутую картину патологической кровоточивости.
Вторичный геморрагический диатез развивается при системной красной волчанке, цирротической трансформации печени, септических и иных инфекционных поражениях, геморрагических лихорадках (например, печально известные Эбола, Марбург), недостатке витаминов С, К, переливаниях крови, лейкозах, лучевой болезни. В части случаев причиной симптоматического диатеза становится лечение в виде применения слишком больших доз антикоагулянтов и тромболитических средств.
Одной из наиболее распространенных форм симптоматического геморрагического диатеза считают ДВС-синдром, проявляющийся кровоточивостью на фоне предшествующего микротромбообразования в микроциркуляторном русле. Эта патология требует неотложной медицинской помощи.
Классификация
Геморрагические диатезы принято различать в зависимости от нарушения того или иного фактора гемостаза (тромбоцитарного, коагуляционного или сосудистого). Этот принцип положен в основу широко используемой патогенетической классификации и в соответствии с ним выделяют 3 группы геморрагических диатезов: тромбоцитопатии, коагулопатии и вазопатии.
Тромбоцитопении и тромбоцитопатии, или геморрагические диатезы, связанные с дефектом тромбоцитарного гемостаза (тромбоцитопеническая пурпура, тромбоцитопении при лучевой болезни, лейкозах, геморрагической алейкии; эссенциальная тромбоцитемия, тромбоцитопатии).
Коагулопатии, или геморрагические диатезы, связанные с дефектом коагуляционного гемостаза:
- с нарушением первой фазы свертывания крови – тромбопластинообразования (гемофилия)
- с нарушением второй фазы свертывания крови – превращения протромбина в тромбин (парагемофилия, гипопротромбинемии, болезнь Стюарта Прауэр и др.)
- с нарушением третьей фазы свертывания крови – фибринообразования (фибриногенопатии, врожденная афибриногенемическая пурпура)
- с нарушением фибринолиза (ДВС-синдром)
- с нарушением коагуляции в различных фазах (болезнь Виллебранда и др.)
Вазопатии, или геморрагические диатезы, связанные с дефектом сосудистой стенки (болезнь Рандю-Ослера-Вебера, геморрагический васкулит, авитаминоз С).
Геморрагический диатез может возникать как самостоятельное заболевание, а также развиваться при других заболеваниях. В этом случае говорят о вторичном геморрагическом диатезе.
Также различают:
- врожденный или наследственный геморрагический диатез. Проявляются наследственные геморрагические диатезы у детей и сопровождают человека на протяжении всей жизни. Характерны для таких заболеваний как геморрагическая телеангиэктазия, различные гемофилии, болезнь Гланцмана, тромбоцитопатия у детей, наследственная геморрагическая телеангиэктазия — болезнь Рандю-Ослера-Вебера, пурпуры при наследственных заболеваниях соединительной ткани — синдром Элерса-Данло, синдром Марфана, врожденная ломкость костей.
- приобретенный геморрагический диатез у детей и взрослых является проявлением заболеваний, связанных со свертываемостью крови и состоянием сосудистой стенки. К ним относятся геморрагическая пурпура, наследственная и дезагрегационная тромбоцитопатия, геморрагический васкулит, поражение сосудов при болезнях печени, отравлениях лекарствами, инфекциях.
Приобретенные геморрагические диатезы включают:
- васкулит, ассоциированный с антителами IgA (прежде пурпура Шенлейна-Геноха;
- пурпуры, ассоциированные с повышением венозного давления — мелкие, точечные петехии на лице и верхней части туловища, возникающие вследствие кашля, рвоты, подъема тяжестей, у женщин после родов или на нижних конечностях вследствие венозного застоя;
- старческая пурпура;
- пурпура, ассоциированная с избытком ГКС (в результате длительного применения ГКС, при болезни или синдроме Кушинга): петехии на разгибательных поверхностях предплечий, экхимозы (синяки), кожа тонкая, дряблая и блестящая. Эффективного лечения нет.
- пурпура, связанная с авитаминозом С;
- пурпура при диспротеинемиях (криоглобулинемии, макроглобулинемии Вальденстрема) и амилоидозе;
- простая пурпура — легкий геморрагический диатез у молодых женщин, который усиливается во время менструаций, вероятно под влиянием женских половых гормонов);
- пурпуры, связанные с травмами и солнечными ожогами;
- пурпуры при инфицировании — обычно менингококками, стрептококками и палочкой Salmonella, при ветряной оспе, гриппе, кори, малярии; а также при грамм-отрицательном сепсисе, синдроме Уотерхауса-Фридериксена, пневмококковом сепсисе, эндокардите; молниеносная пурпура — молниеносно протекающий, тяжелый сосудистый диатез при инфекциях, начинается с лихорадки, озноба, появления симметричных массивных высыпаний на нижних конечностях и туловище, переходящих в пузырьковые и некротические изменения, приводящие к гангрене, и даже аутоампутации пальцев.
- пурпуры, ассоциированные с тромбоэмболическими изменениями — цианоз дистальных частей тела с сопутствующими геморрагическими и некротическими изменениями при ДВС-синдроме (вплоть до геморрагического некроза пальцев рук и ступней), некроз кожи, вызванный АВК →разд. 2.34.4, сетчатое ливедо при антифосфолипидном синдроме, при катастрофическом антифосфолипидном синдроме клиническая картина припоминает молниеносную пурпуру; изменения в результате эмболизаций материалом из холестериновых бляшек, холестериновой эмболии, сывороточной болезни;
- медикаментозные пурпуры — высыпания в основном на коже конечностей и туловища, появляются обычно после нескольких дней применения препарата (в частности аллопуринол, цитарабин, атропин, барбитураты, хинидин, фенитоин, изониазид, метотрексат, морфин, напроксен, нитрофурантоин, пенициллин, пироксикам, сульфаниламид, соединения йода), исчезают в течение несколько дней после его отмены;
- пурпуры на психической почве — возникают почти исключительно у женщин со склонностью к истерии, мазохизму, депрессии. Типичные симптомы — это болезненные петехии с отеком и эритематозные изменения на верхних конечностях и бедрах, возникновению которых предшествует ощущение зуда, жжения или боли. Чаще всего протекает легко, с периодами ремиссии и рецидивов. Нет эффективного лечения, порой улучшение после психотерапии.
Типы кровоточивости при геморрагических диатезах
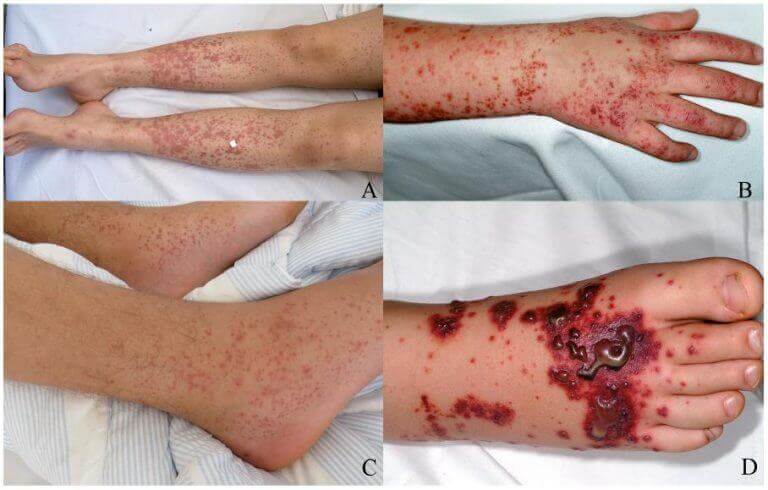
Выделяют пять типов кровоточивости.
- Гематомный тип кровоточивости – обычно наблюдается при гемофилии, при этом отмечается наличие больших гематом, кровоизлияний в суставы, кровоточивость после операций.
- Капиллярный тип кровоточивости – характерен для тромбоцитопении, наследственной и дезагрегационной тромбоцитопатии. При таком типе кровоточивости отмечаются мелкие кровоизлияния в виде петехий или экхимозов, в также кровотечения из носа, десен, маточные и желудочные кровотечения.
- Смешанный тип – характеризуется наличием гематом и мелких пятнистых высыпаний на коже. Наблюдается при приеме большого количества антикоагулянтов и тромбогеморрагическом синдроме.
- Пурпурный тип – характеризуется мелкими симметричными высыпаниями на нижних конечностях. Такой тип кровоточивости проявляется при геморрагических васкулитах.
- Микроангиоматозный тип кровоточивости – характеризуется повторяющимися кровотечениями. Возникает при наследственных нарушениях развития мелких сосудов
Симптомы и клинические проявления
Подразделение клинических моментов проводится по форме основного патологического процесса. Рассматриваемое состояние неоднородно, характеризуется группой разнородных синдромов. Каждый со своим собственным комплексом проявлений.
Пурпура
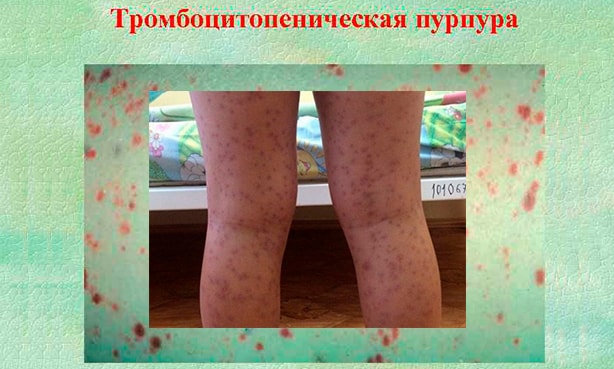
Основой признак — это образование на коже туловища, рук, ног небольших красноватых пятен разной интенсивности окраса: от нежно розового до яркого, малинового, алого (см. фото). Они безболезненны, не доставляют никакого дискомфорта, кроме психологического из-за косметического дефекта. Спустя несколько недель сходят на нет сами. Однако участки сильной пигментации остаются и не устраняются без специальных процедур.
Микроангиоматозная форма
Характерная клиническая черта — это фокальные кровотечения. Если говорить проще, излияния жидкой соединительной ткани наблюдаются регулярно и в одних и тех же местах. Локализацией может быть глаз, носовые ходы, слизистые оболочки половых органов, пищеварительный тракт, легкие. В теории — что угодно. Зависит от особенностей тела пациента и происхождения патологического процесса.
Циркуляторная форма диатеза
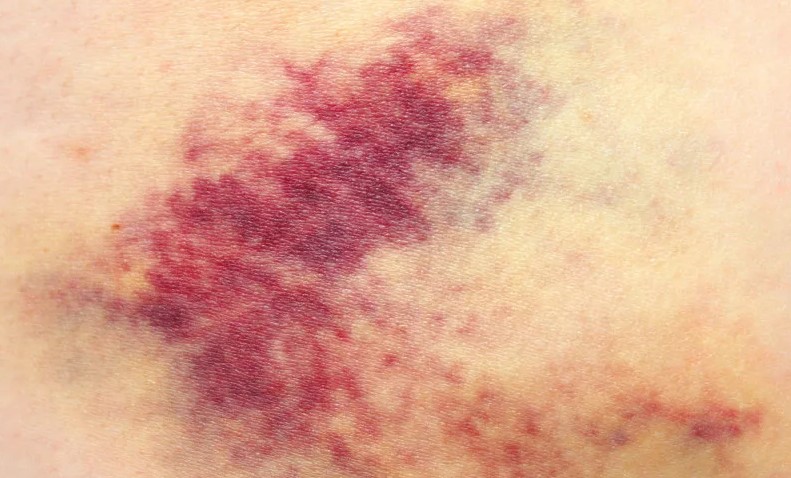
Более вариативная разновидность. Поскольку сопровождается она уже группой типичных проявлений. Можно назвать основную триаду:
- Образование на коже тела синяков, небольших гематом, которые никак не связаны даже с физическим влиянием на ткани организма. Это спонтанные нарушения.
- Петехиальная сыпь. Как в случае с пурпурой, но менее интенсивная. Проходит без каких-либо следов и косметических дефектов. Также не доставляет пациенту дискомфортных ощущений.
- Постепенно возникают более интенсивные кровотечения. Вовлекается пищеварительный тракт, половые пути у женщин, также дыхательная система. Возможно становление инсульта, инфаркта по тем же самым причинам.
Гематомная форма
Крайне опасная разновидность геморрагической сыпи. Несет большую угрозу жизни. Поскольку характеризуется массивным истечением жидкой ткани в подкожно-жировую клетчатку, полые органы, возможно в суставы. Каждый эпизод расстройства может стать последним. В основном этот синдром встречается при гемофилии или злоупотреблении антикоагулянтами.
Смешанный тип
Для него характерно развитие нескольких симптомов. В том числе сочетание интенсивной кровоточивости и петехиальной сыпи на коже.
Симптомы, которые встречаются у всех типов нарушения
Несмотря на специфику отдельных типов нарушения, есть и общие для всех разновидностей проявления.
- Падение уровня артериального давления. Степень такового зависит от характера отклонения, давности его существования, количества потерянной крови. Возможны критические изменения, вплоть до коллапса, впадения в кому и стремительной смерти от осложнений.
- Снижение частоты сердечных сокращений. Брадикардия. Однако на начальных стадиях патологического процесса встречается и обратное явление – тахикардия до 100-110 ударов в минуту. Так организм пытается компенсировать недостаток питания и клеточного обмена.
- Нарушения дыхательной функции. Даже без физической нагрузки.
- В среднесрочной перспективе не миновать анемии с дефицитом железа. Сопровождается это состояние слабостью, сонливостью, тошнотой, неврологическими нарушениями, косметическими дефектами (ломкость волос, угревая сыпь) и группой других проявлений.
Симптомы геморрагического диатеза специфичны, но в рамках дифференциации отдельных состояний могут быть определенные трудности. Вопрос решается посредством лабораторной и инструментальной диагностики.
Диагностика
При определении диагноза врачи должны учитывать:
- этиологические факторы, которые могли спровоцировать прогрессирование геморрагического диатеза;
- форму заболевания;
- степень распространённости высыпаний.
Окончательный диагноз может поставить только врач гематолог, совместно с консультированием:
- ревматолога;
- хирурга;
- акушера-гинеколога;
- травматолога;
- специалиста по инфекционным заболеваниям;
- педиатра;
- генетика (для подтверждения наследственного фактора).
Для диагностики пациенту потребуется сдать следующие анализы:
- клинический анализ крови для определения уровня тромбоцитов;
- биохимическое изучение крови с целью установления времени сворачивания;
- кала – для обнаружения скрытой крови.
Среди лабораторных показателей при диагностике геморрагического диатеза наибольшее значение имеет определение:
- Продолжительности кровотечения (увеличивается при недостатке тромбоцитов или нарушении их функции);
- Протромбинового времени и АЧТВ (характеризуют состояние плазменного гемостаза);
- Тест на фибринолитическую активность.
Кроме того, больному потребуется пройти:
- УЗИ печени и почек;
- рентгенографию;
- пробы на ломкость капилляров;
- исследования костного мозга.
Особенности терапии
Лечение геморрагического диатеза определяется в соответствии с патогенезом и причиной патологии. Если расстройство гемокоагуляции спровоцировано приемом кроверазжижающих препаратов, тромболитической терапией, медикаменты либо полностью отменяются, либо меняется их дозировка. Для восстановления свертываемости крови назначаются витамин К (викасол), аминокапроновая кислота, трансфузии свежезамороженной плазмы, содержащей необходимые белки и факторы свертывания.
Консервативная терапия включает трансфузии свертывающих факторов, плазмы, компонентов крови, введение гормонов, гепарина, фибринолитиков и др. Симптоматическое лечение состоит в коррекции железодефицитной анемии препаратами железа. Терапия проводится в стационаре, пациенту назначается постельный режим. Регулярно проводится контроль показателей гемостаза.
Хирургическое лечение показано при развитии осложненных форм геморрагического диатеза. Оно состоит во вскрытии и удалении гематом, очищении суставов, удалении селезенки, перевязке кровоточащих сосудов.
При аутоиммунном характере диатеза (васкулит, тромбоцитопеническая пурпура) показаны:
- глюкокортикостероиды;
- цитостатики;
- плазмаферез, гемосорбция;
- удаление селезенки при недостаточном эффекте консервативной терапии.
Наследственные геморрагические диатезы, связанные с дефицитом свертывающих факторов, требуют заместительного лечения:
- введение концентрата недостающего или отсутствующего фактора;
- применение криопреципитата;
- трансфузии плазмы, эритроцитов, тромбоцитов;
- введение гемостатиков.
Геморрагические васкулиты требуют срочного прекращения приема препаратов, которые могли стать причиной воспаления сосудов. В качестве основного лекарственного средства назначают гепарин в вену или под кожу, с обязательной коагулограммой для контроля свертываемости крови.
Новым препаратом, дающим выраженный положительный эффект при васкулите, считается сулодексид, который влияет комплексно на гемостаз, стенки сосудов, вязкость крови. Сулодексид особенно эффективен при сочетании с плазмаферезом.
Местное лечение при кровотечениях состоит в применении жгута, наложении повязки, холода, тампонировании (полость носа), использовании гемостатических губок (в стоматологии, хирургии). Скопление крови в суставных полостях требует пункции и эвакуации содержимого, при гематомах мягких тканей проводится дренирование и очищение образовавшихся полостей от кровяного содержимого.
Особого внимания требуют пациенты с ДВС-синдромом, поскольку в случае острого его развития велика вероятность фатальных последствий. Применяются растворы глюкозы и натрия хлорида, свежезамороженная плазма, препараты крови, фибринолитики.
Осложнения
Основные негативные последствия представлены опасной группой процессов.
Сюда относят инсульт, инфаркт, массивные кровотечения, летальные в большинстве своем, также анемию с критическим падением уровня гемоглобина.
Всевозможные нарушения работы сердечнососудистой системы, головного мозга, неврологический дефицит.
Наиболее частым осложнением геморрагических диатезов служит железодефицитная анемия.
При рецидивирующих кровоизлияниях в суставы может развиться их тугоподвижность.
Сдавление массивными гематомами нервных стволов чревато возникновением парезов и параличей.
Особую опасность представляют профузные внутренние кровотечения, кровоизлияния в головной мозг, надпочечники.
Частое повторное переливание препаратов крови является фактором риска развития посттрансфузионных реакций, заражения гепатитом В, ВИЧ-инфекцией.
Профилактика
Немаловажное значение при геморрагическом диатезе имеет профилактика, которая может быть первичной и вторичной. Первичная профилактика включает:
- Посещение генетика в случае, если в семье имеет место наследственная передача гемостазиопатий (гемофилия, например). Современные медицинские технологии могут помочь родить ребенка того пола, который не будет иметь соответствующие мутации в половых хромосомах;
- Дородовую диагностики патологии плода при неблагоприятном семейном анамнезе;
- Осторожное обращение с препаратами, нарушающими свертываемость, коррекцию дозы антикоагулянтов при необходимости их постоянного приема;
- Неспецифические меры — поливитаминные комплексы, свежий воздух, правильное питание.
Вторичная профилактика касается тех, у кого диагноз геморрагического диатеза уже есть. Она включает плановые медосмотры, проведение анализов, наблюдение у специалистов.
Прогноз
Течение и исходы геморрагических диатезов различны. При проведении адекватной патогенетической, заместительной и гемостатической терапии прогноз относительно благоприятный. При злокачественных формах с неконтролируемыми кровотечениями и осложнениями исход может быть фатальным. Зависит от конкретного диагноза. Уточнить прогноз нужно у своего лечащего врача.
При должном внимании и своевременной терапии удается улучшить качество жизни, свести риски к минимуму и сохранить здоровье.

