Панкреатит, или воспаление поджелудочной железы, считается опаснейшим заболеванием из-за часто формирующихся осложнений, угрожающих жизни пациента.
Отмирание тканей органа в результате агрессивного воздействия собственных ферментов приводит к структурному разрушению поджелудочной железы, выходу токсинов в общий кровоток, формированию системных патологий. Этот процесс называется панкреонекрозом и является осложнением, которое становится причиной летальных исходов почти в половине случаев (по некоторым данным – 80%).
Поражение кровеносных сосудов поджелудочной железы, происходящее на фоне воспалительного процесса, часто приводит к образованию кровоизлияний в паренхиме. Такие гематомы еще больше усугубляют патологический процесс, сдавливая протоки и затрудняя дренаж органа. Формируется геморрагический панкреонекроз, где на первое место в деструкции железы выходят сосудистые нарушения.
Причины и механизм развития
В большинстве случаев фоновым (и первичным) заболеванием становится геморрагический панкреатит в острой форме, то есть начальная фаза разрушения тканей поджелудочной железы ферментами и воспалительным процессом. Он характеризуется разрушением сосудистых стенок, выходом крови в межтканевые промежутки, образованием кровоизлияний. Эти формирования начинают сдавливать пока еще функциональные участки органа, что затрудняет и деятельность железы, и ее регенерацию.
В некоторых случаях разрыва кровеносных сосудов или истончения их стенок не происходит, а образуются тромбы, что связано с системными процессами. Они закупоривают сосуды, в результате чего отдельные участки железы остаются без кислорода и начинают отмирать. Такой геморрагический панкреатит, переходящий в некроз, правильнее называть ишемическим, то есть первоначально имеющим в основе отмирание клеток, воспалительный же процесс присоединяется несколько позже.
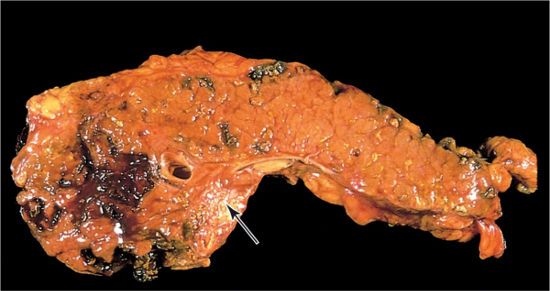
Очаги кровоизлияний становятся участками некроза
Независимо от того, что стало причиной поражения участков поджелудочной железы или всего органа в целом, воздействие ферментов, кровоизлияния или ишемия тканей, очень быстро они начинают разрушаться. На их месте формируются очаги распада, где накапливается кровь, межтканевая жидкость, огромное количество токсинов. Все эти вещества начинают поступать в кровеносное русло, «отравляя» организм. При геморрагическом панкреатите, переходящем в некроз, страдают почки, сердце, печень, головной мозг.
Причин, которые способны вызвать острый панкреатит, осложняющийся некрозом, существует несколько. Их можно представить так:
- чрезмерное поступление в организм алкоголя;
- избыточное употребление жирной, острой, копченой пищи;
- фоновые заболевания печени и желчного пузыря (холецистит, желчекаменная болезнь, дискинезия желчевыводящих протоков);
- нарушения свертываемости крови;
- аутоиммунные патологии (системный васкулит);
- повреждения поджелудочной железы во время травм или хирургических вмешательств.
Как показывает клиническая практика, острый геморрагический панкреонекроз чаще развивается в молодом и среднем возрасте, а провоцирующими факторами становятся алкоголь и погрешности в питании. При этом пациенты в большинстве случаев не являются «любителями выпить», но однократный прием избыточного количества этанола способен привести к ужасающим разрушительным последствиям в железе. У алкоголиков же постоянное поступление спирта в организм очень редко становится причиной панкреонекроза, чаще развивается хронический панкреатит с последующим склерозированием поджелудочной железы.
Симптомы
Симптоматика острого панкреонекроза нарастает очень быстро, в течение нескольких часов и до одних суток. В начале патологического процесса, когда сознание еще ясное, пациент может четко связать начало болезни с употреблением, к примеру, большого количества алкоголя (такие больные находятся в состоянии сильного алкогольного опьянения). Затем, когда формируется выраженный синдром интоксикации и поражение головного мозга, наступает помутнение и потеря сознания.
Поэтому медицинская помощь должна быть оказана пациенту в экстренном порядке. Такие больные срочно госпитализируются в отделение интенсивной терапии, так как буквально каждая минута может стать для человека решающей.
В целом, клинические признаки геморрагического панкреонекроза очень схожи с острым панкреатитом, но их появление и нарастание происходит очень быстро. Кроме того, уже в течение первых суток с начала некроза начинает проявляться поражение почек, формируются неврологические и психические нарушения.
Наиболее типичные симптомы панкреонекроза следующие:
Может ли жить человек без поджелудочной железы
- Резкая нарастающая боль в верхней части живота и левом подреберье, распространяющаяся в левый бок. В первые часы некроза выраженность болевого синдрома соответствует тяжести патологии и степени разрушения поджелудочной железы. Но затем, когда в органе начинается отмирание нервных окончаний, поступление болевых импульсов прекращается. Наличие сильной интоксикации с тенденцией ослабления боли считается прогностически неблагоприятным признаком.
- Многократная рвота, появляющаяся вскоре после начала болевого синдрома и приводящая к обезвоживанию человека (в рвотных массах – слизь, желчь и кровь).
- Сухость кожи и слизистых оболочек в результате обезвоживания, которые имеют бледный оттенок.
- Сухой язык, обложенный белым налетом.
- Синдром интоксикации (лихорадка, озноб, сильнейшая слабость, отсутствие аппетита).
- Сосудистые нарушения, которые проявляются изменениями артериального давления. Чаще всего оно падает, приводя к коллапсу (обморокам).
- Развитие метеоризма из-за замедления перистальтики кишечника и отсутствия стула.
- Снижение диуреза или отсутствие мочеотделения.
- Формирование энцефалопатии, или поражения головного мозга (спутанное сознание, дезориентация, возбуждение, затем эти симптомы переходят в коматозное состояние).
Кроме того, обширные кровоизлияния, формирующиеся при геморрагическом панкреонекрозе, можно зрительно отметить на коже живота спереди и по бокам. Они выглядят как цианотичные (синюшные) пятна на фоне бледной и холодной кожи.
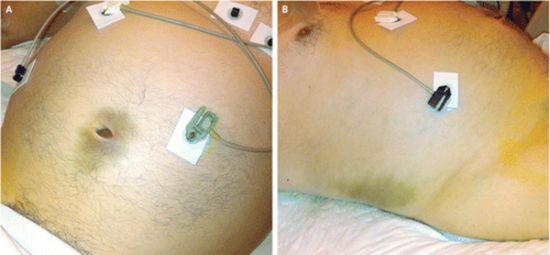
Характерные синяки на коже позволяют поставить правильный диагноз
Быстрое отмирание тканей органа и капсулы, происходящее при деструкции, особенно тотальной, уже через несколько часов приводит к формированию очень опасных последствий. Содержимое поджелудочной железы, фрагменты некротизированных тканей, геморрагический экссудат, токсины выходят за пределы органа, то есть в полость живота. Начинается перитонит, формирование гнойных абсцессов в брюшине и других внутренних органах, развивается сепсис (общее заражение крови). Все эти процессы не оставляют больному практически никакого шанса на выживание.
Способы диагностики
Быстрота проведения диагностических мероприятий и постановка правильного диагноза напрямую определяют успешность терапии и прогноз. В приемном отделении стационара пациента, находящегося, как правило, в очень тяжелом состоянии, осматривают несколько врачей (терапевт, гастроэнтеролог, хирург, реаниматолог). Данные анамнеза уточняются у сопровождающих больного людей, жалобы, по возможности, – у самого пациента. Оценивается состояние кожных покровов, наличие болевых точек, степень диуреза, ясность сознания.
Экстренно берутся необходимые анализы:
- кровь для определения содержания ферментов (амилазы, липазы, трипсина, эластазы);
- моча на амилазу;
- с помощью зондирования берется желудочный сок и панкреатический секрет, в которых определяются ферменты и степень кислотности;
- копрограмма на содержание жиров.
Кроме лабораторной диагностики, используются и инструментальные способы. Это УЗИ, рентгенография, КТ, МРТ. При необходимости применяется лапароскопия или эндоскопия, которые позволяют непосредственно, при зрительном контакте, оценить состояние поджелудочной железы и в целом брюшной полости.

Все анализы при панкреонекрозе проводятся экстренно
Все диагностические способы, одновременно с уточнением диагноза панкреатита или острого панкреонекроза, позволяют исключить другие патологии, которые протекают с похожими симптомами. Это острая кишечная непроходимость, острый аппендицит, острый холецистит, прободная язва желудка, разрыв брюшной аорты, тромбоз сосудов брюшной полости.
Методы лечения
Терапия некроза является комплексной и представляет собой сочетание консервативных и радикальных методов. В первые несколько дней с начала панкреонекроза не рекомендуется проводить хирургическое вмешательство, так как возможное вторичное инфицирование на фоне бурного «расплавления» тканей поджелудочной железы может намного ухудшить состояние пациента. В этот период предпочтение отдается консервативному лечению.
Оно направлено на:
- снижение интенсивности боли;
- освобождение поджелудочной железы от секрета;
- уменьшение внутриорганного давления;
- выведение токсинов из организма.
Пациент находится на строгом постельном режиме и энтеральном питании (внутривенном), ему запрещена любая, даже минимальная, физическая активность. Для обезболивания вводятся наркотические (Промедол) и ненаркотические анальгетики (Кетанов), спазмолитики (Но-Шпа, Папаверин), проводятся новокаиновые блокады.
Чтобы нейтрализовать и вывести ферменты из поджелудочной железы, используются Трасилол, Контрикал, Рибонуклеаза. Важно также снизить кислотность желудочного сока с помощью Атропина, Эфедрина. Применение диуретиков приводит к уменьшению отека в органе и снижению давления капсулы на паренхиму. «Очищение» крови от токсинов, то есть дезинтоксикация, осуществляется введением кровезаменителей и последующим форсированием диуреза с помощью мочегонных средств.
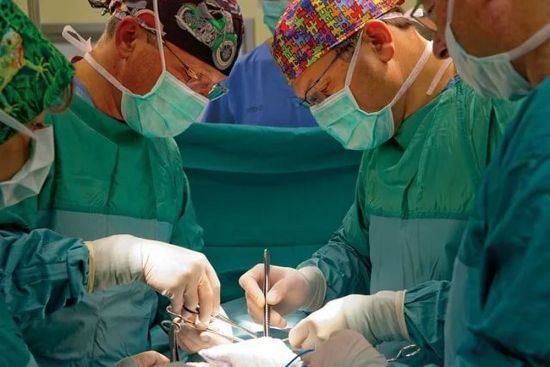
Геморрагический панкреонекроз часто требует проведения хирургического вмешательства
По истечении нескольких дней, если эффективность консервативных способов мала, проводится операция. В ходе хирургического вмешательства удаляются геморрагические и некротические массы, восстанавливается проходимость протоков железы, корректируется кровоток. Тотальный геморрагический панкреонекроз требует резекции органа или полного его удаления.
Прогноз при всех формах геморрагического панкреонекроза неоднозначен. Процент летальности очень высок, в основном из-за сопутствующих системных поражений, но всегда существует и возможность выздоровления.

