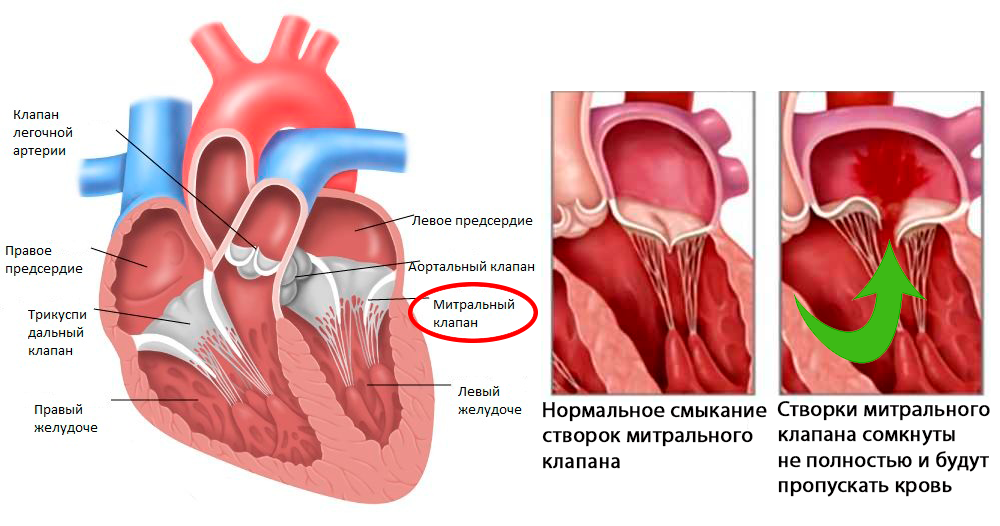
Митральная регургитация – это обратный ток крови, возникающий в момент сокращения желудочка из-за пролапса (провисания) митрального клапана.
Общие положения
Митральная регургитация – это строго говоря, не болезнь, а синдром или симптомокомплекс объективного характера. На уровне самочувствия пациент не воспринимает ничего вплоть до поздних (3-4) стадий.
Диагностикой или оценкой процесса занимаются специалисты по кардиологии. В рамках выявления первопричины и устранения проблемы может потребоваться помощь профильного хирурга.
Причины
Митральная регургитация 1 степени имеет свойство проявляться как в хронической, так и в острой формах. Регургитация митрального клапана может развиться внезапно в результате инфекционного эндокардита, инфекции клапана, или из-за повреждения клапана и его опорных структур. Клапан или его опорные структуры могут быть повреждены вследствие инфаркта миокарда, ишемической болезни сердца или слабости тканей этих структур (миксоматозная дегенерация).
Чаще всего, однако, митральная регургитация развивается медленно в результате постепенного ухудшения состояния клапана (вызванного пролапсом митрального клапана или ревматической болезнью сердца) либо увеличения левого желудочка, что приводит к растяжению клапана и препятствует его надлежащему смыканию. Такое увеличение может быть вызвано инфарктом миокарда или другим заболеванием, ослабляющим сердечную мышцу (например, кардиомиопатия).
Ревматическая лихорадка — детское заболевание, которое иногда развивается после нелеченой острой стрептококковой инфекции верхних дыхательных путей или скарлатины — ранее считалась наиболее распространенной причиной митральной регургитации. Однако сегодня ревматическая лихорадка редко встречается в Северной Америке, Западной Европе и других регионах, где для лечения инфекций, таких как воспаление горла, широко используются антибиотики. В этих регионах ревматическая лихорадка является распространенной причиной митральной регургитации только среди пожилых людей, которые не могли воспользоваться всеми преимуществами антибиотикотерапии во времена своей молодости, а также среди лиц, которые переехали из регионов, где отсутствует практика широкого использования антибактериальных препаратов. В таких регионах ревматическая лихорадка все еще широко распространена и до сих пор часто вызывает митральный стеноз или регургитацию, иногда через 10 или более лет после первичного инфицирования. Повторные атаки ревматической лихорадки усугубляют поражение клапана.
Среди наиболее значимых факторов, которые могут спровоцировать заболевание, можно выделить следующие:
- эндокардит инфекционный;
- ревматизм;
- развитие физиологичеких патологий митрального клапана;
- врожденный порок сердца;
- острая форма инфаркта миокарда;
- травмирование грудной клетки;
- стенокардия;
- наличие у пациента хронических заболеваний сердца или легких.
Один или несколько провоцирующих факторов, приведенных выше, рано или поздно приводит к провисанию стенок митрального клапана.
Патогенез
Раннее определение факторов становления митральной регургитации необходимо с одной стороны для понимания характера изменений и разработки теоретической части вопроса, с другой — для поиска путей устранения явления.
Чтобы лучше понять, что происходит, нужно обратиться к анатомическим и физиологическим данным.
Митральный клапан представляет собой небольшое, от 4 до 7 кубических сантиметров отверстие между кардиальными структурами.
Благодаря нему кровь беспрепятственно поступает из предсердий в желудочки органа, затем подобное «окно» закрывается, давление растет, жидкая соединительная ткань выбрасывается в магистральные артерии и далее, благодаря заданному импульсу отправляется по всему телу.
Процесс движения крови строго односторонний, из предсердий в желудочки. Рефлюксов быть в норме не должно. Регургитация определяется обратным током, потому количество выбрасывающейся жидкости существенно снижается. Интенсивность обмена падает.
Исходя из тяжести явления, выделяют два варианта:
- Гемодинамически незначимую регургитацию. Объем кровь, возвращающейся обратно, незначителен. Потому на данном этапе проблема практически не заметна. Симптомов нет, но лечение уже требуется, чтобы предотвратить патологические изменения в дальнейшем.
- Дисфункциональную регургитацию. Встречается несколько чаще. Обуславливает нарушение кровообращения во всем организме.
Частота развития регургитации — примерно 2% на популяцию. Это второе по распространенности отклонение. Чаще имеет приобретенное происхождение, и в 12-15% ситуаций врожденное.
Классификация
В зависимости от объема возвращающейся крови, называют 4 стадии патологического процесса:
- Первый этап (незначительная). Наиболее легкий клинический вариант, незначительный для пациента, тем не менее, проблема уже существует. С течением времени она будет усугубляться и рано или поздно дойдет до терминальной фазы. Это предпочтительный момент для начала терапии. Объем рефлюкса минимальный, и не превышает 5 квадратных сантиметров.
- Митральная регургитация 2 степени (умеренная). Количество жидкой соединительной ткани составляет 6-8 см. сопровождается слабо выраженной симптоматикой, но еще не в той степени, чтобы больной обращался к врачу.
- 3 стадия (выраженная). Предсердия заполняются кровью, примерно наполовину. На самочувствии сказываются существенные гемодинамические нарушения. Возможны потери сознания, синкопальные состояния, явления сосудистой деменции и органических психозов преходящего характера.
- 4 этап (тяжелая). Терминальная фаза. Лечение затруднено. Кровь достигает вен, возможны инфаркты, инсульты. Вероятность летальных осложнений почти 70%, причем сказать, насколько скоро наступит неотложное состояние трудно. Через день, два, месяц, год.
Регургитация митрального клапана 1 степени не выявляется субъективно, в ходе диагностики же требуется эхокардиография. Это единственный путь раннего определения проблемы.
Симптомы и клинические проявления
На ранних стадиях их нет вообще. Даже объективные методики не дают точного ответа на вопрос. Рутинными способами выявить патологический процесс не получится. Необходима постоянная расширенная диагностика в рамках скрининга. В противном случае болезнь будет определена на позднем этапе, когда сделать консервативными методами нельзя ничего.
Примерная клиническая картина такова:
- Интенсивные боли за грудиной. Напоминают подобные при стенокардии, но ее нет. Длительность проявления варьируется от нескольких секунд до пары часов. Опасности явление не несет, как правило. Но пациент должен насторожиться. Тело дает сигнал.
- Сердцебиение. Тахикардия. Может сопровождаться аритмией, когда орган бьется неправильно, интервалы между ударами неравномерные. Экстрасистолия или фибрилляция предсердий. Эти состояния уже несут угрозу жизни. Ощущаются они как пропускание сокращений, толчки в грудной клетке, неприятная тяжесть.
- Одышка. Обуславливается вторичной гипоксией тканей. Газообмен не происходит в адекватном объеме. Это компенсаторный механизм, но он изначально не способен восстановить восстановление сатурации. В начальных этапах дыхательные нарушения наблюдаются при интенсивных физических нагрузках. По мере прогрессирования процесса, даже в состоянии полного покоя наступает отклонение.
Предыдущие явления объясняют снижение работоспособности, слабость и сонливость. Больные становятся апатичными, продуктивность мышления падает. Возможны когнитивные нарушения. Без должного лечения предсердие растягивается, что приводит к росту давления в легочной вене, а затем артерии. Наступает хроническая сердечная недостаточность, сопровождается она массой явлений. От асцита – скопления жидкости в брюшной полости, до увеличения печени, генерализованной дисфункции церебральных структур.
Отеки и кровохаркание венчают картину. Требуется дифференциальная диагностика. Обычно на этапе появления таких симптомов она не представляет сложностей. В случае возникновения хотя бы одного признака, нужно обращаться к врачу за помощью.
Если имеет место паралич, парез или онемение конечностей, одной стороны тела, проблемы со зрением, слухом, речь, перекосы лица, сильные головные боли, вертиго, нарушения ориентации в пространстве, обмороки, нужно вызывать скорую помощь. Вероятно неотложное состояние вроде инфаркта или инсульта.
Диагностика
Существует много диагностических тестов, которые позволяют определить наличие МР. Эти тесты предполагают диагностику патологии и могут указывать врачу, какое дальнейшее тестирование наиболее оправдано. В частности, используется исследования изображений, такие как эхокардиография или магнитно-резонансная ангиография сердца, а для оценки состояния проводимости сердца — электрокардиография.
Но несмотря на популярность всех этих методик, ультразвуковое обследование сердца считается наиболее информативным. Обусловлено это возможностью оценки полостей органа и состояния трехстворчатого клапана.
Диагноз подозревают на основании клинических данных, а подтверждают при помощи эхокардиографии. Допплер-эхокардиографию используют для обнаружения потока регургитации и оценки степени легочной гипертензии. Двух- или трехмерная эхокардиография применяется для уточнения причины и тяжести МН ( Степени митральной недостаточности), обнаружения и оценки степени кальциноза митрального кольца, размера и функции ЛЖ и ЛП и выявления легочной гипертензии.
В случае, когда острая, тяжелая МН не может быть выявлена цветной допплер-эхокардиографией, это заболевание следует подозревать, если острая сердечная недостаточность сопровождается гипердинамической систолической функцией ЛЖ.
При подозрении на эндокардит или тромбы на клапане чреспищеводная эхокардиография (ЧПЭ) может обеспечить более детальную визуализацию митрального клапана и ЛП. Также ЧПЭ назначают в тех случаях, когда планируется пластика митрального клапана, а не его замена, поскольку это исследование позволяет лучше оценить механизм развития МН.
Первоначально обычно выполняется ЭКГ и рентгенография грудной клетки. При ЭКГ можно выявить увеличение ЛП и гипертрофию ЛЖ с ишемией или без нее. При острой МН ритм обычно синусовый, поскольку времени для растяжения и ремоделирования предсердий не было.
Рентгенография грудной клетки при острой МН может показать наличие отека легких; при отсутствии фонового хронического заболевания аномалий сердечной тени не обнаруживается. При хронической МН на рентгенограмме можно увидеть расширение ЛП и ЛЖ. Кроме того, рентгенологическая картина может указать на признаки легочного застоя и отек легких при сердечной недостаточности.
Перед хирургическим вмешательством выполняют катетеризацию сердца, главным образом, чтобы выявить ишемическую болезнь сердца (ИБС). Выраженную систолическую c-v волну выявляют при определении давления окклюзии легочной артерии (давление заклинивания в легочных капиллярах), во время систолы желудочков. Вентрикулографию можно использовать для количественной оценки МН. МРТ сердца позволяет точно измерить фракцию регургитации и определить причину дилатации при МН.
Часто проводят периодический нагрузочный тест (стресс ЭКГ) для выявления любого уменьшения переносимости физических нагрузок, которое требует срочного рассмотрения необходимости хирургического вмешательства. Периодически проводят эхокардиографию для выявления прогрессирования МН.
Кроме того используют:
- Суточное мониторирование. Необходимо для исследования отклонений со стороны сердечнососудистой системы в целом. Показано в амбулаторных условиях, в больнице нет возможности создать естественную среду.
- Измерение артериального давления. Причина приобретенного порока в некоторых случаях — гипертензия.
- МРТ. Для большей детализации кардиальных структур.
Лабораторные методики не используются за неэффективностью. Потребуется консультация эндокринолога. Это редкое явление, обращение проводится на фоне подозрений на сахарный диабет.
Методы диагностики выявляют нарушение строения клапанного аппарата и регургитацию не только у взрослого человека, но и у еще не родившегося ребенка в период его внутриутробного развития.
Ультразвуковые исследования во время различных сроков беременности позволяют безошибочно диагностировать патологию строения сердечно-сосудистой системы и диагностировать регургитацию.
Особенности терапии
Выбор методов лечения патологии будет зависеть от ее формы, степени и от сопутствующих заболеваний.
Существуют 3 тактики лечения регургитации:
- Хирургическое изменение строения клапанного отверстия (различные виды пластики).
- Полная замена клапана (протезирование).
- Медикаментозное консервативное лечение.
Пластика клапана
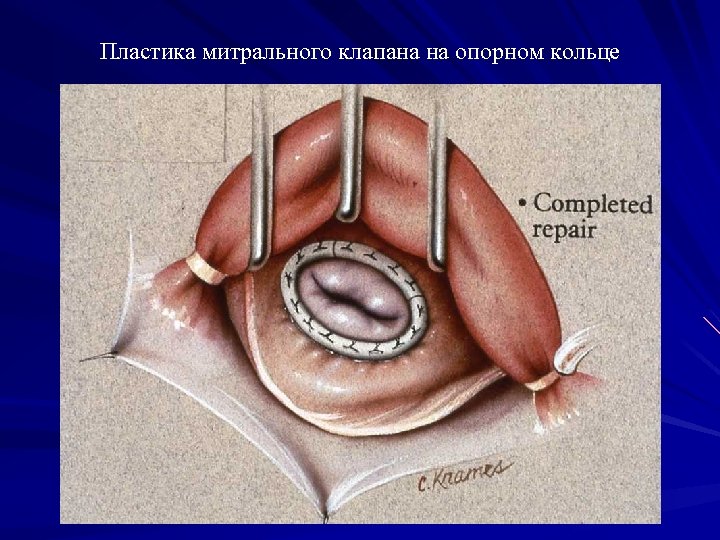
Основное показание для проведения операции — это недостаточность клапана с симптомами сердечной недостаточности. Пластика сердечных клапанов проводится под общим наркозом с внутривенным введением обезболивающих средств.
После начала действия наркоза кардиохирург делает разрез передней поверхности груди и грудинной кости. Сердце на время операции подключают к аппарату искусственного кровообращения. Методика коррекции клапанного отверстия будет зависеть от вида деформации:
- Аннулопластика – восстановление отверстия с помощью специального опорного кольца.
- Шовная пластика – сшивание створок клапана вручную; применяется при клапанной недостаточности и неполном смыкании.
- Рассечение сросшихся створок клапана (закрытая или открытая комиссуротомия).
- Папиллотомия – операция по рассечению увеличенных сосочковых мышц, препятствующих полному смыканию створок.
- Резекция (удаление части) створок клапанного отверстия применяется при прогибании створок митрального клапана в полость левого предсердия. Оставшаяся часть клапана ушивается и фиксируется кольцом.
Противопоказания к операции:
- последние стадии хронической сердечной недостаточности;
- гипертрофическая кардиомиопатия;
- необратимые изменения почек и печени;
- острые инфекционные заболевания;
- инсульт, или инфаркт миокарда.
Протезирование
Показание к этой операции – тяжелое органическое поражение митрального клапана. Протезирование необходимо, когда нарушение функционирования клапанного отверстия оказывает негативное воздействие на гемодинамику и стало следствием приобретенного порока сердца. Протезы бывают двух видов – механические и биологические. Недостатком механических клапанов является высокая скорость образования тромбов на его створках. Минусом биологического клапана является высокий риск повторного бактериального воспаления.
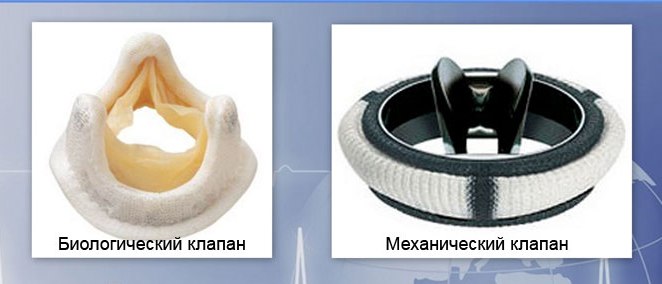
Протезирование, как и пластика клапана, проводится под общим наркозом с применением аппарата искусственного кровообращения. После того как пациент крепко уснул от наркоза, врач рассекает кожу и грудину в продольном направлении.
Следующим этапом выполняется разрез левого предсердия и установка протеза, кольцо которого фиксируют швами. После протезирования выполняют электрокардиостимуляцию и зашивают операционную рану.
Операция, связанная с протезированием клапанов запрещена при следующих заболеваниях:
- Острый инфаркт миокарда и инсульт.
- Обострение имеющихся хронических заболеваний.
- Инфекционные заболевания.
- Крайне тяжелая степень сердечной недостаточности при митральном стенозе.
Консервативное лечение
Цель консервативной терапии – улучшение состояния пациента. Это даст возможность безопасно провести хирургическую операцию.
На основании клинических рекомендаций лечащего врача назначают следующие группы препаратов:
Возможные осложнения
Вероятные последствия таковы:
- Остановка сердца. Считается лидером по частоте. Причина смерти пациентов с митральной регургитацией в 80% случаев именно острая приостановка работы мышечного органа.
- Инфаркт миокарда. В результате нарушения питания кардиальных структур. При длительно текущем процессе, но не достигающем критической массы вероятна недостаточность, дисфункциональное расстройство.
- Ишемическая болезнь сердца (ИБС).
- Инсульт. Острое отклонение кровоснабжения структур головного мозга.
- Аритмии различного рода. Фибрилляция, парные или групповые экстрасистолии.
Прогноз
Прогнозы разнятся от одного к другому случаю. Пятилетняя выживаемость составляет 45%, причем у мужчин почти в полтора раза ниже, чем это обусловлено — точно не известно.
Молодые справляются с патологическим процессом лучше. На фоне лечения восстановление наблюдается у каждого третьего, примерно половина пролеченных имеют достаточное качество жизни.
Только 3-8% остаются в тяжелом состоянии или становятся глубокими инвалидами. Ишемическая разновидность лечится проще ревматоидной.
Прогноз зависит от длительности, тяжести и причины МН. В некоторых случаях МН ухудшается, в конечном итоге переходя в тяжелую форму. В течение каждого года после того, как тяжесть МН нарастает, приблизительно у 10% пациентов развиваются клинические симптомы. Порядка 10% больных с хронической МН, вызванной пролапсом митрального клапана, нуждаются в хирургическом вмешательстве.

