Внутреннее кровотечение – это излияние крови в полость тела или просвет полого органа.
Общие данные
Симптоматика неспецифична. Если пациент не знает о существовании кровотечения, вероятен поздний вызов скорой помощи. Восстановление представляет большие сложности, в том числе по причине необходимости быстро действовать. Времени на рассуждения и тщательную диагностику нет. Терапия проводится в основном оперативными методами. Задача заключается в гемостазе, остановке патологического процесса. Прогнозы во многом зависят от момента начала терапии. Ее качества, основной причины.
Тяжелое внутреннее кровотечение может возникнуть в брюшной полости, грудной клетке, пищеварительном тракте, а при переломе крупных костей, например, бедренной кости или таза, в прилегающих к ним тканях.
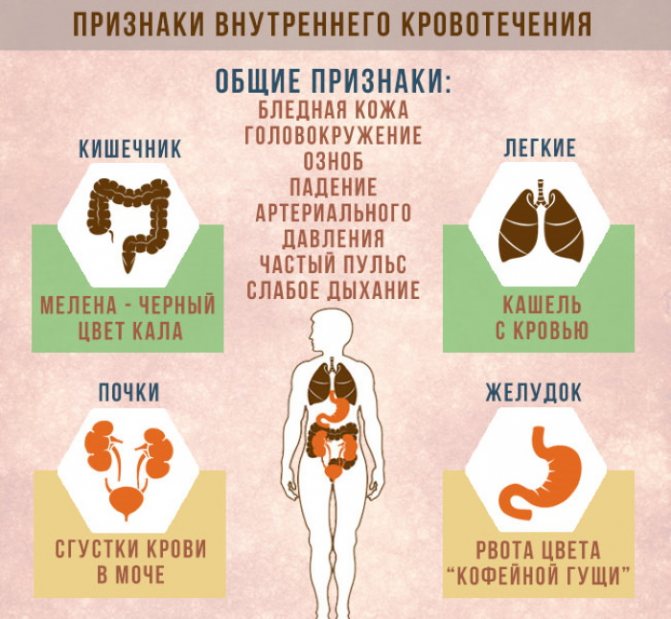
Вначале внутреннее кровотечение может быть бессимптомным, хотя кровоточащий пораженный орган обычно болит. Однако пострадавший может не заметить этой боли на фоне других повреждений или может оказаться не в состоянии сообщить о боли ввиду дезориентации, сонливости или потери сознания. По прошествии некоторого времени внутреннее кровотечение обычно становится очевидным. Например, кровотечение внутри пищеварительного тракта может привести к кровавой рвоте или отхождению черного или кровянистого кала.
Сильная потеря крови приводит к снижению артериального давления, в результате чего пострадавший испытывает слабость и головокружение. Если пострадавший стоит или даже сидит, он может упасть в обморок, а если давление упало слишком сильно, потерять сознание.
Классификация
Существует несколько классификаций внутренних кровотечений:
- С учетом причины возникновения: механическое (вследствие повреждения сосудов при травмах) и аррозивное (вследствие повреждения сосудистой стенки при некрозе, прорастании и распаде опухоли или деструктивном процессе). Кроме того, выделяют диапедезные кровотечения, возникающие из-за повышения проницаемости стенки мелких сосудов (например, при цинге или сепсисе).
- С учетом объема кровопотери: легкое (до 500 мл или 10-15% от объема циркулирующей крови), среднее (500-1000 мл или 16-20% ОЦК), тяжелое (1000-1500 мл или 21-30% ОЦК), массивное (более 1500 мл или более 30% ОЦК), смертельное (более 2500-3000 мл или более 50-60% ОЦК), абсолютно смертельное (более 3000-3500 мл или более 60% ОЦК).
- С учетом характера поврежденного сосуда: артериальное, венозное, капиллярное и смешанное (например, из артерии и вены или из вены и капилляров). Если кровь изливается из капилляров какого-либо паренхиматозного органа (печени, селезенки и т. д.), такое кровотечение называется паренхиматозным.
- С учетом локализации: желудочно-кишечное (в полость пищевода, желудка или кишечника), в плевральную полость (гемоторакс), в околосердечную сумку (гемоперикард), в полость сустава и пр.
- С учетом места скопления излившейся крови: полостные (в плевральную, брюшную и др. полости) и внутритканевые (в толщу тканей с их пропитыванием).
- С учетом наличия или отсутствия явных признаков кровотечения: явные, при которых кровь, пусть даже через какое-то время и в измененном виде, «выходит» через естественные отверстия (например, окрашивая стул в черный цвет), и скрытые, при которых она остается в полости тела.
- С учетом времени возникновения: первичные, возникающие сразу после травматического повреждения сосудистой стенки, и вторичные, развивающиеся через некоторое время после травмы. В свою очередь вторичные кровотечения подразделяются на ранние (развиваются на 1-5 сутки из-за соскальзывания лигатуры или выталкивания тромба) и поздние (обычно возникают на 10-15 день из-за гнойного расплавления тромба, некроза стенки сосуда и т.д.).
Причины
Каждый вид кровотечения имеет свои причины возникновения, самые распространенные из них – травмы и болезни в острой или хронической форме.
Кровоизлияние провоцируют:
- Открытые и закрытые травмы живота и области поясницы с повреждением либо разрывом внутренних органов, чаще селезенки или печени, реже – кишечника и поджелудочной железы. Массивное кровотечение в брюшную полость вызывают удар при драке или во время автокатастрофы, компрессионное сдавление – при придавливании тяжелым предметом и т. п.
- Перелом ребер приводит к излитию крови в плевральную полость.
- Черепно-мозговая травма. Кровотечение внутрь черепа опасно для жизни, т. к. объем черепной коробки ограничен. Любая гематома приводит к сдавлению структур мозга и серьезным последствиям. Может развиться не только непосредственно после травмы, но и по прошествии нескольких часов либо дней после нее.
- Хронические заболевания пищеварительного тракта. Кровотечение в полость соответствующего органа возникает при варикозе вен пищевода, эрозивном гастрите, циррозе печени, язвенной болезни, злокачественном опухолевом процессе, образовании сквозного отверстия при язве 12-перстной кишки или желудка.
- Гинекологические болезни и патологические состояния – апоплексия (разрыв) яичника, внематочная беременность, злокачественное новообразование, разрыв кисты яичника. В акушерстве и гинекологии маточное кровотечение может спровоцировать аборт, предлежание или преждевременная отслойка плаценты. Оно может начаться после родов из-за разрыва родовых путей либо матки, позднего выхода плаценты.
- Разрыв аневризмы аорты.
- Гемофилия – наследственная болезнь мужчин со сбоем процесса свертывания крови.
Симптоматика
Как распознать внутреннее кровотечение? Можно выделить ряд признаков, характерных для всех видов кровотечений на ранних стадиях. Это:
- общая слабость;
- сонливость;
- головокружение;
- холодный пот;
- бледность кожи и слизистых оболочек;
- потемнение в глазах;
- жажда.
При малой кровопотере зачастую наблюдается незначительное учащение пульса и некоторое снижение артериального давления. Однако, такое внутреннее кровотечение порой может вообще не сопровождаться какими-либо симптомами.
При внутреннем кровотечении средней тяжести систолическое давление падает до 80-90 мм рт. ст., пульс учащается до 90-100 ударов в минуту. Кожа становится бледной, конечности – холодными, может наблюдаться учащение дыхания. Также в такой ситуации возможны сухость во рту, обмороки и головокружение, адинамия, тошнота, замедление реакции, слабость.
В тяжелых случаях систолическое давление падает до 80 мм рт. ст. и даже ниже, пульс учащается до 110 ударов в минуту и выше. На теле выступает липкий холодный пот, отмечаются сильное учащение дыхания, зевота, тошнота и рвота, апатия, тремор рук, повышенная сонливость, мучительная жажда, уменьшение количества выделяемой мочи, резкая бледность кожи и слизистых оболочек.
При массивном внутреннем кровотечении систолическое давление снижается до 60 мм рт. ст., частота пульса может достигать 140-160 ударов в минуту. Характерной для массивного внутреннего кровотечения особенностью является периодическое дыхание (дыхание Чейна-Стокса), бред, спутанность сознания или его отсутствие, холодный пот, резкая бледность кожи. Взгляд становится безучастным, черты лица – заостренными, глаза – запавшими.
При смертельной кровопотере систолическое давление уменьшается до 60 мм рт. ст. либо вовсе не определяется. Развивается кома, дыхание становится агональным, наблюдаются резкая брадикардия, судороги, расширение зрачков, непроизвольное выделение кала и мочи. Кожа становится сухой и холодной, приобретает характерный «мраморный» оттенок.
Признаки внутреннего кровотечения также зависят от того, в какую полость истекает кровь. Например, тошнота и рвота темной кровью могут свидетельствовать об истечении крови в полость желудка либо пищевода, кашель с яркой легочной кровью является однозначным признаком легочного кровотечения.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
При попадании в стационар времени на обследование обычно крайне немного. Поскольку патологический процесс опасный, острый. Сопровождается выраженной клиникой и каждую секунду усугубляется. Необходима первая помощь при внутреннем кровотечении, чтобы устранить расстройство.
Программа минимум в плане диагностики включает в себя:
- Визуальную оценку состояния тела.
- Измерение артериального давления. Показатели на фоне кровотечения всегда пониженные. Насколько – вопрос, определяющийся ситуацией.
- Выслушивание легочного звука. Аускультация.
- Исследование частоты сердечных сокращений.
- Пальпацию брюшной полости.
Если больной в сознании важно кратко опросить его о самочувствии и определиться с вероятной причиной расстройства. Далее проводится комплекс первичных мероприятий по остановке кровотечения. По окончании возможно назначение эндоскопических диагностических процедур. Исследование крови (общий анализ). Специфические методики, в зависимости от случая.
- Лабораторные тесты, которые могут быть полезны, включают следующее:
- Серийное иследование уровней гемоглобина для оценки кровотечения
- Определение парциального давления кислорода в крови, парциального давления углекислого газа в крови и основного дефицита.
- Анализ мочи на наличие крови
- Общий анализ крови для установления исходной точки с целью мониторинга текущего кровотечения
- Уровень глюкозы для оценки гипогликемии
- Тип и перекрестная проба на совместимость крови для возможной трансфузии крови
- Исследования свертывания крови
- Оценка перфузии (лактат плазмы, дефицит оснований газового состава артериальной крови у пациентов с катетеризированной центральной веной, центральное венозное насыщение кислородом) выявляют ранние признаки шока или неполное купирование шока. Другие машинально назначаемые исследования (например, электролиты и другие биохимические показатели) можно использовать реже в соответствии с данными истории болезни (например, почечная недостаточность, применение диуретиков).
- Токсикологический скрининг (содержание алкоголя в крови, анализ мочи на наличие наркотических веществ) выполняют часто; результаты этих исследований редко влияют на характер лечения, но могут помочь установить факт расстройств, вызванных употреблением вещества, ставших причиной травмы, что позволит предупреждать травмы в последующем.
- d-димер, фибриноген и продукты деградации фибрина могут быть измерены у беременных травматологических пациенток. Результаты испытаний могут быть патологическими у пациентов с отслоением плаценты; однако, эти тесты не являются ни чувствительными, ни специфическими и не могут окончательно подтвердить или исключить диагноз.
Оказание первой медицинской помощи
Остановить внутреннее кровотечение может только врач. Если обильное кровотечение приводит к головокружению или симптомам шока, пострадавшего нужно уложить таким образом, чтобы его ноги были выше головы. Нужно как можно скорее вызвать медицинскую помощь.
Категорически запрещено: греть зону кровотечения, накладывать давящую повязку, вставлять свечи, применять слабительное, делать клизму (при кишечном кровотечении), предлагать выпить обезболивающие и лекарства, стимулирующие работу сердца. Пренебрежение вышеописанными действиями может привести к увеличению кровопотери и летальному исходу.
Дальнейшая терапия
Значительное наружное кровотечение может возникнуть при повреждении крупных сосудов, оно всегда очевидно. Угрожающее жизни внутреннее кровотечение часто менее очевидно. Объем излившейся крови может скапливаться в одной из полостей или тканей тела: грудной клетке, брюшной полости, забрюшинном пространстве, мягких тканях таза и бедра (например, при переломах костей таза и бедренной кости).
Оценивают пульс и АД, выявляют признаки шока (например, тахипноэ, темный цвет кожного покрова, обильное потоотделение, нарушение сознания, слабое наполнение капилляров). Вздутие живота, напряжение брюшной стенки, нестабильность костей таза, деформация бедра наблюдаются часто, если внутреннее кровотечение в этих областях достаточно обильное, что может угрожать жизни.
Наружное кровотечение контролируется прямым давлением. С помощью двух больших внутривенных катетеров (№ 14 или № 16) начинают внутривенное введение 0,9% раствора натрия хлорида или лактированного раствора Рингера; при наличии признаков шока или гиповолемии быстро вводят 1 л (20 мл/кг для детей). В дальнейшем следует рассмотреть вопрос о преждевременном назначении терапии компонентами крови. Прикроватное измерение лактата или газов артериальной крови (и расчет избытка оснований) может помочь определить степень тканевой гипоперфузии и шока и, таким образом, помочь в проведении инфузионной терапии.
Для пациентов, нуждающихся в больших объемах продуктов крови были разработаны протоколы (протоколы массивной трансфузии), включающие оценку свертываемости крови с помощью методов тромбоэластографии или ротационной тромбоэластографии (в том случае, если этот метод доступен) и преждевременное введение транексамовой кислоты. При наличии высокой настороженности риска серьезного внутрибрюшного кровотечения, для пациентов может потребоваться незамедлительное проведение лапаротомии. Внутри-аортальная окклюзия баллонным катетером может помочь стабилизировать пациента перед операцией. Больным с массивным кровотечением в плевральную полость могут потребоваться экстренная торакотомия и, возможно, аутотрансфузия крови, собранной через дренажную трубку.
Прогноз
Спорный. Зависит от ситуации. Основных фактора два. Это степень расстройства (его тяжесть), а также момент начала терапии. При своевременном лечении, если нарушение сравнительно неопасное, есть все шансы на полное восстановление.
Внутреннее кровотечение — это угрожающий жизни и не всегда очевидный на первый взгляд процесс. Без качественной коррекции оно зачастую летально.
Специалисты устраняют причины аномалии хирургическими методами. Также применяют медикаментозные способы. Прогнозы при этом остаются туманными. При оценке перспектив нужно исходить из ситуации.

