Анемия железодефицитная – это гематологическая патология, связанная с нарушением синтеза гемоглобина, падением концентрации железа в крови, что вызывает гипоксию и проблемы с тканевым дыханием.
Общие сведения
Распространенность железодефицитной анемии в популяции зависит от половозрастных и климатогеографических факторов. По обобщенным сведениям, гипохромной анемией страдает около 50% детей раннего возраста, 15% женщин репродуктивного возраста и около 2% мужчин. Скрытый тканевой железодефицит выявляется практически у каждого третьего жителя планеты. На долю микроцитарной анемии в гематологии приходится 80–90% всех анемий. Поскольку железодефицит может развиваться при самых различных патологических состояниях, данная проблема актуальна для многих клинических дисциплин: педиатрии, гинекологии, гастроэнтерологии и др.
Для расстройства типично изменение нормальной транспортировки кислорода к органам и системам. Развивается хроническая ишемия всех клеток без исключения. В сложных случаях, когда болезнь достигает некоего уровня, опасность становится выраженной, возможны инвалидизирующие осложнение вплоть до смертельного исхода. Необходима консультация гематолога, устранение первопричины аномального состояния, применение препаратов железа для восстановления нормального положения. Прогнозы в целом благоприятны. Но возможны формы болезни со стойким течением. Такие нужно устранять в условиях стационара.
Патогенез
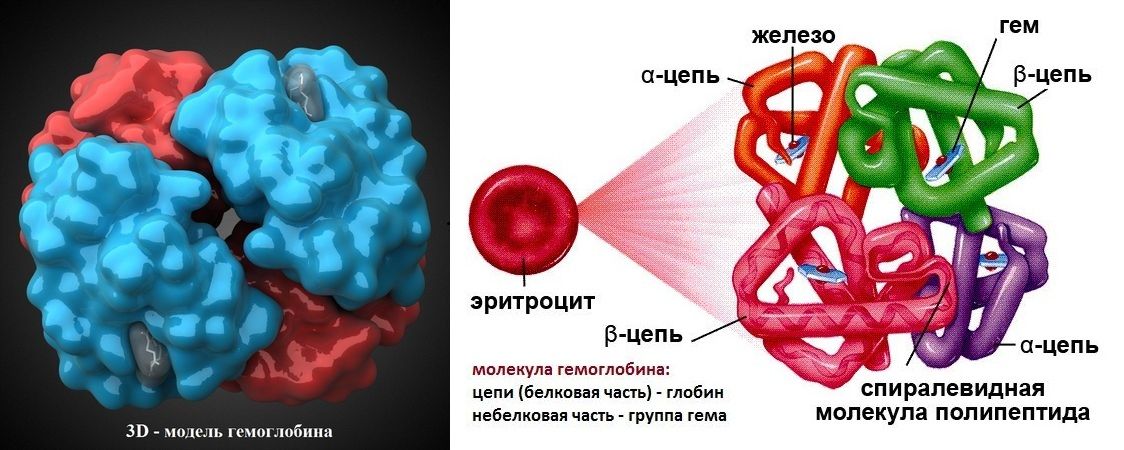
Железо, содержащееся в организме, распределяется в активный метаболизм и в пул хранения. Общие запасы железа в организме составляют 3,5 г у здоровых мужчин и 2,5 г у женщин; различия связаны с массой тела и снижением запасов железа в организме женщин, обусловленным менструациями. Железо организма распределено на:
- Гемоглобин 2 г (мужчины), 1,5 г (женщины)
- Ферритин 1 г (мужчины), 0,6 г (женщины)
- Гемосидерин 300 мг
- Миоглобин 200 мг
- Тканевые ферменты (гем и негемовые), 150 мг
- Компартмент транспортного железа, 3 мг
Всасывание (абсорбция) железа
Железо всасывается в двенадцатиперстной кишке и верхних отделах подвздошной кишки. Всасывание железа определяется типом молекулы железа и сочетанием с другими компонентами потребляемой пищи. Абсорбция железа максимальна, когда пища содержит гемовое железо (мясо). Пищевое негемовое железо обычно является трехвалентным и должно быть восстановлено до двухвалентного и выделено из связи с компонентами пищи путем воздействия желудочного сока. Абсорбция негемового железа снижается при употреблении некоторых компонентов пищи (фитоволокна и полифенолы, содержащиеся в овощах; танины чая, в т.ч. фосфопротеины; отруби), определенных антибиотиков (например, тетрациклина). Аскорбиновая кислота является единственным компонентом пищи, повышающим абсорбцию негемового железа.
Средний пищевой рацион американца содержит 6 мг элементарного железа на 1000 ккал пищи и является адекватным для поддержания гомеостаза железа. Однако из 15 мг железа, потребляемых с пищей за день, взрослый человек адсорбирует только 1 мг, что приблизительно соответствует ежедневным потерям железа с десквамацией клеток эпителия кожи и кишечника. При истощении запасов железа абсорбция повышается вследствии подавления активности гепсидина, ключевого регулятора метаболизма железа; тем не менее, абсорбция редко повышается до значения > 6 мг/день кроме случаев добавления дополнительных источников железа (1). У детей потребность в железе выше, чем у взрослых, поэтому абсорбция также повышена в соответствии с этой потребностью.
Транспорт и утилизация железа
Из клеток слизистой оболочки кишечника железо переходит в трансферрин, железотранспортный белок, который синтезируется в печени; трансферрин может переносить железо из клеток (эпителиоцитов кишечника, макрофагов) к специфическим рецепторам эритробластов, клеток плаценты и гепатоцитов. Трансферрин переносит железо к митохондриям эритробластов, где он включается в состав протопорфиринов, необходимых для синтеза гема. Затем трансферрин (период полураспада в плазме составляет 8 дней) высвобождается для последующей реутилизации. Синтез трансферрина повышается при дефиците железа, но снижается при любых хронических заболеваниях.
Накопление и рециркуляция железа
Железо, которое не используется для эритропоэза, переносится с помощью трансферина, железотранспортирующего белка, в пул хранения; железо хранится в 2-х формах: в виде ферритина и гемосидерина. Наиболее важным является ферритин (гетерогенная группа белков, окружающая сердцевину, состоящую из железа), который является растворимой и активной запасной фракцией, накапливающейся в печени (в гепатоцитах), костном мозге и селезенке (в макрофагах), в эритроцитах и в сыворотке крови. Железо, накопленное в форме ферритина, готово к использованию для нужд организма. Уровень циркулирующего (сывороточного) ферритина соответствует его запасам в организме (1 нг/мл в сыворотке = 8 мг железа в запасающих пулах). Вторым источником накопления железа является гемосидерин, который малорастворим и хранится в основном в печени (в клетках Купфера) и в костном мозге (в макрофагах).
Поскольку абсорбция железа ограничена, организм сохраняет и реутилизирует железо. Трансферин связывает и возвращает к рециркуляции железо, которое высвобождается при старении эритроцитов в процессе их фагоцитоза мононуклеарными фагоцитами. Этот механизм обеспечивает около 97% дневной потребности в железе (около 25 мг железа). С возрастом накопление железа имеет тенденцию к повышению, поскольку элиминация железа замедляется.
Дефицит железа

Дефицит железа развивается поэтапно. На первом этапе потребности в железе превышают его потребление, вызывая прогрессирующее истощение запасов железа в костном мозге. Когда уменьшаются запасы железа, компенсаторно повышается абсорбция железа с пищей. На поздних стадиях дефицит железа оказывает отрицательное влияние на синтез эритроцитов, что в конечном счете вызывает развитие анемии.
Тяжелый и длительно существующий дефицит железа также может вызывать дисфункцию железосодержащих клеточных ферментов.
Причины
Основными предпосылками развития железодефицитных анемий являются заболевания, в результате которых железо не доходит до уровня, способного обеспечить нормальный синтез гема и гемоглобина, или в силу каких – либо обстоятельств этот химический элемент удаляется вместе с эритроцитами и уже образованным гемоглобином, что происходит при кровотечениях.
Между тем, к ЖДА не следует относить острую постгеморрагическую анемию, возникающую при массивной кровопотере (тяжелые ранения, роды, криминальные аборты и другие состояния, причиной которых, главным образом, стало повреждение крупных сосудов). При благоприятном стечении обстоятельств, ОЦК (объем циркулирующей крови) восстановится, эритроциты и гемоглобин поднимутся и все станет на свои места.
Причиной железодефицитной анемии могут быть следующие патологические состояния:
- Хроническая кровопотеря, для которой характерен перманентный уход эритроцитов вместе с гемоглобином и содержащимся в этом хромопротеине двухвалентным железом, небольшая скорость кровотечения и небольшие количества потери: маточные (длительные месячные по причине дисфункции яичников, фибромиомы матки, эндометриоза), желудочно-кишечные, легочные, носовые, десневые кровотечения;
- Алиментарный дефицит железа, обусловленный недостатком элемента в продуктах питания (вегетарианство или диеты с преобладанием блюд, не несущих железа);
- Высокие потребности в этом химическом элементе: у детей и подростков – период интенсивного роста и полового созревания, у женщин – беременность (особенно, в третьем триместре), кормление грудью;
- Перераспределительная анемия формируется вне зависимости от пола и возраста у больных, имеющих онкологическую патологию (быстрорастущие опухоли) или хронические очаги инфекции;
- Резорбционная недостаточность формируется при нарушении всасывания элемента в желудочно-кишечном тракте (гастродуодениты, энтериты, энтероколиты, резекция желудка или участка тонкой кишки);
- ЖДА развивается при нарушении транспорта железа;
- Врожденный дефицит возможен у детей, матери которых во время беременности уже страдали ЖДА.
Очевидно, что железодефицитная анемия в наибольшей степени является «женской» болезнью, поскольку нередко развивается по причине маточных кровотечений или частых родов, а также «подростковой» проблемой, которую создает интенсивный рост и бурное половое развитие (у девочек в пубертатном периоде). Отдельную группу составляют малыши, железодефицитное состояние которых было замечено еще до года жизни.
Кто больше других рискует стать жертвой анемии
Риск железодефицитной анемии гораздо выше для:
- новорожденных – единственным источником железа для младенцев является грудное молоко. Если в организме кормящей мамы его недостаточно, то страдать будет и ребенок. Железо участвует в формировании нервной ткани, и его дефицит сильно сказывается на развитии малыша;
- детей во время активного роста – сидеропения в этот период может развиться практически у 50% детей. Особенно ей подвержены девочки из-за более активного роста и в период начала менструаций;
- беременных и кормящих мам – один из основных факторов риска железодефицитной анемии — беременность. Будущая мама должна обеспечить этим микроэлементом не только себя, но и ребенка. К моменту рождения в организме малыша накапливается около 300 мг железа, полученного от матери.
- женщин репродуктивного возраста, то есть тех, у кого происходят менструальные кровотечения. Особенно, если из-за гормональных нарушений эти кровотечения становятся длительными и обильными.
Классификация
Железодефицитная анемия возникает не сразу:
- В начале развивается предлатентный железодефицит, характеризующийся истощением только запасов депонированного железа при сохранности транспортного и гемоглобинового пула.
- На этапе латентного дефицита отмечается уменьшение транспортного железа, содержащегося в плазме крови.
- Собственно гипохромная анемия развивается при уменьшении всех уровней метаболических запасов железа – депонированного, транспортного и эритроцитарного.
В соответствии с этиологией различают анемии:
- постгеморрагические,
- алиментарные,
- связанные с повышенным расходом,
- исходным дефицитом,
- недостаточностью резорбции
- нарушением транспорта железа.
По степени выраженности железодефицитные анемии подразделяются на:
- Легкие (Нb 120-90 г/л). Протекают без клинических проявлений или с их минимальной выраженностью.
- Среднетяжелые (Нb 90-70 г/л). Сопровождаются циркуляторно-гипоксическим, сидеропеническим, гематологическим синдромами умеренной степени выраженности.
- Тяжелые (Нb ниже 70 г/л).
Результаты лабораторных анализов помогают установить стадию железодефицитной анемии.
- 1-я стадия характеризуется уменьшением запасов железа в костном мозге; гемоглобин и сывороточное железо остаются в норме, но содержание сывороточного ферритина падает до < 20 нг/мл. Компенсаторное повышение абсорбции железа приводит к повышению железосвязывающей способности сыворотки (уровень трансферрина).
- На 2 стадии нарушается эритропоэз. Хотя уровень трансферрина повышается, показатель сывороточного железа снижается; сатурация трансферрина также снижается. Эритропоэз нарушается, если содержание железа в сыворотке падаетдо уровня < 50 мг/дл (< 9 мкмоль/л) и коэффициент насыщения трансферрина до < 16%. Количество сывороточных рецепторов трансферрина возрастает (> 8,5 мг/л).
- В 3 стадии развивается анемия с нормальными эритроцитарными индексами.
- В 4 стадии развивается микроцитарная гипохромная анемия.
- В 5 стадии дефицит железа оказывает влияние на тканевой обмен, что приводит к появлению симптомов и признаков заболевания.
Код(ы) МКБ-10:
- D 50 Железодефицитная анемия
- D 50.0 Постгеморрагическая (хроническая) анемия
- D 50.8 Другие железодефицитные анемии
- D 50.9 Железодефицитная анемия неуточненная
Симптомы по стадиям
На начальной стадии расстройства каких-либо клинических признаков нет вообще. Человек ощущает себя нормально, не представляет о существовании проблемы. В такой ситуации диагнозы выставляется случайно в ходе профилактического осмотра, забора крови на общий анализ. Специализированное лечение требуется не всегда, возможны спонтанные скачки гемоглобина, которые восстановятся сами. Над пациентом устанавливается динамическое наблюдение, кровь берут каждую неделю или чаще. Зависит от тактики.
На второй стадии присутствуют два основных синдрома. Сидеропенический и гематологический (анемический).
Сидеропенический синдром
Сопровождается нарушением работы органов и систем, также некоторыми специфическими моментами:
- Сухость кожных покровов, шелушение.
- Повреждение вкусовых рецепторов, нарушение работы языка, его воспаление. Типичное проявление, характерное для деструкции эпителиальных тканей.
- Выпадение волос. На ранних стадиях присутствует потускнение и ломкость, алопеция с разрушением луковицы — это запущенный признак патологического процесса.
- Атрофический ринит. Повреждается слизистая оболочка носа, дыхательных путей. Развивается воспаление, вплоть до озены (зловонный насморк). Возможна хронизация респираторного заболевания с постоянными обострениями даже после излечения от железодефицитной анемии.
- Атрофия внутренней выстилки желудка с воспалением и развитием гастрита. Нарушение функциональной активности пищеварительного тракта приводит к снижению всасывания железа. Это только усугубляет течение отклонения. Процесс замыкается сам на себя и прогрессирует автономно и постоянно.
- Снижение местного и общего иммунитета. Отсюда частые острые респираторные вирусные инфекции, воспалительные заболевания.
- Типична мышечная слабость. Проблема имеет сложную биохимическую подоплеку.
- Падение сократительной способности миокарда. Сердце перестает работать как того требует организм. Возможны различные формы отклонения от нормы.
- Обморочные состояния по причине недостаточного поступления кислорода к нервным тканям головного мозга.
- Императивные позывы опорожнить мочевой пузырь. Непереносимы, требуют срочного посещения туалетной комнаты. Возможно недержание.
- Проблемы с пищеварением. Также запоры, поносы, чередование расстройств стула.
- Извращение гастрономических пристрастий. Человека тянет есть то, что непригодно в пищу. Мел, песок, землю, асфальт, прочие предметы.
Анемический синдром
Не менее вариативен:
- Головные боли. Разной интенсивности. От незначительной до невыносимых эпизодов дискомфорта.
- Шум в ушах. Звон, писк, как описывают его пациенты. Разной частоты и громкости. Указывает на дисциркуляторные явления в церебральных структурах.
- Тошнота, рвота. Временные, встречаются нечасто.
- Головокружение. Проблемы с ориентацией в пространстве, координацией движений.
- Тахикардия. Увеличение количества сердечных сокращений до уровня 120-150 ударов в минуту или даже более. Может быть опасной, поскольку вызывает неконтролируемые перебои в работе отдельных клапанов.
- Нестабильность артериального давления. Скачки: то высокое, то низкое.
- Обмороки. Особенно при резкой перемене положения тела.
- Ортостатические явления.
- Слабость, сонливость. Общее астеническое состояние. Снижение работоспособности.
- Падение качества, скорости мышления и памяти. Когнитивные расстройства. Стойкого нарушения интеллекта не наблюдается, это временное явление.
- Мелькание мушек в глазах. Также фотопсии. Ложное ощущение света в поле видимости. По сути является результатом ирритации (раздражения) затылочной доли головного мозга, зрительного анализатора.
- Психические отклонения. Агрессивность, плаксивость, также депрессивные эпизоды.
Признаки железодефицитной анемии на 3 стадии идентичны по структуре, но куда более сильны по характеру. В остальном же отличительных особенностей нет. Тем не менее, крайняя степень проблемы вызывает резкое падение качества жизни, невозможность вести привычную деятельность. Возможны смертельные осложнения.
Отличия в проявлениях у женщин и мужчин
Симптомы железодефицитной анемии у женщин имеют некоторые особенности, помимо названных проявлений присутствуют нарушения менструального цикла, полового влечения, возможности зачатия (временное, относительное явление). При случайном наступлении беременности сохранить ее удается крайне редко. К тому же это чревато летальными осложнениями для матери.
У мужчин проблема отличается бесплодием, импотенцией и неспособностью к ведению сексуальной активности. Сохраняется на протяжении всего течения процесса, иногда и после него. Стабилизация требует участия профильных специалистов.
Железодефицитная анемия у детей и беременных женщин
ЖДА у детей до 2-3 лет жизни встречается чаще других дефицитных состояний в 4 – 5 раз. Как правило, она обусловлена алиментарным дефицитом, где неправильное вскармливание, несбалансированное питание для малыша приводит не только к недостатку данного химического элемента, но и к снижению компонентов белково-витаминного комплекса.
У детей железодефицитная анемия нередко имеет скрытое (латентное) течение, сокращая количество случаев к третьему году жизни в 2-3 раза. Наиболее подвержены развитию дефицита железа недоношенные дети, младенцы из двойни или тройни, малыши, имеющие больший вес и рост при рождении, и быстро набирающие вес в первые месяцы жизни. Искусственное вскармливание, частые простудные заболевания, склонность к поносам – тоже относятся к факторам, способствующим снижению данного элемента в организме.
Как будет протекать ЖДА у детей – зависит от степени анемии и компенсаторных возможностей детского организма. Тяжесть состояния определяется, в основном, не уровнем Hb – в большей мере она зависит от скорости падения гемоглобина. Без лечения железодефицитная анемия при хорошей адаптации может длиться годами, не проявляясь значительными нарушениями.
Опорными признаками при диагностике железодефицитных состояний у детей можно считать: бледность слизистых оболочек, восковой цвет ушных раковин, дистрофические изменения ложных покровов и дериватов кожи, безразличие к еде. Такие симптомы, как снижение массы тела, отставание в росте, субфебрилитет, частые простудные заболевания, увеличение печени и селезенки, стоматиты, обмороки могут присутствовать при ЖДА тоже, но не являются для нее обязательными.
У женщин железодефицитная анемия наибольшую опасность несет во время беременности: главным образом – для плода. Если плохое самочувствие беременной женщины обусловлено кислородным голоданием тканей, то можно себе представить, какие страдания имеют органы и, в первую очередь, центральная нервная система ребенка (гипоксия плода). Кроме этого, при ЖДА у женщин, ждущих рождения малыша, существует высокая вероятность наступления преждевременных родов и большой риск развития инфекционных осложнений в послеродовом периоде.
Диагностика
Перечень основных диагностических мероприятий:
- Общий анализ крови (12 параметров)
- Биохимический анализ крови (общий белок, билирубин, мочевина, креатинин, АЛТ, АСТ, билирубин и фракции)
- Сывороточное железо, ферритин, ОЖСС, ретикулоциты крови
- Общий анализ мочи
Перечень дополнительных диагностических мероприятий:
- Флюорография
- Эзофагогастродуоденоскопия,
- УЗИ брюшной полости, почек,
- Рентгенологическое исследование органов ЖКТ по показаниям,
- Рентгенологическое исследование органов грудной клетки по показаниям,
- Фиброколоноскопия,
- Ректороманоскопия,
- УЗИ щитовидной железы.
Стернальная пункция для дифференциальной диагностики, после консультации гематолога, по показаниям.
Дифференциальная диагностика
Железодефицитную анемию необходимо отличать от других микроцитарных анемий ( Дифференциальная диагностика микроцитарной анемии, вызванной снижением выработки эритроцитов). Если у пациента с микроцитарной анемией наличие дефицита железа было исключено с помощью специальных методов исследования, необходимо подозревать наличие анемии хронического заболевания и структурных аномалий гемоглобина (например, гемоглобинопатии). Клинические признаки, исследование структуры гемоглобина (электрофорез, определение Hb A2), генетическое обследование (например, на предмет альфа-талассемии) могут помочь разграничить данные заболевания.
Особенности терапии
Чтобы воздействие на болезнь было рациональным и эффективным, следует придерживаться основных принципов лечения железодефицитной анемии:
- Невозможно купировать железодефицитную анемию только питанием без применения препаратов железа (ограниченность всасывания Fe в желудке);
- Необходимо соблюдать последовательность лечения, состоящую из 2 этапов: 1-ый – купирование анемии, который занимает 1 – 1,5 месяца (повышение уровня гемоглобина начинается с 3-ей недели), и 2-ой, призванный восполнить депо Fe (он будет продолжаться 2 месяца);
- Нормализация уровня гемоглобина не означает окончание лечения – весь курс должен продлиться 3 – 4 месяца.
На первом этапе (5 – 8 день) лечения железодефицитной анемии узнать, что препарат и его дозы выбраны правильно, поможет так называемый ретикулоцитарный криз – значительное повышение (в 20 – 50 раз) количества молодых форм эритроцитов (ретикулоцитов – норма: ок. 1 %).
При назначении препаратов железа для приема per os (через рот), важно помнить, что из принятой дозы всасыванию будет подвергаться только 20 – 30 %, остальное количество выведется через кишечник, поэтому дозу нужно рассчитывать правильно.
Ферротерапию необходимо сочетать с диетой, богатой витаминами и белком. Питание больного должно включать нежирные сорта мяса (телятина, говядина, горячая баранина), рыбу, гречку, цитрусовые, яблоки. Аскорбиновую кислоту в дозе 0,3 – 0,5 г на прием, антиоксидантный комплекс, витамины А, В, Е врач обычно назначает отдельно в дополнение к ферротерапии.
Препараты железа отличаются от других лекарственных средств особыми правилами приема:
- Феррумсодержащие препараты короткого действия не употребляют непосредственно перед едой и во время ее. Лекарство принимают спустя 15 – 20 минут после приема пищи или в паузе между приемами, пролонгированные лекарственные средства (ферроградумет, фероград, тардиферрон-ретард, сорбифер-дурулес) можно принимать и перед едой, и на ночь (1 раз в сутки);
- Препараты железа не запиваются молоком и напитками на основе молока (кефир, ряженка, простокваша) – они содержат кальций, который будет тормозить всасывание железа;
- Таблетки (за исключением жевательных), драже и капсулы не разжевываются, проглатываются целиком и запиваются большим количеством воды, отваром шиповника или осветленным соком без мякоти.
- Маленьким детям (до 3 лет) предпочтительно давать препараты железа в каплях, чуть постарше (3 – 6 лет) в сиропах, а дети старше 6 лет и подростки хорошо «ведутся» на жевательные таблетки.
Наиболее распространенные препараты железа
В настоящее время вниманию врачей и пациентов представлен широкий выбор лекарств, повышающих содержание железа в организме. Они выпускаются в различных фармацевтических формах, поэтому их прием внутрь особых проблем не вызывает даже при лечении железодефицитной анемии у маленьких детей. К наиболее эффективным лекарствам для повышения концентрации железа относятся:
- Феррум Лек;
- Мальтофер;
- Актиферрин;
- Ферроплекс;
- Гемофер;
- Ферроцерон; (окрашивает мочу в розовый цвет);
- Тардиферон;
- Ферроградумет;
- Хеферол;
- Фероград;
- Сорбифер-дурулес.
Перечень феррумсодержащих препаратов не является руководством к действию, назначать и рассчитывать дозу – дело лечащего врача. Лечебные дозы назначаются до нормализации уровня гемоглобина, затем пациента переводят на профилактические дозы.
Препараты для парентерального введения назначаются при нарушении всасывания железа в желудочно-кишечном тракте (резекция желудка, язвенная болезнь желудка и 12-перстной кишки в фазе обострения, резекция обширных участков тонкого кишечника).
При назначении лекарственных препаратов для внутривенного и внутримышечного введения в первую очередь нужно помнить об аллергических реакциях (чувство жара, сердцебиение, боль за грудиной, в пояснице и икроножных мышцах, металлический вкус во рту) и возможном развитии анафилактического шока.
Препараты для парентерального применения при лечении железодефицитной анемии назначаются только при наличии полной уверенности, что это именно ЖДА, а не другая форма анемии, при которой они могут быть противопоказаны.
Показания к трансфузии крови при ЖДА очень ограничены (Hb ниже 50 г/л, но предстоит оперативное вмешательство или роды, непереносимость пероральной и аллергия на парентеральную терапию). Переливается только трижды отмытая эритроцитарная масса!
Осложнения
Поскольку в условиях железодефицита IgA теряет свою активность, больные становятся подвержены частой заболеваемости ОРВИ, кишечными инфекциями. Пациентов преследует хроническая усталость, упадок сил, снижение памяти и концентрации внимания. Длительное течение железодефицитной анемии может привести к развитию миокардиодистрофии, распознаваемой по инверсии зубцов Т на ЭКГ. При крайне тяжелом железодефиците развивается анемическая прекома (сонливость, одышка, резкая бледность кожи с цианотичным оттенком, тахикардия, галлюцинации), а затем – кома с потерей сознания и отсутствием рефлексов. При массивной стремительной кровопотере возникает гиповолемический шок.
Профилактика
Профилактика ЖДА должна проводиться при наличии скрытых признаков дефицита Fe либо факторов риска для ее развития. Исследование Hb, сывороточного Fe должны выполняться не реже 1 раза в год, а при наличии клинических проявлений по мере необходимости у следующих категорий пациентов:
- доноры (особенно женщины), постоянно сдающие кровь;
- беременные женщины, особенно с частыми повторными беременностями на фоне ЖДА;
- женщины с длительными (более 5 дней) и обильными кровотечениями;
- недоношенные дети и дети, рожденные от многоплодной беременности;
- девушки в период полового созревания, при быстром росте, усиленных занятиях спортом (нарастающая мышечная масса поглощает много Fe), при ограничении мясных продуктов в питании;
- лица с постоянной и трудно устранимой кровопотерей (желудочные, кишечные, носовые, маточные и геморроидальные кровотечения);
- пациенты, длительно принимающие НПВП;
- лица с низким материальным достатком.
В целях профилактики железодефицита необходим ежегодный контроль параметров клинического анализа крови, полноценное питание с достаточным содержанием железа, своевременная ликвидация источников кровопотери в организме. Следует учитывать, что лучше всего усваивается железо, содержащееся в мясе и печени в форме гема; негемовое железо из растительной пищи практически не усваивается – в этом случае оно сначала должно восстановиться до гемового при участии аскорбиновой кислоты.
Лицам групп риска может быть показан профилактический прием железосодержащих препаратов по назначению специалиста.
Прогноз
В большинстве случаев гипохромная анемия подается успешной коррекции. Однако при неустраненной причине железодефицит может рецидивировать и прогрессировать. Железодефицитная анемия у детей раннего и младшего возраста может вызывать задержку психомоторного и интеллектуального развития (ЗПР).

