Острый инфаркт миокарда (ОИМ) – это некроз участка сердечной мышцы в результате резкого нарушения регионарного кровотока.
Общие сведения
Сегодня в развитых странах число пациентов с коронарной патологией постоянно растет, причем происходит сдвиг в сторону более молодого возраста, что делает проблему диагностики, лечения и профилактики ишемической болезни социально значимой.
Заболеваемость среди мужчин гораздо выше, чем среди женщин: в среднем 500 на 100 000 мужчин и 100 на 100 000 женщин, в возрасте старше 70 лет эта разница нивелируется. Возрастной пик заболеваемости инфарктом миокарда — 50-70 лет. У мужчин пик заболеваемости приходится на зимнее время, у женщин — на осень, снижение заболеваемости у мужчин и женщин происходит одновременно в летний период времени.
Самыми опасным временем суток у мужчин считаются предутренние часы (4-8 часов утра), когда частота развития ИМ достигает 23,9%; у женщин аналогичный показатель составляет 25,9% в утренние часы (8-12 часов). Такая частота развития ИМ в зависимости от сезонности и времени суток совпадает с аналогичными показателями «внезапной смерти».
Внезапная смерть обычно происходит в утренние часы при подъеме больного с постели, что вероятнее всего связано с повышением активности симпатической нервной системы при пробуждении. Это вызывает увеличение вязкости крови и агрегационную активность тромбоцитов с выбросом вазоактивных биологических веществ, за чем следует спазм сосудов и тромбообразование, с развитием ишемического инсульта или острого инфаркта миокарда (ОИМ).
Примерно одна треть всех случаев ОИМ (а у более молодых больных еще чаще) завершается летальным исходом на догоспитальном этапе, в большинстве случаев уже через 1 час после появления острых симптомов. Среди пациентов с ОИМ, доживших до поступления в больницу, в результате проведенной современной терапии отмечаются меньшая летальность и более продолжительная выживаемость.
Смерть больных ОИМ в первые 4 часа связана с появлением аритмий и развитием фибрилляции желудочков (аритмогенная смерть), а в более поздние сроки — с нарастанием острой сердечной недостаточности (кардиогенный шок).
Особенности
В возрасте 40-60 лет инфаркт миокарда в 3–5 раз чаще наблюдается у мужчин в связи с более ранним (на 10 лет раньше, чем у женщин) развитием атеросклероза. После 55-60 лет заболеваемость среди лиц обоего пола приблизительно одинакова. Показатель летальности при инфаркте миокарда составляет 30—35%. Статистически 15—20% внезапных смертей обусловлены инфарктом миокарда.
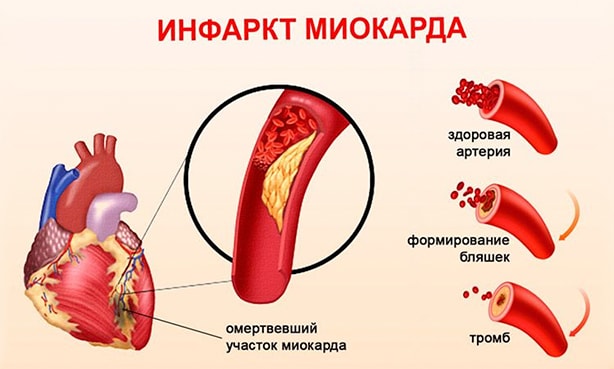
Нарушение кровоснабжения миокарда на 15-20 и более минут приводит к развитию необратимых изменений в сердечной мышце и расстройству сердечной деятельности. Острая ишемия вызывает гибель части функциональных мышечных клеток (некроз) и последующее их замещение волокнами соединительной ткани, т. е. формирование постинфарктного рубца.
В клиническом течении инфаркта миокарда выделяют пять периодов:
- 1 период – предынфарктный (продромальный): учащение и усиление приступов стенокардии, может продолжаться несколько часов, суток, недель;
- 2 период – острейший: от развития ишемии до появления некроза миокарда, продолжается от 20 минут до 2 часов;
- 3 период – острый: от образования некроза до миомаляции (ферментативного расплавления некротизированной мышечной ткани), длительность от 2 до 14 суток;
- 4 период – подострый: начальные процессы организации рубца, развитие грануляционной ткани на месте некротической, продолжительность 4-8 недель;
- 5 период – постинфарктный: созревание рубца, адаптация миокарда к новым условиям функционирования.
Патогенез
Непосредственной причиной развития инфаркта миокарда (ИМ) является остро наступающее несоответствие коронарного кровообращения запросам миокарда вследствие окклюзии коронарной артерии или резкого уменьшения притока крови по ней с последующей ишемией и некрозом.
Инфаркт миокарда с патологическими зубцами Q (тромботическая окклюзия коронарной артерии) развивается у 80% больных с инфарктом миокарда и приводит к трансмуральному некрозу миокарда и появлению зубца Q на ЭКГ.
Инфаркт миокарда без патологических зубцов Q наиболее часто возникает при спонтанном восстановлении перфузии или хорошо развитых коллатералях. Размер инфаркта в этом случае меньше, функция левого желудочка страдает меньше, больничная летальность ниже. Однако частота повторных инфарктов миокарда выше, чем при инфаркте миокарда с патологическими зубцами Q, вследствие того, что такие инфаркты миокарда — «незавершенные» (то есть миокард, оставшийся жизнеспособным, снабжается пораженной коронарной артерией); к концу первого года летальность уравнивается. Поэтому при инфаркте миокарда без патологических зубцов Q следует придерживаться более активной лечебно-диагностической тактики.
В основе развития ИМ лежат три патофизиологических механизма:
- Разрыв атеросклеротической бляшки, спровоцированный внезапным повышением активности симпатической нервной системы (резкое повышение артериального давления, частоты и силы сердечных сокращений, усиление венечного кровообращения).
- Тромбоз на месте разорванной или даже интактной бляшки в результате повышения тромбогенной способности крови (за счет усиления агрегации тромбоцитов, активации коагулянтной системы и/или ингибирования фибринолиза).
- Вазоконстрикция: локальная (участка коронарной артерии, где находится бляшка) или генерализованная (всей коронарной артерии).
Первый этап развития острого инфаркта миокарда (ОИМ), хотя и не всегда обязательный — разрыв атеросклеротической бляшки, который в дальнейшем может иметь различное течение:
- Благоприятное течение — когда после разрыва бляшки происходит кровоизлияние в бляшку, так называемый «внутреннеинтимальный» тромб, что не вызывает развития инфаркта миокарда, но в дальнейшем может способствовать прогрессированию клинической картины ишемической болезни сердца (ИБС).
- Неблагоприятное течение — с формированием тромба, который полностью или практически полностью перекрывает просвет венечной артерии.
Выделяют три стадии формирования тромба, обтурирующего коронарную артерию:
- Кровоизлияние в бляшку.
- Формирование внутрисосудистого неокклюзирующего тромба.
- Распространение тромба до полной закупорки сосуда.
Внутреннеинтимальный тромб состоит в основном из тромбоцитов. Формирование тромба является ключевым в развитии ОИМ.
Гораздо реже ОИМ возникает не как результат атеротромбоза. Ведущим патогенетическим механизмом в этом случае рассматривается вазоспазм.
Инфаркт миокарда как результат коронароспазма достаточно часто наблюдается у людей, принимающих наркотики, так называемый «кокаиновый» инфаркт миокарда.
Значительно реже инфаркт миокарда развивается в результате других причин.
Причины
Инфаркты происходят в результате недостаточного кровоснабжения органа или его участка. Лишившись доступа кислорода и питательных веществ, клетки начинают погибать, то есть, происходит некроз. Трансмуральный инфаркт миокарда происходит по той же схеме.
Нарушения кровоснабжения возникают из-за того, что просвет венечной артерии перекрывается атеросклеротической бляшкой. В результате сердце недополучает кислород и питательные вещества, но в спокойном состоянии это не опасно.
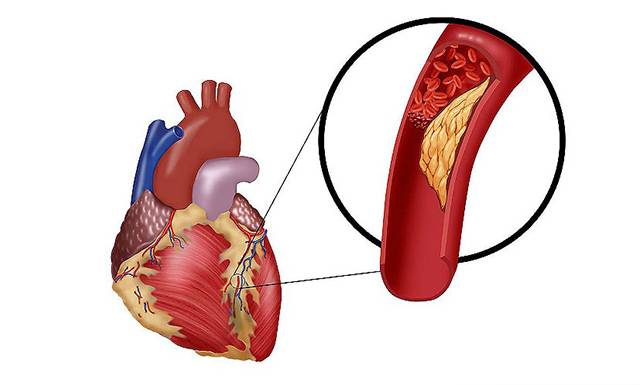
Когда возникает стрессовая ситуация или человек занимается интенсивным трудом, скорость тока крови увеличивается, вокруг бляшки возникает турбулентное завихрение. Оно повреждает внутреннюю поверхность сосуда и вызывает образование тромба, который ещё больше осложняет кровоснабжение сердца.
Первопричиной данного вида инфаркта является наличие склеротических бляшек в венечных артериях. Факторами риска являются:
- Возраст (трансмуральный инфаркт – заболевание людей старше 45-ти лет);
- Генетическая предрасположенность;
- Повышение холестерина в крови;
- Ожирение;
- Курение табака;
- Гиподинамия;
- Стрессовые ситуации;
- Неправильный рацион;
При этом, более 35% случаев связаны именно с курением, что делает его самым важным фактором риска.
Классификация инфаркта миокарда
В соответствии с размерами очагового поражения сердечной мышцы выделяют инфаркт миокарда:
- крупноочаговый
- мелкоочаговый
На долю мелкоочаговых инфарктов миокарда приходится около 20% клинических случаев, однако нередко мелкие очаги некроза в сердечной мышце могут трансформироваться в крупноочаговый инфаркт миокарда (у 30% пациентов). В отличие от крупноочаговых, при мелкоочаговых инфарктах не возникают аневризма и разрыв сердца, течение последних реже осложняется сердечной недостаточностью, фибрилляцией желудочков, тромбоэмболией.
В зависимости от глубины некротического поражения сердечной мышцы выделяют инфаркт миокарда:
- интрамуральный – с некрозом в толще миокарда
- субэндокардиальный – с некрозом миокарда в зоне прилегания к эндокарду
- субэпикардиальный — с некрозом миокарда в зоне прилегания к эпикарду.
По изменениям, фиксируемым на ЭКГ, различают:
- «Q-инфаркт» — с формированием патологического зубца Q, иногда желудочкового комплекса QS (чаще крупноочаговый трансмуральный инфаркт миокарда)
- «не Q-инфаркт» – не сопровождается появлением зубца Q, проявляется отрицательными Т-зубцами (чаще мелкоочаговый инфаркт миокарда).
По топографии и в зависимости от поражения определенных ветвей коронарных артерий инфаркт миокарда делится на:
- правожелудочковый
- левожелудочковый: передней, боковой и задней стенок, межжелудочковой перегородки.
По кратности возникновения различают инфаркт миокарда:
- первичный
- рецидивирующий (развивается в срок 8 недель после первичного)
- повторный (развивается спустя 8 недель после предыдущего).
По развитию осложнений инфаркт миокарда подразделяется на:
- осложненный
- неосложненный.
По наличию и локализации болевого синдрома выделяют формы инфаркта миокарда:
- типичную – с локализацией боли за грудиной или в прекардиальной области
- атипичные — с атипичными болевыми проявлениями:
- периферические: леволопаточная, леворучная, гортанно-глоточная, нижнечелюстная, верхнепозвоночная, гастралгическая (абдоминальная)
- безболевые: коллаптоидная, астматическая, отечная, аритмическая, церебральная
- малосимптомную (стертую)
- комбинированную.
В соответствии с периодом и динамикой развития инфаркта миокарда выделяют:
- стадию ишемии (острейший период)
- стадию некроза (острый период)
- стадию организации (подострый период)
- стадию рубцевания (постинфарктный период).
Клиническая классификация различных типов инфаркта миокарда:
| Тип 1 | Спонтанный инфаркт миокарда, связанный с ишемией вследствие первичного коронарного события, такого как эрозия и/или разрыв, трещина или расслоение бляшки. |
|---|---|
| Тип 2 | Инфаркт миокарда, вторичный по отношению к ишемии, возникшей либо из-за повышения потребности в кислороде, либо из-за снижения его доставки, например, из-за спазма коронарной артерии, коронарной эмболии, анемии, гипертонии или гипотонии. |
| Тип 3 | Внезапная сердечная смерть, включая остановку сердца, часто с симптомами, заставляющими предположить наличие ишемии миокарда, сопровождающимися новыми подъемами сегмента ST, или новой блокады левой ножки пучка Гиса, или признаками свежего тромба в коронарной артерии по данным ангиографии и/или аутопсии. Смерть наступает или до взятия проб крови, или до появления сердечных биомаркеров в крови. |
| Тип 4а | Инфаркт миокарда, связанный (ассоциируемый) с чрескожным коронарным вмешательством (ЧКВ). |
| Тип 4b | Инфаркт миокарда, связанный с тромбозом стента, что документировано ангиографией или аутопсией. |
| Тип 5 | Инфаркт миокарда, связанный с операцией аорто-коронарного шунтирования. |
Симптомы и клинические проявления
Предынфарктный (продромальный) период: около 43% пациентов отмечают внезапное развитие инфаркта миокарда, у большей же части больных наблюдается различный по продолжительности период нестабильной прогрессирующей стенокардии.
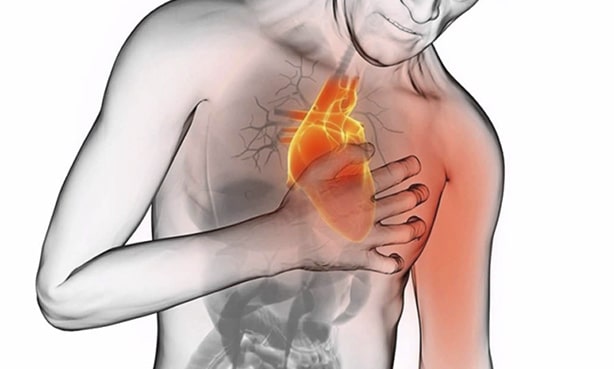
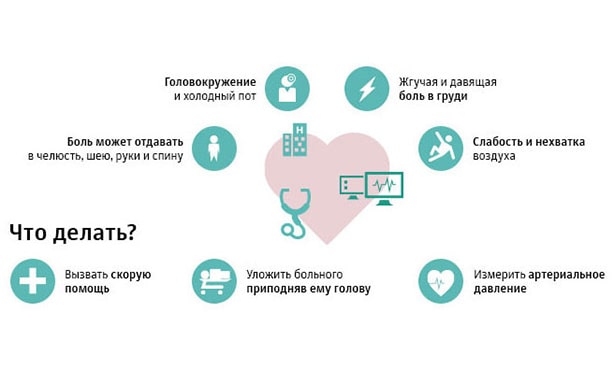
Острейший период: типичные случаи инфаркта миокарда характеризуются чрезвычайно интенсивным болевым синдромом с локализацией болей в грудной клетке и иррадиацией в левое плечо, шею, зубы, ухо, ключицу, нижнюю челюсть, межлопаточную зону. Характер болей может быть сжимающим, распирающим, жгучим, давящим, острым («кинжальным»). Чем больше зона поражения миокарда, тем более выражена боль.
Болевой приступ протекает волнообразно (то усиливаясь, то ослабевая), продолжается от 30 минут до нескольких часов, а иногда и суток, не купируется повторным приемом нитроглицерина. Боль сопряжена с резкой слабостью, возбуждением, чувством страха, одышкой. Возможно атипичное течение острейшего периода инфаркта миокарда. У пациентов отмечается резкая бледность кожных покровов, липкий холодный пот, акроцианоз, беспокойство. Артериальное давление в период приступа повышено, затем умеренно или резко снижается по сравнению с исходным (систолическое < 80 рт. ст., пульсовое < 30 мм мм рт. ст.), отмечается тахикардия, аритмия. В этот период может развиться острая левожелудочковая недостаточность (сердечная астма, отек легких).
Острый период: в остром периоде инфаркта миокарда болевой синдром, как правило, исчезает. Сохранение болей бывает вызвано выраженной степенью ишемии околоинфарктной зоны или присоединением перикардита. В результате процессов некроза, миомаляции и перифокального воспаления развивается лихорадка (от 3-5 до 10 и более дней). Длительность и высота подъема температуры при лихорадке зависят от площади некроза. Артериальная гипотензия и признаки сердечной недостаточности сохраняются и нарастают.
Подострый период: болевые ощущения отсутствуют, состояние пациента улучшается, нормализуется температура тела. Симптомы острой сердечной недостаточности становятся менее выраженными. Исчезает тахикардия, систолический шум.
Постинфарктный период: в постинфарктном периоде клинические проявления отсутствуют, лабораторные и физикальные данные практически без отклонений.
Атипичные формы инфаркта миокарда
Иногда встречается атипичное течение инфаркта миокарда с локализацией болей в нетипичных местах (в области горла, пальцах левой руки, в зоне левой лопатки или шейно-грудного отдела позвоночника, в эпигастрии, в нижней челюсти) или безболевые формы, ведущими симптомами которых могут быть кашель и тяжелое удушье, коллапс, отеки, аритмии, головокружение и помрачение сознания.
Атипичные формы инфаркта миокарда чаще встречаются у пожилых пациентов с выраженными признаками кардиосклероза, недостаточностью кровообращения, на фоне повторного инфаркта миокарда. Однако атипично протекает обычно только острейший период, дальнейшее развитие инфаркта миокарда становится типичным.
Стертое течение инфаркта миокарда бывает безболевым и случайно обнаруживается на ЭКГ.
Осложнения
Самые грозные осложнения случаются в первые дни и часы заболевания. Переход в следующую стадию патологического процесса означает для больного постепенное снижение риска наступления смертельно опасных нарушений сердечной деятельности.
Ранние осложнения
Наблюдаются в острый и острейший периоды. На протяжении 2 недель от начала болезни высока вероятность развития ранних осложнений инфаркта миокарда. Потенциальную опасность представляет множество неблагоприятных событий, которые в любой момент могут резко ухудшить состояние пациента. Расстройства сердечного ритма и АВ-блокады Нарушения ритма — самые частые и разнообразные проявления осложнений инфаркта миокарда. Они регистрируются в 80 — 96% случаев. Их многоликость отражается в различном уровне опасности для пациента.
Нарушения, спровоцированные ими, по-разному влияют на исход:
- без влияния на прогноз;
- с ухудшением прогноза;
- с потенциальной угрозой для жизни;
- с непосредственной угрозой для жизни.
Острая сердечная недостаточность
Степень лево- и правожелудочковой недостаточности пропорциональна размерам ишемического некроза миокарда. За счет увеличения работы уцелевших отделов небольшие очаги инфаркта не ухудшают показатели сердечного выброса. Сердце перестает справляться с перекачиванием крови по следующим причинам:
- зона некроза захватывает более четверти массы левого желудочка;
- гибнут сосочковые мышцы, отвечающие за работу митрального клапана;
- тяжелые нарушения ритма дезорганизуют эффективные сокращения сердца.
При этом могут наблюдаться:
- умеренная сердечная недостаточность, объективный признак которой — влажные хрипы менее чем на 50% легких;
- отек легких – хрипы распространяются на площадь более 50% легких;
- и далее кардиогенный шок.
Кардиогенный шок
Кардиогенный шок — не что иное, как крайнее проявление дисфункции левого желудочка. Недостаточность кровообращения при ишемическом поражении более 40 — 50% миокарда не может быть восполнена, даже несмотря на различные компенсаторные механизмы. Падение артериального давления резко ухудшает микроциркуляцию, развивается полиорганная недостаточность, еще больше страдает сердце, нарушается сознание.
Желудочно-кишечные осложнения
Расстройства функции ЖКТ связаны со стрессовыми реакциями организма на инфаркт миокарда и нарушением центрального кровообращения, особенно при кардиогенном шоке. Проявляются развитием пареза с застоем и стрессовыми язвами в желудке и кишечнике, которые могут осложниться кровотечением. Если перечисленные проблемы не возникли первые часы заболевания, то они могут случиться и позже.
Осложнения острого периода инфаркта миокарда очень опасны, их появление или отсутствие определяет дальнейшую судьбу больного.
Острая аневризма
Патологические изменения больших участков сердечной мышцы способны вызвать в этом месте растяжение и выпячивание стенок камер предсердий или желудочков. При систолическом сокращении происходит еще большее выбухание, в результате чего эффективный выброс крови снижается. Наблюдается несоответствие усиленной работы сердца и слабого пульса. Наличие аневризмы чревато и другими неприятностями:
- опасность ее разрыва со смертельным кровотечением;
- усугубление сердечной недостаточности;
- в зависимости от места аневризмы, вероятны нарушения ритма;
- застой крови в аневризматической полости провоцирует тромбообразование.
Разрывы миокарда
Иногда в силу различных обстоятельств неокрепшая соединительная ткань на месте инфаркта не выдерживает внутрисердечного давления, происходит разрыв стенки. В течение первых пяти дней случается 50%, а в течение двух недель 90% всех разрывов сердца. Настороженность в отношении этого осложнения должна быть:
- при инфаркте миокарда у женщин (фиксируется в два раза чаще);
- при нарушении постельного режима;
- при заболевании впервые (в последующих случаях инфаркта редкое осложнение);
- при позднем обращении, особенно на 2 — 3 сутки от начала приступа;
- при применении нестероидных противовоспалительных и глюкокортикоидных препаратов, которые тормозят формирование рубца;
- при обширном трансмуральном инфаркте;
- при повышенном артериальном давлении.
Разрывы сердца обычно приводят к быстрой гибели пациента, являясь причиной смерти в 10 — 15% случаев острого инфаркта миокарда. Имеется несколько вариантов этого осложнения:
- Наружный разрыв сердечной стенки с прорывом крови в полость перикарда и сдавлением сердца (тампонада). Практически всегда в этом случае через несколько минут, реже — часов исход летальный.
- Внутренний разрыв сердца. Развитие по этому сценарию всегда осложняет ход болезни и ее прогноз. Встречается три вида такого повреждения: перфорация межпредсердной перегородки; перфорация межжелудочковой перегородки; отрыв сосочковых мышц или хорд, регулирующих положение клапанов сердца. Внутренние повреждения этого типа проявляются сильной болью и тяжелым кардиогенным шоком. Без хирургической помощи летальность от таких осложнений очень высока.
Тромбоэмболии
Тромбоэмболия легких: при инфаркте миокарда создаются благоприятные условия для образования сгустков крови и их миграции в любую область тела. К тромбоэмболии артерий почек, легких, кишечника, мозга и конечностей могут привести:
- сбой в свертывающей системе крови;
- развитие пристеночного тромбоэндокардита рядом с очагом инфаркта;
- застой крови в аневризматической полости;
- сердечная недостаточность с явлениями застоя;
- тяжелые аритмии со стазом крови в полостях сердца;
- венозный застой и тромбофлебит в нижних конечностях.
Перикардит
Это наиболее «благоприятное» осложнение в среднем третьего дня болезни. Оно связано с вовлечением в ишемический процесс наружной оболочки сердца. Заключается в реактивном ее воспалении с клиникой загрудинных болей при кашле, глубоком дыхании, поворачивании в постели.
Поздние осложнения
Через 2 — 3 недели болезни состояние больного стабилизируется, самочувствие улучшается. Первоначальные требования к соблюдению строгого постельного режима с каждым днем смягчаются. В этот момент перечеркнуть все надежды на благополучный исход могут поздние осложнения инфаркта миокарда.
Хроническая аневризма
Хроническая аневризма образуется в месте сформировавшегося через 6 — 8 недель после ишемического некроза рубца. В результате его растяжения формируется зона, не способная сокращаться и ухудшающая насосную работу сердца. Это закономерно ведет к прогрессирующей сердечной слабости.
Синдром Дресслера (постинфарктный синдром)
При резорбции очагов некроза продукты распада миокардиоцитов выступают в роли аутоантигенов и запускают аутоиммунные процессы. В результате извращенной защитной реакции страдают синовиальные и серозные оболочки. Клинически между 2 и 6 неделями внезапно может подняться температура и отдельно или в сочетании разовьются:
- перикардит;
- плеврит;
- пневмонит;
- синовит;
- гломерулонефрит;
- васкулит;
- экзема или дерматит.
Ишемические осложнения
Поскольку причина острого инфаркта миокарда никуда не делась, сохраняется постоянная угроза возобновления нарушения кровообращения в системе коронарных артерий. В этом случае возможны три варианта неблагоприятных событий:
- Расширение некроза в зоне ответственности артерии, поражение которой привело к инфаркту. Процесс может распространяться на все слои стенки сердца (трансмуральный инфаркт) или на участки рядом.
- Постинфарктная стенокардия. Диагностируется при соответствующей симптоматике, если до инфаркта ее не было. Встречается более чем у четверти больных, а после тромболизиса — у более половины больных. Утяжеляет прогноз, повышает опасность внезапной смерти.
- Повторный инфаркт миокарда. Может быть как на месте предыдущего, так и в зоне ответственности других коронарных артерий. Велика вероятность крупноочагового инфаркта. Если прошло не более 4 недель от предыдущего инфаркта, то называется рецидивирующим, а свыше — уже повторный.
Кардиосклероз постинфарктный
Характерным осложнением острого инфаркт миокарда является развитие очагового постинфарктного кардиосклероза. Соединительнотканный рубец за 2 — 4 месяца занимает место погибшей сердечной мышцы. Чем обширнее участки рубцовой ткани, тем хуже сократительная способность, проводимость и возбудимость миокарда. Со временем прогрессирует сердечная слабость.
Диагностика
Среди диагностических критериев инфаркта миокарда важнейшими являются анамнез заболевания, характерные изменения на ЭКГ, показатели активности ферментов сыворотки крови. Жалобы пациента при инфаркте миокарда зависят от формы (типичной или атипичной) заболевания и обширности поражение сердечной мышца. Инфаркт миокарда следует заподозрить при тяжелом и продолжительном (дольше 30-60 минут) приступе загрудинных болей, нарушении проводимости и ритма сердца, острой сердечной недостаточности.
К характерным изменениям ЭКГ относятся формирование отрицательного зубца Т (при мелкоочаговом субэндокардиальном или интрамуральном инфаркте миокарда), патологического комплекса QRS или зубца Q (при крупноочаговом трансмуральном инфаркте миокарда). При ЭхоКГ выявляется нарушение локально сократимости желудочка, истончение его стенки.
В первые 4-6 часов после болевого приступа в крови определяется повышение миоглобина — белка, осуществляющего транспорт кислорода внутрь клеток.Повышение активности креатинфосфокиназы (КФК) в крови более чем на 50% наблюдается спустя 8—10 ч от развития инфаркта миокарда и снижается до нормы через двое суток. Определение уровня КФК проводят через каждые 6-8 часов. Инфаркт миокарда исключается при трех отрицательных результатах.
Для диагностики инфаркта миокарда на более поздних сроках прибегают к определению фермента лактатдегидрогеназы (ЛДГ), активность которой повышается позже КФК – спустя 1-2 суток после формирования некроза и приходит к нормальным значениям через 7-14 дней. Высокоспецифичным для инфаркта миокарда является повышение изоформ миокардиального сократительного белка тропонина — тропонина-Т и тропонина-1, увеличивающихся также при нестабильной стенокардии. В крови определяется увеличение СОЭ, лейкоцитов, активности аспартатаминотрансферазы (АсАт) и аланинаминотрансферазы (АлАт).
Коронарная ангиография (коронарография) позволяет установить тромботическую окклюзию коронарной артерии и снижение желудочковой сократимости, а также оценить возможности проведения аортокоронарного шунтирования или ангиопластики — операций, способствующих восстановлению кровотока в сердце.
Особенности терапии
Лечение проходит под полным контролем кардиолога. На ранней стадии применяются тромболитики, если имеет место эмболия (образование тромбов). В первые 6 часов это действие может предотвратить прогрессирование патологического процесса.

При поступлении, в качестве первой помощи, назначают Нитроглицерин для купирования болевого синдрома, также опиоидные или ненаркотические средства. Эпинефрин, Адреналин.
По мере необходимости назначаются бета-блокаторы, антагонисты кальция и спазмолитики.
В процессе дальнейшего лечения применяются кардиопротекторы. Для нормализации метаболических процессов в сердечной мышце.
Если имеет место порок развития органа, необходимо оперативное вмешательство. Повторный эпизод, рецидив — вопрос времени. Требуется баллонирование, стентирование коронарных артерий или протезирование клапанов. Это первоочередная мера.
Реабилитация
Начинается примерно со второй недели развития патологического процесса. Первое время показан постельный режим.
На всю жизнь противопоказаны:
- Значительные физические нагрузки. Спорт полностью исключается.
- Жирные продукты в рационе, жареное, копченое, чрезмерно соленое. Меню лучше согласовать со специалистом.
- Стрессы, избыточные психоэмоциональные нагрузки.
- Бани, сауны. Нахождение в условиях повышенной влажности и температуры.
По окончании подострой фазы назначают ЛФК. Физиотерапия может стать хорошим подспорьем. Санаторно-курортное лечение по показаниям.
Прогноз и профилактика
Инфаркт миокарда является тяжелым, сопряженным с опасными осложнениями заболеванием. Большая часть летальных исходов развивается в первые сутки после инфаркта миокарда. Насосная способность сердца связана с локализацией и объемом зоны инфаркта. При повреждении более 50% миокарда, как правило, сердце функционировать не может, что вызывает кардиогенный шок и гибель пациента. Даже при менее обширном повреждении сердце не всегда справляется нагрузками, в результате чего развивается сердечная недостаточность.
По истечении острого периода прогноз на выздоровление хороший. Неблагоприятные перспективы у пациентов с осложненным течением инфаркта миокарда.
Необходимыми условиями профилактики инфаркта миокарда являются ведение здорового и активного образа жизни, отказ от алкоголя и курения, сбалансированное питание, исключение физического и нервного перенапряжения, контроль АД и уровня холестерина крови.

