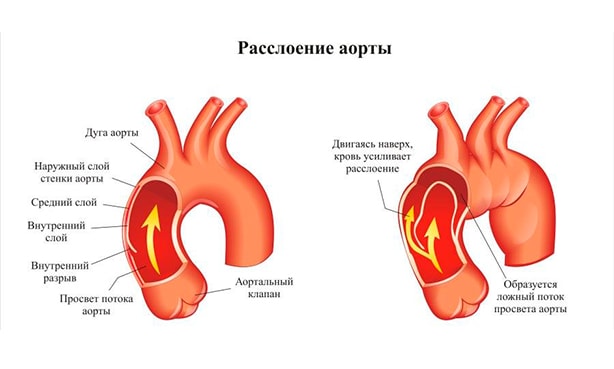
Расслаивающаяся аневризма аорты – это изменение структуры сосудистой стенки магистрального сосуда с образованием гематомы и формированием ложного продольного канала.
Общие сведения
Расширение аорты при расслаивании ее стенки может носить умеренный характер или отсутствовать, поэтому расслаивающую аневризму аорты часто называют расслоением аорты.
Большинство аневризм локализуются в наиболее гемодинамически уязвимых зонах аорты: около 70% — в восходящем отделе в нескольких сантиметрах от аортального клапана, 10% случаев – в дуге, 20% — в нисходящем отделе аорты дистальнее устья левой подключичной артерии. Расслаивающая аневризма в кардиологии относится к угрожающим жизни состояниям с риском массивного кровотечения при разрыве аорты или острой ишемии жизненно важных органов (сердца, мозга, почек и др.) при окклюзии магистральных артерий. Обычно расслоение аневризмы аорты возникает в возрасте 60-70 лет, у мужчин в 2-3 раза чаще, чем у женщин.
Ключевые моменты:
- Диссекция аорты может произойти в любой ее части, но наиболее часто диагностируется диссекция в проксимальном отделе восходящей аорты (в пределах 5 см от аортального клапана) или нисходящем отделе грудной аорты сразу за отхождением левой подключичной артерии.
- Диссекции предшествует дегенерация оболочки аорты (например, вызванная заболеваниями соединительной ткани, травмами), но наличие гипертонии также играет роль.
- Пациенты, как правило, испытывают мучительную разрывную прекардиальную или межлопаточную боль.
- Другие проявления зависят от того, вовлечены ли корень и/или ветви аорты, и от наличия и расположения любого разрыва; могут возникнуть сердечная недостаточность, ишемия органов и геморрагический шок.
- Диагностику проводит с помощью трансторакальной ЭхоКГ, КТА или МРА.
- Необходимо немедленно назначить бета-адреноблокаторы и другие препараты для контроля необходимого уровня артериального давления.
- Применение только лекарственной терапии возможно для неосложненной стабильной диссекции, ограниченной нисходящей частью аорты; в других случаях необходима операция.
Этиопатогенез
Диссекция аорты часто развивается у пациентов с существующей ранее дегенерацией медиального слоя артерии. Причинами и факторами риска являются заболевания соединительной ткани, атеросклеротическая болезнь и травмы ( Состояния, приводящие к диссекции аорты).
Атеросклеротические факторы риска, особенно артериальная гипертензия, являются основополагающими и встречаются более чем у 2/3 больных. После разрыва интимы, возникающего первично у одних пациентов или после кровоизлияния в медиальный слой у других пациентов, поток крови в медиальном слое приводит к формированию ложного канала, который расширяет дистальный или реже проксимальный участок артерии.
Патофизиологическая последовательность диссекции аорты включает воспаление аортальной стенки, апоптоз гладкомышечных клеток сосудов, дегенерацию медии, разрушение эластина, а затем диссекцию сосуда. Область диссекции может сообщаться с просветом сосуда через разрыв интимы на отдаленном участке, поддерживая системный кровоток.
Серьезные последствия достаточно распространены и включают
- Нарушение кровоснабжения артерий, которые отходят от аорты (включая коронарные артерии)
- Дилатация фиброзного кольца аортального клапана и аортальная регургитация
- Сердечная недостаточность
- Фатальный разрыв аорты через адвентицию в перикард, правое предсердие или в плевральное пространство слева
Острые диссекции и диссекции давностью менее 2 нед. имеют наибольшую вероятность развития вышеперечисленных осложнений. Риск осложнений уменьшается через ≥2 нед, если диагностируется тромбоз ложного просвета и теряется сообщение между истинными и ложными просветами.
К вариантам диссекции могут относится случаи, когда интима и медиа разделены интрамуральной гематомой без явного надрыва интимы, или когда надрыв и выбухание интимы не приводят к формированию гематомы или ложного просвета, а также когда диссекция или гематома возникает в результате изъязвления атеросклеротической бляшки. Предполагается, что эти варианты могут быть предшественниками классической диссекции аорты.
Состояния, приводящие к диссекции аорты
| Категория | Примеры |
|---|---|
| Атеросклеротические факторы риска | Кокаин
Дислипидемия Артериальная гипертензия Курение |
| Приобретенные нарушения соединительной ткани | Болезнь Бехчета
Гигантоклеточный артериит Артериит Такаясу |
| Нарушения соединительной ткани врожденные или наследственные | Двустворчатым аортальным клапаном
Коарктация аорты Кистозный медиа-некроз Синдром Элерса-Данлоса Синдром Марфана Семейная форма аневризмы аорты |
| Ятрогенная | Катетеризация аорты
Хирургическое вмешательство на аортальном клапане |
| Травма | Нераспознанное повреждение |
Классификация
Диссекция аорты классифицируется по анатомическому принципу. Широко используется классификация по DeBakey.
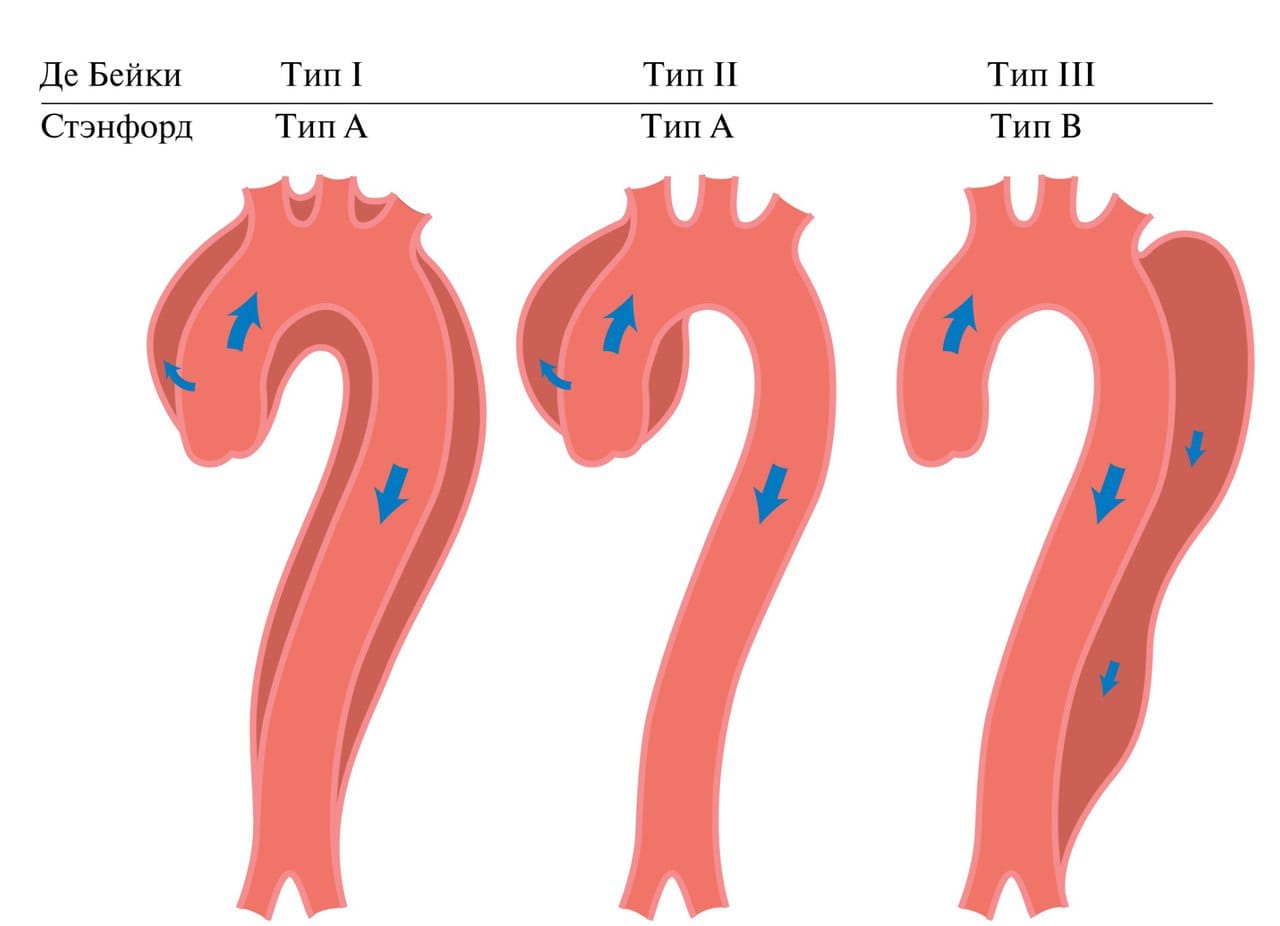
- I тип (50% от всех диссекций): диссекции, начинающиеся в восходящем отделе аорты и распространяющиеся как минимум на дугу аорты, иногда ниже,
- II тип (35%): начинаются и ограничиваются восходящим отделом аорты (проксимальнее брахиоцефалической или безымянной артерии).
- III тип (15%): диссекция начинается в нисходящем отделе аорты за левой подключичной артерией и распространяется далее дистально или в более редких случаях проксимально. Диссекции типа IIIa возникают дистальнее левой подключичной артерии и ограничены грудной аортой. Диссекции типа IIIb возникают дистальнее левой подключичной артерии и распространяются ниже диафрагмы.
Стэнфордская классификация более простая:
- тип А: диссекции восходящего отдела аорты,
- тип В: диссекция нисходящего отдела аорты (дистальнее левой подключичной артерии).
Хотя диссекция может возникать в любом месте на протяжении аорты, она чаще всего встречается в областях наибольшего гидравлического напряжения, которые включают
- Правую боковую стенку восходящей аорты (в пределах 5 см от аортального клапана)
- Проксимальный сегмент нисходящей аорты (сразу за отхождением левой подключичной артерии)
Иногда диссекция аорты ограничивается отдельными артериями (например, коронарной или сонной артерией, брюшного отдела), особенно у беременных или родивших женщин.
Код по МКБ-10-10: I71.0 Расслоение аорты (любой части)
Симптомы и клинические проявления
Возможны два варианта течения расслаивающей аневризмы. Первый — острое. Представлено генерализовнанными признаками. Полная клиническая картина развивается в считанные секунды, отличается высокой тяжестью.
Продолжительность эпизода составляет несколько минут и менее, после чего наступает потеря сознания и гибель от массивного внутреннего кровотечения.
- Сильная, невыносимая боль. Располагается в области брюшины, спину, в грудной клетке. Зависит от локализации патологического процесса и его типа. Возникает внезапно, не купируется ничем. Вынуждает пациента принять положение лежа и не двигаться. Или же сесть.
- Потливость, бледность кожных покровов, выраженная одышка, слабость, тошнота, цианоз носогубного треугольника, спутанность сознания, предобморочное состояние. Так называемая коллаптоидная реакция. Объективно сопровождается падением уровня артериального давления.
- До становления описанного состояния возникает стремительный рост АД, на короткий промежуток времени.
Это типичные проявления. Прочие симптомы расслаивающей аневризмы аорты представлены ситуативными моментами, которые встречаются не у всех и не в каждом случае. Вероятность определяется в 1-15%.
- Боли в ногах, ощущение бегания мурашек, невозможность устоять, ходить.
- Почечная дисфункция. Сопровождается коликами в пояснице, задержкой мочи.
- Метеоризм, дискомфорт в животе. Причина кроется в нарушении соответствующего кровотока.
- Слабость мышц. Парезы, параличи. При снижении трофики нервных тканей спинного мозга.
- Боли в грудной клетке, отклонения ритма от нормального (по типу ускорения или урежения ЧСС), выраженная одышка.
- Потеря сознания. Сильная головная боль. При вовлечении в патологический процесс мозга, церебральных структур.
Расслаивающая аневризма грудного отдела аорты представлена наиболее полной клинической картиной.
Хроническая форма встречается примерно в 60% случаев. В то время как на долю острой приходится 20%. Остальные 20% определяются промежуточным типом.
Клиника следующая:
- Боли в животе, запоры, диспепсические явления, артериальная гипертензия, которая не снимается препаратами и никак не реагирует на терапию. Встречается при поражении соответствующего одноименного отдела аорты.
- Дисфагия (невозможность глотать), нарушения голоса, процесса говорения, дыхания. По причине компрессии нервных тканей и самих систем, расположенных в грудной клетке. При значительных размерах аневризмы или же отклонения гемодинамики.
- Болевой синдром. Расположен в проекции сердца. Напоминает стенокардические или таковые при инфаркте. Однако это ложное впечатление.
- Отеки. В основном периферические. Страдают нижние и верхние конечности. Лицо.
- Посинение дермальных слоев. Возникает при компрессии вен, сопровождается ростом давления, одышкой.
- Нарушения зрения по типу потемнения, тумана в поле видимости.
- Наконец, обнаруживаются обмороки. Частые, пациента трудно вывести из подобного состояния.
Симптомы расслоения аневризмы, многообразны, но без должной подготовки и даже с таковой, но вне инструментальной диагностики определить, что стало причиной расстройства невозможно. В некоторых клинических случаях, особенно сложных, патологический процесс маскируется столь хорошо, что даже по окончании обследования сказать что-либо конкретное не представляется возможным.
Диагностика
Алгоритм стандартен:
Физикальное обследование
При помощи простых методов физикального обследования можно выявить повышение артериального давления, характерное для многих пациентов с расслаивающей аневризмой аорты. В случае острой сердечной недостаточности, в т.ч. при тампонаде сердца, выявляются снижение артериального давления, тахикардия, повышение центрального венозного давления, растяжение шейных вен, парадоксальный пульс. Отсутствие или ослабление пульса, которое является критерием расслоения аорты. Аортальная недостаточность обнаруживается у большинства пациентов с расслоением восходящей аорты. Реже ретроградное распространение расслоения дуги или нисходящей аорты может вовлекать аортальный клапан, но в целом, она указывает на начало расслоения в восходящей аорте. Наружный разрыв расслаивающей аневризмы в левую плевру обуславливает тупость при перкуссии легких и ослабление дыхательных шумов.
Неврологическая симптоматика в виде гемиплегии может быть обусловлена поражением сонных артерий и в виде параплегии — передней спинномозговой артерии. Значительная ишемия конечностей проявляется потерей глубоких сухожильных рефлексов, анестезией и параличом.
Возможные лабораторные исследования
Определение тропонина Т с помощью экспресс теста для дифференциальной диагностики с инфарктом миокарда.
Инструментальные исследования
- Электрокардиограмма. Специфических электрокардиографических признаков расслоения аорты нет. На электрокардиограмме можно обнаружить признаки сопутствующей патологии или следствия расслоения аорты — гипертрофии и тампонады перикарда. В случае расслоения, вовлекающего коронарные артерии, на ЭКГ возникают изменения, типичные для ишемии или инфаркта. С другой стороны, отсутствие патологических изменений на ЭКГ с продолжающимся приступом интенсивной боли в грудной клетке позволяет исключить острый инфаркт миокарда.
- Мониторирование сердечного ритма и АД.
- Пульсоксиметрия.
- Рентгенограмма грудной клетки.
Если по результатам рентгенограммы грудной клетки подозревается диссекция, в кратчайшие сроки после стабилизации состояния пациента выполняется ЧПЭхоКГ, КТА или МРА. Видимый надрыв интимы или двойной просвет подтверждает диссекцию:
- Многоплоскостное ЧПЭхоКГ обладает 97–99%-ной чувствительностью, а в сочетании с М-режимом эхокардиографии практически 100%-ной специфичностью. Данное исследование можно выполнить у постели больного менее чем за 20 мин без использования контрастных препаратов. Тем не менее КТА, как правило, является методом визуализации первой линии, поскольку часто она более быстро и широко доступна, чем ЧПЭ. Чувствительность КТА превышает 95%, а ее прогностичность положительного результата составляет 100%, а отрицательного результата — 86%.
- МРА обладает 100%-ной чувствительностью и специфичностью при диссекциях аорты. Но это требует времени и не подходит для чрезвычайных ситуаций. Использование МРА оправдано у пациентов с хроническими или подострыми болями в грудной клетке при подозрении на диссекцию аорты.
- Контрастная аортография является альтернативой, если рассматривается возможность операции. Аортография позволяет не только оценить локализацию и степень диссекции, тяжесть аортальной регургитации и степень вовлечения главных ветвей аорты, но и определить необходимость одновременного выполнения коронарного шунтирования. Эхокардиография дает дополнительную информацию о степени тяжести аортальной регургитации и необходимости протезирования или пластики аортального клапана.
Особенности терапии
Если пациент не умер внезапно из-за расслоения аорты, он должен быть госпитализирован в реанимационное отделение с возможностью интраартериального мониторирования артериального давления. Для контроля диуреза должен быть установлен постоянный мочевой катетер. Необходимо определить группу крови и иметь запас 4–6 упаковок эритроцитарной массы в случае экстренного хирургического вмешательства. Гемодинамически нестабильные пациенты должны быть интубированы.
Медицинское ведение пациента
Лекарственные средства с целью снижения артериального давления, гемодинамического удара на стенку артерии, сократимости желудочков и болевого синдрома начинают вводить немедленно для поддержания систолического АД на уровне ≤ 110 мм рт. ст. или на самом низком уровне, совместимом с адекватной церебральной, коронарной и почечной перфузией.
Препаратами первой линии для контроля АД обычно являются бета-блокаторы. Варианты включают метопролол 5 мг в/в до 4 доз с интервалом 15 мин; эсмолол в виде постоянной в/в инфузии 50–200 мкг/кг/мин; лабеталол (альфа- и бета-адренергический блокатор) в виде постоянной внутривенной инфузии 1–2 мг/мин или 5–20 мг в/в как первоначальный болюс с дополнительными дозами 20–40 мг каждые 10–20 мин до тех пор, пока не достигнут контроля АД или не будет дано 300 мг, после чего вводят дополнительные дозы 20–40 мг каждые 4–8 ч при необходимости.
Альтернативы бета-блокаторам включают блокаторы кальциевых каналов (например, верапамил 0,05–0,1 мг/кг в/в болюсно либо дилтиазем 0,25 мг/кг [до 25 мг] в/в болюсно или 5–10 мг/ч путем непрерывной инфузии).
Если систолическое АД остается > 110 мм рт. ст., несмотря на использование бета-блокаторов, можно начать постоянную внутривенную инфузию нитропруссида со скоростью 0,2–0,3 мкг/кг/мин с последующим титрованием до больших значений (часто до 200–300 мкг/мин) по мере необходимости контроля АД. Нитропруссид не следует назначать без бета-блокаторов или блокаторов кальциевых каналов, поскольку рефлекторная симпатическая активация в ответ на вазодилатацию может увеличить желудочковую сократимость и гемодинамическое напряжение в области аорты, усугубляя диссекцию.
Здравый смысл и предостережения
Для регулирования АД в аорте не следует использовать сосудорасширяющие средства (например, нитропруссид) без бета-адреноблокаторов или блокаторов кальциевых каналов, поскольку сосудорасширяющие средства вызывают рефлекторную симпатическую активацию, которая увеличивает напряжение сдвига в аорте.
Хирургическая реконструкция
Для нисходящей аорты применение лекарственной терапии возможно только для неосложненной, стабильной диссекции, ограниченной нисходящей частью аорты (тип В). Эндоваскулярная реконструкция показана пациентам с осложнениями (нарушение перфузии, персистирующая гипертензия и боль, быстрое увеличение диаметра аорты, увеличение степени диссекции и разрыв). Хирургическое лечение также лучше всего подходит при острой дистальной диссекции аорты у пациентов с синдромом Марфана.
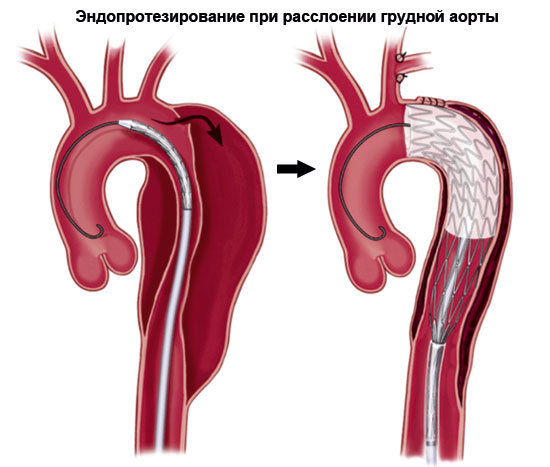
В случае поражения восходящей аорты практически всегда показано хирургическое вмешательство, в связи с риском опасных для жизни осложнений и оно, как правило, включает открытую реконструкцию и протезирование, хотя эндоваскулярные методы лечения имеют поддержку при определенных обстоятельствах.
Объем реконструкции зависит от причины ее проведения и анатомической природы диссекции.
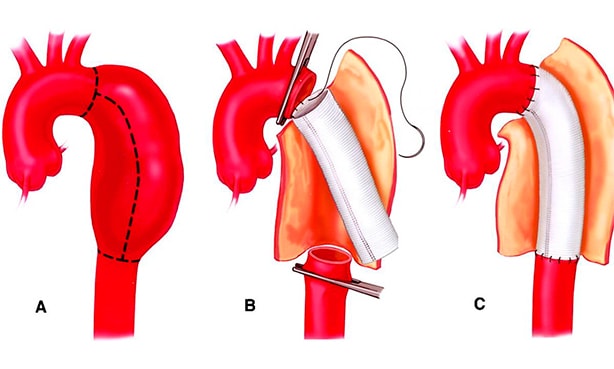
Целью хирургического лечения является облитерация входа в ложный канал и реконструкция аорты с помощью протеза. При обнаружении тяжелой аортальной регургитации выполняется пластика или протезирование аортального клапана. Прогноз больного наилучший при раннем, агрессивном хирургическом вмешательстве. Смертность колеблется от 7 до 36%. Предикторами неблагоприятного прогноза является гипотония, почечная недостаточность и возраст >70 лет, дебют заболевания с боли в грудной клетки, дефицит пульса и элевация сегмента ST на ЭКГ.
Стент-графты, закрывающие вход в ложный просвет, баллонная фенестрация (при которой делают отверстие в области диссекции, разделяющей истинный и ложный просвет) или сочетание двух методов служат менее инвазивной альтернативой в случае развившихся послеоперационных ишемических осложнениях у пациентов с диссекцией типа В. В настоящее время нет эндоваскулярных стент-графтов, одобренных для рутинного применения при диссекциях типа А. Тем не менее для пациентов с диссекциями типа А, у которых есть противопоказания к открытой хирургической реконструкции, возможно применение некоторых эндоваскулярных устройств.
Осложнения хирургического вмешательства включают смерть, инсульт (в связи с эмболией), параплегию (в связи с ишемией спинного мозга), почечную недостаточность (особенно если диссекция затрагивает почечные артерии) и эндоподтекание (утечка крови обратно в аневризматический мешок). Наиболее серьезными поздними осложнениями являются повторная диссекция, формирование аневризм и прогрессирование аортальной недостаточности. Эти осложнения могут стать показаниями для хирургического лечения.
Долгосрочное управление
Все пациенты, в том числе те, которым было проведено хирургическое или эндоваскулярное лечение, получают долгосрочную антигипертензивную терапию, обычно включающую бета-блокаторы, блокаторы кальциевых каналов и ингибиторы АПФ.
Практически любая комбинация антигипертензивных средств является приемлемой, исключениями являются те препараты, которые действуют главным образом путем вазодилатации (например, гидралазин, миноксидил) и обладающие внутренней симпатомиметической активностью бета-блокаторы (например, ацебутолол, пиндолол). Рекомендуется избегать чрезмерной физической активности. КТ может быть сделано перед выпиской, после чего повторяется через 6 мес, 1 год и затем каждые 1–2 года.
После реконструкции диссекции состояние аорты следует контролировать на протяжении всей жизни пациента. В ослабленной аорте может развиться аневризматическая дегенерация выше или ниже уровня хирургической реконструкции либо повторная диссекция. По этим причинам показано продолжение наблюдения.
Профилактика
С целью профилактики возникновения этой патологии крайне важно соблюдать все меры для предупреждения сердечно-сосудистых недугов. Ежедневная активность, здоровое питание с рационом, содержащим полезные для сердца и сосудов продукты, помогут предупредить появление аневризмы. Не менее важно отслеживать уровень холестерина в крови и полностью бросить курить. Люди, подверженные регулярному повышению артериального давления, должны следить за его уровнем и применять препараты для снижения АД, которые назначит лечащий врач.
Осложнения
Осложнениями подобного состояния могут стать инсульт, инфаркт миокарда. Возможно также нарушения функций ног ввиду изменений тока крови по подвоздошным артериям. Если нарушается кровоснабжение спинного мозга и повреждаются стенки позвоночных артерий, то возможно нарушение функций спинного мозга. Кроме того, при таком недуге возникают боли в животе и пояснице, если блокируется ток крови в других сосудах.Самым опасным осложнением расслоения стенки аорты является ее разрыв и внутреннее кровотечение, угрожающее жизни больного.
Диета
Диета 10-й стол. Эффективность: лечебный эффект через 1 месяц. Сроки: постоянно. Стоимость продуктов: 1700-1850 руб. в неделю.
Прогноз
При отсутствии лечения расслаивающей аневризмы аорты летальность высокая, в течение первых 3 месяцев может достигать 90%. Послеоперационная выживаемость при расслоении типа A составляет 80%, типа B – 90%. Долгосрочный прогноз в целом благоприятный: десятилетняя выживаемость составляет 60%.

